Ano: 2003 Vol. 69 Ed. 4 - Julho - Agosto - (7º)
Seção: Artigo Original
Páginas: 480 a 483
Tratamento cirúrgico do carcinoma epidermóide de língua e soalho de boca localmente avançado: efeito da radioterapia pós-operatória
Surgical treatment of the squamous cell carcinoma of tongue and floor of mouth: pos-operative radiotherapy efect
Autor(es):
Ali Amar1,
Otávio Alberto Curioni1,
Sérgio T. Higuchi2,
Abrão Rapoport1
Palavras-chave: carcinoma de células escamosas, língua, soalho bucal, metástase, linfonodo, radioterapia
Keywords: squamous cell carcinoma, tongue, floor mouth, metastases, lymph node, radiotherapy
Resumo:
Avaliar o resultado do tratamento cirúrgico do carcinoma epidermóide de língua e soalho de boca localmente avançado, considerando o efeito da radioterapia pós-operatória no controle da doença no sítio primário. Forma de Estudo: Clínico retrospectivo. Material e Método: série de casos, retrospectiva, envolvendo 72 pacientes com carcinoma epidermóide tratados com cirurgia e seguimento superior a 18 meses. Avaliado o efeito do estadiamento, margens cirúrgicas e radioterapia pós-operatória sobre as taxas de controle da doença no sítio primário. Resultados: as recidivas locais foram diagnosticadas em 28 (38%) pacientes. Dentre as variáveis analisadas, apenas o estadiamento T e a presença de metástases linfáticas mostraram relação com a recidiva no sítio primário. O controle local foi alcançado em 80% dos pacientes pN0, não sendo afetado pela radioterapia pós-operatória. Conclusão: a doença localmente avançada, na ausência de metástases linfáticas, pode ser tratada com cirurgia exclusivamente.
Abstract:
Assessment of the postoperative irradiation effectiveness for improvement local control of squamous cell carcinoma of tongue and floor of the mouth in stages III and IV. Study Design: clinical retrospective. Material and Method: a retrospective case-series of 72 patients with squamous cell carcinoma of tongue and floor of mouth who underwent surgery. The local control rate was assessed in front of stage, surgical margins and postoperative radiotherapy. Results: local recurrences were diagnosed in 28 (38%) patients. Only T stage and lymph node metastases were related to recurrences in the primary site. Control of disease in the primary site was achieved in 80% of pN0 patients and postoperative radiotherapy didn't show any effect in this group. Conclusion: advanced local disease without lymph node metastases can be treated with surgery only.
![]()
INTRODUÇÃO
A associação de cirurgia e radioterapia pós-operatória constitui o tratamento padrão nos carcinomas epidermóides das vias aerodigestivas superiores em estádio avançado. A doença em estádio avançado é definida pela presença de tumor primário extenso (acima de 4 cm em seu maior diâmetro ou infiltração de estruturas adjacentes), a simples presença de metástases regionais ou metástases à distância, características que configuram o estádio clínico III ou IV.
O tratamento cirúrgico dos carcinomas epidermóides de língua e soalho localmente avançados (T3 e T4) inclui o esvaziamento cervical. Mesmo na ausência de metástases clinicamente identificáveis, está indicado o esvaziamento eletivo, pois a taxa de metástases ocultas é superior a 30%1. O tratamento irradiante pós-operatório habitualmente inclui o sítio primário e ambos os lados do pescoço, independente de sua indicação estar relacionada ao sítio primário ou às metástases. Se o exame anátomo-patológico confirma a ausência de metástases linfáticas (pN0), o pescoço não necessita de tratamento adicional2. Não há estudos conclusivos quanto ao benefício da radioterapia pós-operatória no tratamento dos carcinomas epidermóides de língua. Segundo Zelefski et al.3, os carcinomas de língua apresentam altas taxas de recorrência local, a despeito do uso de radioterapia pós-operatória. A maioria dos pacientes com doença em estádio T3 e T4 apresenta metástases linfáticas, e estas podem justificar a indicação de irradiação pós-operatória2,4. Porém, naqueles em que o tumor foi ressecado com margens livres e não apresentam metástases, a indicação de radioterapia é questionável5.
Este estudo tem por objetivo avaliar os resultados do tratamento de tumores extensos de língua oral e soalho de boca, considerando o efeito da radioterapia pós-operatória sobre o controle local da doença.
MATERIAL E MÉTODO
Foram revisados os prontuários dos pacientes com carcinoma epidermóide de língua oral e/ou soalho de boca, com estadiamento do tumor primário T3 ou T4 (UICC-AJCC, 1997), submetidos a tratamento cirúrgico no Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, São Paulo, entre janeiro de 1978 e dezembro de 1998. Foram incluídos 113 pacientes virgens de tratamento. Foram excluídos 41 pacientes sem evidência clínica de recidiva local da doença, cujo seguimento foi inferior a 18 meses. Dos 72 pacientes remanescentes, 64 eram masculinos e 8 femininos. A idade apresentou média de 54 anos (35 a 84). Todos os pacientes submeteram-se a esvaziamento cervical associado à ressecção do tumor primário e 37 (51%) receberam radioterapia externa pós-operatória com doses de 5000 a 7000 cGy (média de 5500 cGy).
Foi avaliada a taxa de controle da doença no sítio primário, considerando a realização de radioterapia pós-operatória. Adicionalmente, foram considerados o estadiamento do tumor primário (T), a presença de metástases linfonodais no exame anátomo-patológico realizado após o esvaziamento cervical (pN) e a condição das margens de ressecção do tumor primário (livre ou comprometida). A avaliação das margens foi feita à microscopia óptica, sendo consideradas comprometidas quando o limite do tumor era coincidente com o limite da ressecção e exíguas quando a distância entre o tumor e o limite da ressecção foi inferior a 5 mm. As margens comprometidas ou exíguas foram consideradas conjuntamente.
A análise estatística empregou o teste exato de Fisher para as variáveis qualitativas. A análise multivariada empregou o método de regressão logística, incluindo as variáveis significativas na análise univariada e a realização de radioterapia pós-operatória. Foram aceitas as diferenças com valor de p igual ou inferior a 0,05.
RESULTADOS
As recidivas locais foram diagnosticadas em 28 (38%) pacientes. Dentre as variáveis analisadas, apenas o estádio T e a presença de metástases linfáticas comprovadas histologicamente mostraram relação com a recidiva no sítio primário (Tabela 1).
Entre os 15 pacientes com margens cirúrgicas comprometidas ou exíguas, 9 realizaram radioterapia pós-operatória. Neste grupo, as recidivas no sítio primário foram observadas em 3 pacientes irradiados (33%) e em 3 não irradiados (50%), p=0,62.
Por ocasião do tratamento inicial, a doença estava limitada ao sítio primário em 32 pacientes (pN0). As recidivas no sítio primário foram observadas em 5 (20%) dos 24 pacientes não irradiados e em 2 (25%) dos 8 pacientes irradiados no pós-operatório (p=0,57).
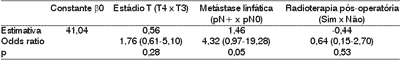
Na análise multivariada, apenas a presença de metástases linfáticas mostrou relação com a recidiva no sítio primário. A radioterapia pós-operatória diminuiu o risco de recidiva local da doença, porém sem significância estatística (Tabela 2).Tabela 1. Recidiva local versus sítio primário, estádio T, presença de metástases linfáticas, margens cirúrgicas e radioterapia pós-operatória - Análise univariada.
* informação não disponível em todos os pacientes
pN0 = ausência de metástases linfonodais no exame anátomo-patológico
pN+ = presença de metástases em um ou mais linfonodos no exame anátomo-patológico
Tabela 2. Recidiva local versus o estádio T, presença de metástases linfáticas e radioterapia pós-operatória. - Análise multivariada.
DISCUSSÃO
As lesões extensas de língua freqüentemente atingem o soalho bucal e vice-versa. Embora seja esperado um comportamento distinto entre os tumores destes dois sítios primários, a necessidade de aumentar o tamanho da amostra faz com que sejam usualmente agrupados como uma mesma doença6. Da mesma forma, um tumor T4 não representa necessariamente o crescimento de um tumor T3. O estadiamento T4 se caracteriza pela invasão da mandíbula (exceto a invasão restrita ao processo alveolar) ou da musculatura extrínseca da língua, o que reflete um comportamento biológico diferente. O maior risco de recidiva local nos tumores T4 em relação aos tumores T3 pode estar relacionado a estas características funcionais e não ao tamanho do tumor. Algumas variáveis associadas à doença metastática, como diferenciação tumoral, infiltração perineural, embolização vascular ou linfática, também podem se relacionar à recidiva no sítio primário, mas não foram consideradas neste estudo1. A avaliação funcional, considerando fatores como a angiogênese, expressão de integrinas e produção de metaloproteinases, pode fornecer informações adicionais relevantes em relação ao tumor, possibilitando uma maior compreensão do prognóstico e do curso natural da doença7.
A associação entre metástases linfáticas e maior risco de recidiva no sítio primário já foi relatada8. Este resultado sugere não apenas a maior possibilidade de doença microscópica residual após a ressecção destes tumores, como também uma maior capacidade destas células residuais se desenvolverem. Considerando esta hipótese, alguns casos com doença controlada também podem apresentar focos tumorais quiescentes.
As ressecções de lesões da língua costumam apresentar margens comprometidas com maior freqüência em relação aos outros sítios da cavidade oral9. As margens cirúrgicas, embora recebam muita atenção da parte do cirurgião, não são fidedignas para avaliar o risco de recidiva local. Assim como não é encontrado tumor em até 73% dos procedimentos de ampliação de margens comprometidas, também podem ocorrer erros no diagnóstico de margens livres10. Muitos pacientes com margens de ressecção comprometidas não apresentam recidiva local, apesar de não receberem tratamento complementar, enquanto que pacientes com margens livres apresentam recidiva à despeito de receberem tratamento combinado. Adicionalmente, existe a possibilidade de que algumas recidivas locais sejam um segundo tumor, relacionado à cancerização de campo11. Em lesões extensas é aconselhável a avaliação intraoperatória com exame de congelação das margens, pois a ampliação em segundo tempo apresenta muitas dificuldades técnicas e a radioterapia pós-operatória não assegura o controle local nestes casos. Este é um princípio fundamental da cirurgia oncológica, embora seja insuficiente para definir o prognóstico individual ou a indicação de tratamento adicional.
No presente estudo, o efeito terapêutico da radioterapia pós-operatória provavelmente foi mascarado pela seleção de pacientes com doença em estádio mais avançado. Embora o tratamento combinado seja preconizado para a doença em estádio avançado, os resultados estão aquém do que seria esperado pela somatória de seus resultados individuais. Indiscutivelmente, alguns pacientes não tem benefício ou até mesmo são prejudicados por esta abordagem terapêutica. Os pacientes com tumores primários extensos de língua e soalho, na ausência de metástases linfáticas, apresentaram controle da doença no sítio primário em aproximadamente 80% dos casos tratados apenas com cirurgia, o que torna questionável a indicação da radioterapia pós-operatória neste grupo. Taxas de controle local semelhantes também foram relatadas por outros autores12. Considerando que a incidência de segundo tumor primário nos pacientes com carcinoma epidermóide das vias aerodigestivas superiores é de aproximadamente 4% ao ano, e que muitos destes segundos tumores ocorrem novamente na cavidade oral, pode ser mais adequado reservar esta arma terapêutica para tratar um segundo tumor ou uma recidiva, uma vez que a radioterapia prévia pode impossibilitar a reirradiação em doses efetivas13. A radioterapia pós-operatória poderá ser considerada após reconstruções que dificultam o diagnóstico precoce de uma recidiva ou quando os limites da ressecção inicial tornam improvável uma cirurgia de resgate, especialmente nos casos que apresentam extenso comprometimento dos músculos suprahioideos. Nos casos que não apresentam metástases regionais (pN0), não há justificativa para a inclusão de estruturas infrahioideas no campo de irradiação uma vez que tenha sido realizado o esvaziamento cervical. O benefício da irradiação pós-operatória, com respeito ao controle oncológico, também deve ser ponderado em relação às seqüelas como a xerostomia, cáries de irradiação, osteorradionecrose da mandíbula e fibrose cervical, que repercutem desfavoravelmente na qualidade de vida do paciente. Estes aspectos ganharam maior importância no planejamento terapêutico, especialmente porque as abordagens terapêuticas mais agressivas não modificaram significativamente as taxas de sobrevida destes pacientes14.
O efeito da radioterapia pós-operatória deve ser avaliado em cada sítio anatômico, através de estudos prospectivos randomizados com grupo controle, o que exige grande número de pacientes e estudos multi-institucionais. A indicação de radioterapia pós-operatória deve ser individualizada, uma vez que os pacientes com doença limitada ao sítio primário (língua e soalho) apresentam altas taxas de controle local após o tratamento cirúrgico exclusivo.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Kowalski LP & Medina JE. Nodal metastases: predictive factors. Otolaryngol Clin North Am 1998;31:621-637.
2. Brugère JM, Mosseri VF, Mamelle G. Nodal failures in patients with N0N+ oral squamous cell carcinoma without capsular rupture. Head Neck 1996;18:133-7.
3. Zelefsky MJ, Harrison LB, Fass DE. Postoperative radiation therapy for squamous cell carcinomas of the oral cavity and oropharynx: impact of therapy on patients with positive surgical margins. Int J Radiation Oncology Biol Phys 1993;25:17-21.
4. Smeele LE, Leemans CR, Langendijk JA. Positive surgical margins in neck dissection specimens in patients with head and neck squamous cell carcinoma and the effect of radiotherapy. Head Neck 2000;22:559-63.
5. Gonzales-Botas JH, Barro CV, Amado ML. Factors affecting local and regional control and survival of carcinomas of the tongue and floor of mouth. Acta Otorrinolaringol Esp 2002;53:32-8.
6. Zelefsky MJ, Harrison LB, Fass DE. Postoperative radiotherapy for oral cavity cancers: impact of anatomic subsite on treatment outcome. Head Neck 1990;12:470-475.
7. Yorioka CW, Coletta RD, Alves F. Matrix metalloproteinase-2 and -9 activities correlate with the disease-free survival of oral squamous cell carcinoma patients. Int J Oncol 2002;20:189-94.
8. Leemans CR, Tiwari R, Nauta JJ. Recurrence at the primary site in head and neck cancer and the significance of neck lymph node metastases as a prognostic factor. Cancer 1994;73:187-190.
9. Jones AS, Bin Hanafi Z, Nadapalan V. Do positive ressection margins after ablative surgery for head and neck cancer adversely affect prognosis? A study of 352 patients with recurrent carcinoma following radiotherapy treated by salvage surgery. Br J Cancer 1996;74:128-132.
10. Lee JG. Detection of residual carcinoma of the oral cavity, oropharynx, hypopharynx, and larynx: A study of surgical margins. 78th Annual Meeting of the American Academy of Ophthalmology and Otolaryngology, Dallas, 1973.
11. Slaughter DP, Southwick HW, Smejkal W. Field cancerization in oral stratified squamous epithelium. Cancer 1953; 6: 963-968.
12. Loree TR & Strong EW. Significance of positive margins in oral cavity squamous carcinoma. Am J Surg 1990;160:410-414.
13. León X, Quer M, Diez S. Second neoplasm in patients with head and neck cancer. Head Neck 1999;221:204-210.
14. DeStefani A, Magnano M, Cavalot A. Adjuvant radiotherapy influences the survival of patients with squamous carcinoma of the head and neck who have poor prognoses. Otolaryngol Head Neck Surg 2000;123:630-6.
1 Re1 Cirurgião do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel, São Paulo, Brasil.
2 Residente do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel, São Paulo, Brasil.
Endereço para Correspondência: Dr. Ali Amar - Rua Pintassilgo 516 ap.188
V. Uberabinha São Paulo SP 04514-032 - E-mail: lalitos@terra.com.br
Trabalho realizado no Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel, São Paulo, Brasil.
Artigo recebido em 11 de setembro de 2002. Artigo aceito em 13 de março de 2003.