Ano: 2002 Vol. 68 Ed. 5 - Setembro - Outubro - (12º)
Seção: Artigo Original
Páginas: 673 a 677
Resultados oncológicos da laringectomia parcial no carcinoma glótico inicial
Oncologic results of the partial laryngectomy for early glottic carcinoma
Autor(es):
Otávio Alberto Curioni 1,
Marcos Brasilino de Carvalho 1,
Josias de Andrade Sobrinho 1,
Abrão Rapoport 2
Palavras-chave: carcinoma glótico, laringectomia parcial, resultados.
Keywords: glottic carcinoma, partial laryngectomy, results.
Resumo:
Introdução: O carcinoma epidermóide da laringe ocupa o sexto lugar entre as neoplasias mais comuns, sendo uma das malignidades mais freqüentes na cabeça e pescoço, ocupando o segundo lugar imediatamente após o câncer da cavidade oral. Dependendo do estadiamento da lesão, ou seja, extensão do câncer ao diagnóstico, há um prognóstico a longo prazo bastante favorável, com taxas de sobrevida global para 5 anos de 65%-70%. Objetivo: Avaliação dos resultados após laringectomia parcial para carcinoma glótico inicial. Forma de estudo: Clínico retrospectivo. Material e Método: Foi realizada análise retrospectiva do prontuário de 59 pacientes submetidos à laringectomia parcial. Foram excluídos pacientes com tratamento prévio, extensão tumoral maior que 10 mm abaixo da glote, lesões com extensão macroscópica para a(s) prega(s) vestibular(s) e lesões com diminuição grosseira da mobilidade da(s) prega(a) vocal(is) à laringoscopia indireta e aqueles com seguimento inferior a 36 meses. Resultados: Doze (20,3%) dos 59 pacientes apresentaram recidiva, sendo uma recidiva regional (1,7%) e 11 recidivas locais (18,6%). Com o resgate cirúrgico (laringectomia total), controle oncológico foi alcançado em 75% desses casos. Complicações severas (estenose glótica e aspiração traqueobrônquica) ocorreram em somente 2 pacientes (3,4%). Conclusões: As laringectomias parciais são procedimentos seguros e eficazes para o tratamento da maioria dos casos de câncer glótico inicial, além do que, pela sua versatilidade, conferem segurança na radicalidade oncológica e possibilitam, também, a readaptação funcional ao paciente.
Abstract:
Introduction: The squamous cell carcinoma of the larynx is the sixth most common neoplasia, being the the second neoplasia of the head and neck, immediately after oral cancer. Depending of the stage of lesion, extension of the cancer at diagnosis, there is a quite favorable long term prognosis, with global survival rate for 5 years of 65%-70%. Aim: Evaluation of the results after partial laringectomy for early glottic squamous cell carcinoma. Study design: Clinical retrospective. Material and Method: Retrospective analysis of the 59 patients' handbook was accomplished submitted to the partial laringectomy. There were excluded patients with previous treatment, tumor extension larger than 10 mm below the glottis, lesions with macroscopic extension for vestibular folds and lesions with decrease of the mobility vocal cords laryngoscopy and follow-up of 36 months or more. Results: 12 patients (20,3%) presented recurrence, being 1 a regional recurrence (1,7%) and 11 local recurrences (18,6%), with surgical rescue (total laringectomy) and oncologic control in 75% of those cases. Severe complications (glottic stenosis and aspiration) happened in only 2 patients (3,4%). Conclusions: The partial laringectomy is safe and an effective procedure for the treatment of majority of early glottic carcinoma. In addition, for its versatility, check safety in the oncologic radically and make possible, also, the functional readaptation for the patient
![]()
INTRODUÇÃO
O carcinoma epidermóide da laringe ocupa o sexto lugar entre as neoplasias mais comuns, sendo uma das malignidades mais freqüentes na cabeça e pescoço, ocupando o segundo lugar imediatamente após o câncer da cavidade oral1. Em sua maioria, trata-se de uma doença que compromete homens de meia-idade e idosos fumantes. Dependendo do estadiamento da lesão, ou seja, extensão do câncer ao diagnóstico, há um prognóstico a longo prazo bastante favorável, com taxas de sobrevida global para 5 anos de 65%-70%2.
Evidentemente, a avaliação das terapêuticas dependem, principalmente, do sítio e do tamanho da lesão primária, que são avaliados por laringoscopia indireta e direta, além de exames de imagem. Para complementar são indicados o exame clínico-palpatório do pescoço para aferição da invasão direta ou metástases para linfonodos, o exame físico completo para detecção da presença de metástases à distância e a análise histopatológica de amostras de biópsias.
Embora nos últimos anos a irradiação de alta freqüência tenha adquirido um lugar de destaque pela segurança dos resultados funcionais e oncológicos3,4 e, paralelamente, as precisões técnicas e a definição de indicações rigorosas têm dado à cirurgia funcional da laringe uma situação totalmente competitiva dentro do arsenal terapêutico do cirurgião de cabeça e pescoço, a cirurgia aberta e a radioterapia externa são estratégias fundamentais no enfrentamento do carcinoma epidermóide da laringe. Além disso, as respectivas indicações não assumem caráter consensual dada à falta de estudos aleatórios que comparem a eficácia destes dois tratamentos5. De modo geral, as indicações de radioterapia ou cirurgia equilibram-se para os tumores classificados como T1 e T2, entretanto, a maioria dos tumores T3 e T4 requerem terapêutica multimodal, geralmente cirurgia mais radioterapia adjuvante5,6. Por outro lado, alguns fatores podem ter influência relativa na escolha terapêutica, como a idade dos pacientes, uso profissional da voz, tabagismo e etilismo incontroláveis e alguns fatores socioeconômicos que possam exigir soluções de curta duração. Obviamente, o objetivo é a cura do câncer com mínimo de disfunção, com o máximo de qualidade de vida após o tratamento e com o máximo de possibilidade de cura. Quanto aos tumores em fase inicial (T1 e T2) já existe um senso comum segundo o qual a retirada parcial de determinados compartimentos da laringe é compatível com a cura e com resultados funcionais adequados7.
Tradicionalmente, no Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel, São Paulo, as duas tendências terapêuticas têm representação, com predomínio das indicações cirúrgicas, não somente para lesões avançadas mas também para aqueles tumores tidos como iniciais (T1 e T2). Baseados nesta experiência cirúrgica, propusemo-nos à análise de nossos resultados relativos ao controle oncológico de 59 pacientes portadores de carcinoma T1/T2 de glote tratados através da laringectomia parcial, bem como as taxas de resgate após recidiva, comparando-os à literatura. Este estudo foi avaliado e aprovado pelo Comitê de Ética sob o protocolo nº 131.
MATERIAL E MÉTODO
Foi realizada análise retrospectiva do prontuário de 59 pacientes submetidos à laringectomia parcial e registrados os resultados de características epidemiológicas (idade, tabagismo e etilismo), exame clínico/endoscópico loco-regional, tipo de cirurgia realizada, resultados do tratamento e análise histopatológica.
Como pré-requisito para o ingresso no estudo, os pacientes deveriam ser portadores de carcinoma epidermóide, sem tratamento prévio, além de classificados como T1 ou T2 (UICC-1997). Foram excluídos pacientes com extensão tumoral maior que 10 mm abaixo da glote, lesões com extensão macroscópica para a(s) prega(s) vestibular(s) e lesões com diminuição grosseira da mobilidade da(s) prega(a) vocal(is) à laringoscopia indireta e aqueles com seguimento inferior a 36 meses.
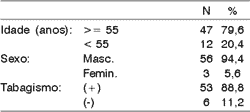
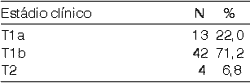
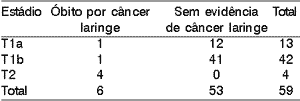
No tocante às características epidemiológicas, 56 pacientes eram do sexo masculino (94,4%) e 3 do sexo feminino (5,6%), 47 tinham idade acima da sexta década de vida (79,6%) e 12 (20,4%) abaixo desta, sendo 53 tabagistas e 6 não (Tabela 1). Quanto ao estadiamento clínico à admissão, 57 casos foram estadiados como T1 (22 T1a e 35 T1b) e apenas 2 casos T2 (Tabela 2). À análise do achado cirúrgico o estadiamento evidenciou maior número de casos T1b (42), 13 casos T1a e 4 casos T2 (Tabela 3).
Nos casos onde foi diagnosticada recidiva da doença, procuramos correlacionar a extensão da lesão primária, tipo de cirurgia, local da recidiva e tratamento a ela empregado (Tabela 5).
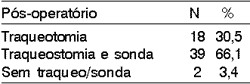
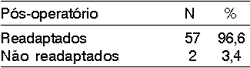
A distribuição dos pacientes que necessitaram de traqueostomia e sonda enteral pós-operatórias, assim como aqueles readaptados ou não, ou seja, readquiriram voz e deglutição sem necessitar de acessórios e aqueles que necessitaram de sonda e/ou traqueostomia, respectivamente, é mostrada nas Tabelas 6 e 7.
A Tabela 8 mostra o status dos pacientes até última consulta após realização do tratamento de resgate, evidenciando uma evolução desfavorável sobretudo para os tumores T2.
RESULTADOS
Em relação à extensão da doença, os achados cirúrgicos confirmados por exame histopatológico, evidenciaram grande número de casos onde havia comprometimento da comissura anterior (Tabela 3), sendo a laringectomia frontolateral a mais utilizada (Tabela 4).
Quanto às características clínicas e achados operatórios dos 12 casos recidivados, confrontamos a localização inicial da lesão, seu estadiamento, o local da recidiva e o tratamento de resgate com a evolução dos respectivos pacientes (Tabela 5). Podemos notar uma tendência de recorrência bimodal, ou seja, casos onde ocorre a recidiva no primeiro ano pós operatório, bem como após 30 meses, o que sugeriria um comportamento compatível com uma segunda lesão primária.
A traqueostomia foi realizada em 57 pacientes (96,6%) e a sonda enteral foi utilizada em 39 pacientes (66,1%), em apenas 2 casos (3,4%) foram dispensadas traqueostomia e sonda enteral (Tabela 6). Na evolução, somente dois pacientes não foram readaptados (3,4%), um deles apresentou aspiração traqueobrônquica que inviabilizou retirada da sonda enteral e um caso não decanulizou em decorrência de estenose glótica (Tabela 7).Tabela 1. Características clínico-epidemiológicas da população
N indica número de pacientes (59)
Tabela 2. Distribuição dos tumores segundo estádio T - pré operatório
N indica número de pacientes (59)
Tabela 3. Distribuição dos tumores segundo estádio T - cirúrgico
N indica número de pacientes (59)
Tabela 4. Distribuição dos pacientes segundo tipo de cirurgia
LFL indica laringectomia frontolateral; HL, hemilaringectomia; LSC, laringectomia supra-cricóide
N indica número de pacientes (59)
Tabela 5. Pacientes que necessitaram novo tratamento por recorrência
LFL= laringectomia fronto lateral; HL= hemilaringectomia; LSC= laringectomia supra cricóide;
LT= laringectomia total; FL= faringolaringectomia; MOCA= óbito por câncer; VSD= vivo sem evidência de doença.
N = doze casos que recidivaram após a laringectomia parcial
Tabela 6. Distribuição dos pacientes segundo uso de traqueostomia e sonda enteral pós-operatórias
N indica número de pacientes (59)
Tabela 7. Distribuição dos pacientes segundo readaptação pós-operatória (sem sonda enteral e sem traqueostomia)
N indica número de pacientes (59)
Tabela 8. Evolução dos pacientes segundo classificação T - cirúrgica.
DISCUSSÃO
O controle local é claramente o mais importante fator prognóstico para o câncer glótico em estádios I e II, uma vez que, metástases regional e à distância só raramente são observadas na ausência de recidiva local para esses pacientes8,9. Portanto, todo empenho deve ser dispensado ao tratamento curativo para que altas taxas de cura com preservação das funções laríngeas sejam alcançadas. Esses objetivos podem ser atingidos com a laringectomia parcial que apresenta taxas de complicações pequenas, com índice ao redor de 10%, sendo as mais comuns a estenose glótica, aspiração traqueobrônquica, granulomas e má qualidade vocal. O resultado funcional e controle tem percentuais de 95% e 80% nos tumores T1 e T2, respectivamente10,11. Nesta casuística apenas dois pacientes apresentaram complicações severas, um paciente com estenose glótica e um com aspiração traqueobrônquica (Tabela 6).
Se para os tumores glóticos T1a tanto a cirurgia como a radioterapia são aceitos por conseguirem controle oncológico semelhante, especialmente se considerados, para as falhas, as cirurgias de resgate12,13. Já os tumores glóticos com estadiamentos T1b e T2 são de indicação cirúrgica aberta, embora alguns autores preconizem ressecção endoscópica nesses estádios14,15. A justificativa para a cirurgia aberta é que nos tumores T1b, em que a regra é o envolvimento da comissura anterior (ocorre somente em 30% dos T1a), é citada a expressiva redução do controle da doença, seja com radioterapia seja com a cirurgia, com taxas de recidivas maiores que em qualquer outra região da laringe16,17. Esse comportamento é explicado pelo fato da mucosa laríngea nesse ponto ficar muito próxima da cartilagem tireóidea e a neoplasia pode infiltrar as fibras do ligamento vocal e, pelos vasos sangüíneos, penetrar na cartilagem e membrana cricotireóidea. Essa infiltração é mais resistente às irradiações e com a cirurgia é removida. Os tumores glóticos T2 são um grupo heterogêneo de lesões que reflete os distintos resultados relatados na literatura, seja com tratamento cirúrgico seja com tratamento radioterápico18,10, com taxas de controle ao redor de 80% e 55% a 75%, respectivamente, quando não consideramos cirurgias de resgate.
No presente grupo de pacientes analisados, a LFL (laringectomia frontolateral) foi a menor operação e a mais freqüentemente empregada por tratar-se de um grande número de tumores comprometendo a comissura anterior e casos onde o volume tumoral ocupando mais de dois terços da prega vocal aproximando-se da comissura anterior eram considerados desfavoráveis para procedimentos menores.
Doze (20,3%) dos 59 casos apresentaram recidiva, sendo inicialmente consideradas como uma recidiva regional (1,7%) e 11 recidivas locais (18,6%). Dos 12 pacientes, em 4/59 (6,8%) deles a recidiva ocorreu após 55 meses do tratamento cirúrgico. Estes tumores podem representar um segundo tumor primário, uma vez que, duas recidivas deram-se na prega vocal oposta (pacientes 7 e 9) e 2 recidivas na hipofaringe e supraglote (pacientes 5 e 6). Naqueles casos onde a recidiva ocorreu até 12º mês pós-operatório, esta foi atribuída à margem oncológica microscópica insatisfatória onde as recorrências deram-de em áreas justapostas à ressecção (pacientes 1, 3, 4, 8, 10, 11, 12). O outro caso representou uma recidiva cervical tardia num tumor cuja extensão local dava-se para a supraglote, caracterizando assim um tumor potencialmente mais agressivo e com probabilidade maior de insucesso terapêutico (paciente 2), não sendo considerado uma falha do tratamento local. No tocante às recidivas locais em laringectomias parciais, a literatura mostra que a opção na maioria dos casos é o resgate com laringectomia total, onde o controle da doença pode ser atingido em cerca de 60% dos casos reoperados19,20. Em nosso material, a laringectomia total realizada para resgate obteve controle da doença em 75% dos casos (6/8). Quando analisamos o total de recidivas e a possibilidade de controle no resgate cirúrgico esta taxa cai para cerca de 55% (6/11). Este fato pode ser explicado pelas características dos pacientes desta Instituição, onde muitos deles, após tratamento, por fatores socioeconômicos e/ou culturais não conseguem manter a regularidade desejada do seguimento e quando retornam apresentam-se com doença recidivada avançada, inviabilizando um novo tratamento.
Os resultados confirmam a laringectomia aberta como um excelente procedimento terapêutico para pacientes selecionados portadores de lesões iniciais da glote, principalmente quando do envolvimento da comissura anterior, comparáveis aos da literatura19,20. Os tumores T2 glóticos, nessa casuística, apresentaram comportamento desfavorável com a operação empregada 3 recidivas locais (Tabela 8). As recidivas no primeiro ano pós tratamento, provavelmente, são devido tanto à invasão da supraglote, fato não infreqüente que pode ser observado nesta região18,12, quanto à inadequada margem cirúrgica à microscopia. Já as recidivas após o quarto ano do pós-operatório, que caracterizaram uma distribuição bimodal das recorrências na nossa amostra, sugeriram tratar-se de uma segunda neoplasia primária. Não obstante, uma criteriosa avaliação pré-operatória é imperiosa para precisa indicação cirúrgica, assim como um perfil social, uma vez que pode influenciar nas taxas de controle da doença a longo prazo.
CONCLUSÃO
As laringectomias parciais são procedimentos seguros e eficazes para o tratamento da maioria dos casos de câncer glótico inicial, além do que, pela sua versatilidade, conferem segurança na radicalidade oncológica. Possibilitam, também, a readaptação funcional ao paciente.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Vokes EE, Weichselbaum RR, Lippman SM et al. Head and neck cancer. N England J Med 1993;328:184-194.
2. Gallo A, Vicentiis M, Marciocco V, Simorelli, M, Fiorella ML, Shah JP. CO2 Laser cordectomy for early-stage glottic carcinoma. A long-term follow-up of 156 cases. Laryngoscope 2002;112:370-4.
3. Shah JP, Karnell LH, Hoffman HT et al. Patterns of care for cancer of the larynx in the United States. Arch Otolaryngol Head Neck Surg 1997;123:475-83.
4. O'Sullivan B, Mackillop W, Gilbert R et al. Controversies in the management of laryngeal cancer: results of na international survey of patterns of care. Radiother Oncol 1994;31:23-32.
5. Smith MC, Goffinet DR. Radiotherapy for CIS of glottic larynx. Int J Radiat Oncol Biol Phys 1994;28:251-5.
6. Small W Jr, Mittal BB, Brand WN et al. Role of radiation therapy in the management of carcinoma in situ of the larynx. Laryngoscope 1993;103:663-7.
7. Carvalho MB. Tratamento cirúrgico dos tumores malignos da laringe. In: Carvalho MB. Tratado de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia. 1a ed. São Paulo: Atheneu; 2001. p. 927-39.
8. Olsen KD, Thomas JV, DeSanto LW, Suman VJ. Indications and results of cordectomy for early glottic carcinoma. Otolaryngol Head Neck Surg 1993;108:277-82.
9. Olsen KD, Thomas JV, DeSanto LW, Suman VJ. Early glottic carcinoma treated with open laryngeal procedures. Arch Otolaryngol Head Neck Surg 1994;120:264-8.
10. Biller HF, Ogura JH, Pratt LL. Hemilaringectomy for T2 glottic cancer. Arch Otolaryngol 1971;93:238-42.
11. Ogura Jh, Biller HF. Elective neck dissection for pharyngeal and laryngeal cancers. Ann Otol Rhinol Laryngol 1971;80:646-51.
12. Mendenhall WM, Parsons JT, Springer SP, et l. T1-T2 vocal cord carcinoma: a basis for comparing the results of radiotherapy and surgery. Head Neck Surg 1998;10:373-7.
13. Rothfield RE, Johnson JT, Myers EN, et al. Hemilaryngectomy for salvage radiation therapy failures. Otolaryngol Head Neck Surg 1990;103:792-793.
14. Davis RK. Transoral laser surgery for glottic cancer. Adv Otorhinolaryngol 1995;49:254-8.
15. Davis K, Kelly S, Stevens M. Selective management of early glottic cancer. Laryngoscope 1990;100:306-9.
16. Kirchner JA. What have whole organ sections contribuited to the treatment of laryngeal cancer? Ann Otol Rhinol Laryngol 1989;98:661-7.
17. Rucci L, Gammarota L, Gallo O. Carcinoma of the anterior comissure of the larynx: II. proposal of a new staging system. Ann Otol Rhinol Laryngol 1996;105:391-6.
18. Harwood AR, Deboer G. Prognostic factors in T2 glottic cancer. Cancer 1980;45:991-5.
19. Pontes PAL, Brasil OC. Controvérsias acerca do tratamento do câncer glótico. In Carvalho MB. Tratado de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia. 1ª ed. São Paulo: Atheneu; 2001. p 961-8.
20. Monhr RM, Quennelle DJ, Shumrick DA. Vertico-frontolateral laryngectomy. Indications, technique and results. Arch Otolaryngol 1983;109:384-95.
1 Médico Assistente do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel. São Paulo, Brasil.
2 Coordenador do Curso de Pós-Graduação em Cirurgia de Cabeça e Pescoço do Hospital Heliópolis, São Paulo/SP.
Trabalho realizado pelo Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel, São Paulo, Brasil.
Endereço para correspondência: Prof. Dr. Abrão Rapoport - Rua Iramaia, 136 Jd. Europa 01450-020 São Paulo
Tel. (0xx11) 289-6229/ 287-4347 - E-mail: cpgcp.hosphel@attglobal.net
Artigo recebido em 25 de abril de 2002. Artigo aceito em 8 de agosto de 2002.