Ano: 2013 Vol. 79 Ed. 2 - Março - Abril - (8º)
Seção: Artigo Original
Páginas: 173 a 176
Lipossubstituição de glândulas parótidas
Fat deposition of parotid glands
Autor(es): Davi Sousa Garcia1; Ivo Bussoloti Filho2
DOI: 10.5935/1808-8694.20130031
Palavras-chave: glândula parótida; gorduras; imagem por ressonância magnética.
Keywords: fats; magnetic resonance imaging; parotid gland.
Resumo:
Ahistologia do parênquima das glândulas parótidas pode estar alterada por condições locais ou sistêmicas, patológicas ou não patológicas.
OBJETIVO: Este trabalho objetiva destacar a lipossubstituição das parótidas, uma condição não patológica pouco conhecida.
MÉTODO: Em um estudo retrospectivo, reuniu-se a casuística de seis pacientes que se apresentaram clinicamente com aumento de volume das parótidas, mas que, após ampla investigação, não se chegou a um diagnóstico.
RESULTADOS: Por meio da análise retrospectiva de seus prontuários, foi constatada, em todos, lipossubstituição das parótidas, em estudo de ressonância magnética.
CONCLUSÃO: Essa condição, apesar de fisiológica e esperada com o envelhecimento, pode relacionar-se com o aumento clínico e radiológico dessas glândulas.
Abstract:
Parotid gland parenchyma histology may be altered by local or systemic, pathological or non-pathological conditions.
OBJECTIVE: This paper aims to highlight the fatty degeneration of the parotid gland, a not well-known non-pathological condition.
METHOD: In a retrospective study, we collected a series of 6 patients which presented a swelling of the parotid, but even after extensive research, a diagnosis was not reached.
RESULTS: Through the retrospective analysis of records we found fatty degeneration of the parotid in an MRI scan of all patients.
CONCLUSION: This condition, despite being physiological and expected with aging, may be related to clinical and radiological swelling of these glands.
![]()
INTRODUÇÃO
O parênquima das glândulas parótidas está sujeito à alteração de suas características histológicas por condições sistêmicas ou locais. Hipertrigliceridemia pode estar associada à inflitração gordurosa da parótida sem atividade inflamatória1. A queda das taxas de hormônios ovarianos após ovariectomia em ratos mostrou degeneração gordurosa nas parótidas2. Na síndrome de Sjögren, há heterogeneidade do parênquima por causa da degeneração adiposa e infiltração linfocítica3. Em pacientes portadores do vírus da imunodeficiência humana (HIV), pode haver aumento das parótidas e, histologicamente, além da infiltração gordurosa, podem ser evidenciados agregados linfócitos, cistos linfoepiteliais ou linfadenopatia4. Além disso, em etilistas e diabéticos, ocorre redução da proporção de tecido gorduroso do estroma5. Por outro lado, estudos em ratos apontaram que há acúmulo de lípides e degeneração de grânulos secretórios relacionados ao declínio da atividade secretória das parótidas com o envelhecimento6, sem que isso represente, necessariamente, um processo patológico.
No ambulatório de Estomatologia da nossa instituição, foram atendidos pacientes nos quais se observou aumento de volume das parótidas, eventualmente associados com queixas que remetem ao diagnóstico de síndrome de Sjögren, mas que, após investigação diagnóstica ampla, tal condição foi descartada, com base nos critérios diagnósticos vigentes (Consenso Europeu-Americano, 2002)7. Da mesma forma, quaisquer outras condições locais ou sistêmicas, como sarcoidose8 e linfoma9, que explicariam tal quadro, acabam por ser descartadas por meio da propedêutica pertinente. Durante o processo de investigação diagnóstica, contudo, observou-se que, em estudo de imagem por meio de ressonância magnética, um ponto comum a eles é o achado de lipossubstituição das glândulas parótidas.
Portanto, este trabalho tem como objetivo alertar para essa entidade não patológica que faz o paciente procurar o médico, a qual não é muito conhecida.
MÉTODO
Trata-se de estudo de coorte histórica transversal em prontuários de seis pacientes atendidos no ambulatório de Estomatologia da nossa instituição, entre fevereiro de 2009 e janeiro de 2012.
O critério de inclusão foi pacientes que se apresentaram clinicamente com aumento volumétrico de parótidas, sem quaisquer condições locais ou sistêmicas que as justificasse após a investigação diagnóstica pertinente, por meio de exames de imagem, laboratoriais e/ou anatomopatológicos (Figura 1). Nesses casos, nossa investigação abrange hemograma, antiSSA, antiSSB, fator antinúcleo, fator reumatoide, HIV, anti-HCV, teste de Schirmer, biópsia de glândulas salivares menores, ressonância magnética cervical, cintilografia e, em casos selecionados, sialografia.
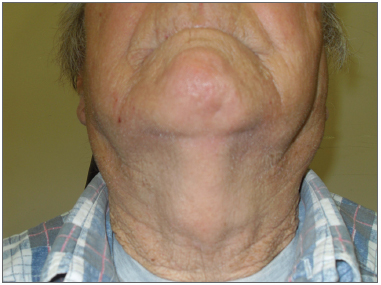
Figura 1. Paciente com aumento parotídeo bilateral e lipossubstituição na ressonância magnética.
Como critério de exclusão, definiu-se os casos comprovadamente unilaterais pela ressonância.
Por se tratar de trabalho retrospectivo baseado em informações de prontuários, sem identificação dos pacientes, não houve necessidade de termo de consentimento livre e esclarecido.
O projeto foi aprovado pela Diretoria Clínica e pelo Comitê de Ética em Pesquisa da instituição, sob o parecer de número 49.444/12.
RESULTADOS
No período considerado (fevereiro de 2009 a janeiro de 2012), foram admitidos 483 pacientes novos em nosso ambulatório, dos quais 64 (13,25%) tinham aumento de parótidas como queixa principal, sendo que seis (1,24%) se enquadraram nos critérios de inclusão.
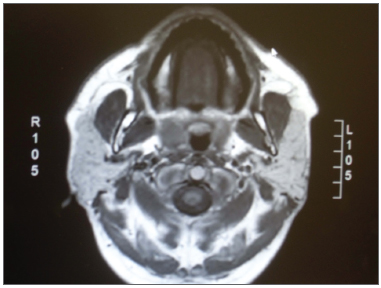
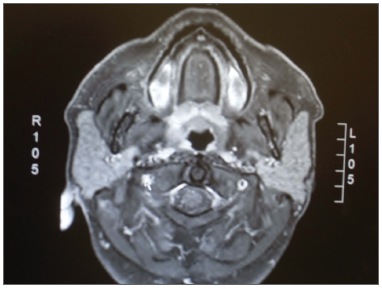
Na ressonância magnética, a deposição gordurosa das parótidas foi reconhecida por hipersinal em T1; em sequências com supressão de gordura, os locais supressos são identificados por hipossinal (T1 com contraste e T2)10 (Figuras 2 e 3).
Figura 2. Corte axial em T1 sem contraste mostrando hiperssinal em parótidas.
Figura 3. Corte axial em T1 com contraste e supressão de gordura, evidenciando hipossinal nas áreas em que a gordura foi suprimida.
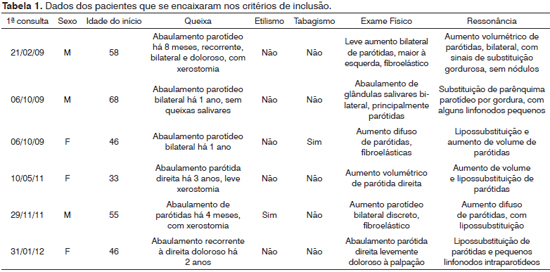
Os resultados obtidos foram diagramados na Tabela 1.
Os dados coletados apontam três pacientes do sexo masculino e três do sexo feminino, não sendo observada, portanto, distinção quanto ao gênero. A idade de início do quadro variou de 33 a 68 anos, com média de 51 (± 12,06) anos. O caráter era recorrente em dois pacientes (33,33%), sendo constante nos demais. Em todos os pacientes, a consistência das parótidas foi firme/fibroelástica, sem irregularidades ou sinais flogísticos, embora levemente doloroso em um paciente. Ressalte-se que a queixa de xerostomia foi apresentada por três (50%) pacientes, confirmados ao exame clínico; no entanto, esses pacientes foram submetidos à cintilografia de glândulas parótidas, sem que houvesse alteração alguma do exame. Quanto aos hábitos, um paciente (16,67%) referiu ser ex-tabagista e um paciente (16,67%) referiu consumo leve de álcool. Em todos os pacientes, foram encontrados sinais de lipossubstituição de parótidas ao exame de ressonância magnética em ambas as parótidas, apesar de dois casos apresentarem-se clinicamente de forma unilateral.
Ressaltamos que os 64 casos de aumento de parótidas do nosso ambulatório tiveram diagnóstico assim distribuído: síndrome de Sjögren (15), parotidite de repetição na infância (13), sialoadenite (7), infecciosas (7), tumoral (5), cisto intraparotídeo (4), HIV (2), linfoma (2), alcoólica (1), sarcoidose (1), lipossubstituição (7). Desses sete casos em que se encontrou lipossubstituição de parótidas, um caso foi excluído do estudo tendo em vista a ressonância mostrar alteração unilateral.
DISCUSSÃO
A lipossubstituição de parótidas é um achado radiológico frequente; no entanto, não há na literatura trabalhos que correlacionem abaulamento parotídeo idiopático com sua presença. Sabe-se que se trata de processo fisiológico, natural com o envelhecimento6 (ressalte-se a média de idade de 51 anos da nossa amostra), sujeito, no entanto, a variações conforme a presença de condições clínicas subjacentes1-5. De fato, a relação da lipossubstituição das parótidas com a síndrome de Sjögren já é conhecida, sendo demonstrada por Niemela et al.11, em estudo com 26 pacientes com a forma primária da doença, a presença de alterações (nódulos ou degeneração adiposa do parênquima) em 81% dos casos.
Por outro lado, nossa casuística, composta de indivíduos sem doenças locais ou sistêmicas, exaustivamente investigados, apresentou a lipossubstituição das parótidas como denominador comum, o que nos leva a pensar que, em alguns casos, não se trate de mera transformação histológica esperada com o envelhecimento da glândula, manifestando-se clinica e radiologicamente por aumento parotídeo. Em dois pacientes, o abaulamento parotídeo é recorrente, o que não é o esperado para um processo supostamente lento e gradual. Enfim, há questões que ainda não podem ser definitivamente elucidadas, sobretudo por se tratar de tema ainda pouco presente na literatura médica.
CONCLUSÃO
A lipossubstituição das parótidas, apesar de ser um processo fisiológico e esperado com o envelhecimento, pode relacionar-se a aumento bilateral das glândulas em indivíduos que não apresentam causas sistêmicas ou locais para tal condição. Alguns questionamentos relativos a essa associação, entretanto, permanecem em aberto, podendo ser objeto de estudo de novos trabalhos.
REFERÊNCIAS
1. Sheikh JS, Sharma M, Kunath A, Fritz DA, Glueck CJ, Hess EV. Reversible parotid enlargement and pseudo-Sjögren´s syndrome secondary to hypertriglyceridemia. J Rheumatol. 1996;23(7):1288-91.
2. Shiraishi H, Oiki H, Murata K. Fatty degeneration of the parotid gland after ovariectomy. Nihon Jibiinkoka Gakkai Kaiho. 2000;103(5):539-46.
3. Civibal C, Canpolat N, Yurt A, Kurugoglu S, Erdamar S, Bagci O, et al. A child with primary Sjögren syndrome and a review of the literature. Clin Pediatr (Phila). 2007;46(8):738-42.
4. Kabenge C, Ng S, Muyinda Z, Ameda F. Diagnostic ultrasound patterns of parotid glands in human immunodeficiency virus-positive patients in Mulago, Uganda. Dentomaxillofac Radiol. 2010;39(7):389-99.
5. Merlo C, Bohl L, Carda C, Gómez de Ferraris ME, Carranza M. Parotid sialosis: morphometrical analysis of the glandular parenchyme and stroma among diabetic and alcoholic patients. J Oral Pathol Med. 2010;39(1):10-5.
6. Kim SK. Changes in the secretory acinar cells of the rat parotid gland during aging. Anat Rec. 1984;209(3):345-54.
7. Vitali C, Bombardieri S, Jonsson R, Moutsopoulos HM, Alexander EL, Carsons SE, et al.; European Study Group on Classification Criteria for Sjögren´s Syndrome. Classification criteria for Sjögren's syndrome: a revised version of the European criteria proposed by the American-European Consensus Group. Ann Rheum Dis. 2002;61(6):554-8.
8. Sahu SK, Srivastava P, Kusum A, Kishore S, Sachan PK, Bahl DV. Parotid Sarcoidosis. Internet J Surg. 2007;9(1).
9. Dispenza F, Cicero G, Mortellaro G, Marchese D, Kulamarva G, Dispenza C. Primary Non-Hodgkins lymphoma of the parotid gland. Braz J Otorhinolaryngol. 2011;77(5):639-44.
10. Takagi Y, Sumi M, Sumi T, Ichikawa Y, Nakamura T. MR microscopy of the parotid glands in patients with Sjogren's syndrome: quantitative MR diagnostic criteria. AJNR Am J Neuroradiol. 2005;26(5):1207-14.
11. Niemelä RK, Takalo R, Pääkkö E, Suramo I, Päivänsalo M, Salo T, et al. Ultrasonography of salivary glands in primary Sjögren's syndrome. A comparison with magnetic resonance imaging and magnetic resonance sialography of parotid glands. Rheumatology (Oxford). 2004;43(7):875-9.
1. Médico Otorrinolaringologista (Fellow em Rinologia - Departamento de Otorrinolaringologia - Santa Casa de São Paulo).
2. Doutor em Otorrinolaringologia (Professor Adjunto e Diretor - Departamento de Otorrinolaringologia - Santa Casa de São Paulo). Departamento de Otorrinolaringologia - Irmandade da Santa Casa de Misericórdia de São Paulo.
Endereço para correspondência:
Davi Sousa Garcia
Rua Dr. Cesário Motta Júnior, nº 112, 4º Andar. Pavilhão Conde de Lara. Vila Buarque
São Paulo - SP. Brasil. CEP: 01221-020
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 7 de setembro de 2012. cod. 10442.
Artigo aceito em 12 de janeiro de 2013.