Ano: 2002 Vol. 68 Ed. 3 - Maio - Junho - (21º)
Seção: Relato de Caso
Páginas: 431 a 434
Síndrome de Cogan: apresentação de caso e diagnóstico diferencial
Differential diagnosis between Cogan's syndrome
Autor(es):
Mariana Dantas Aumond (1),
Fernando Danelon Leonhardt (2),
Carlos Eduardo Cesário de Abreu (3),
Norma de Oliveira Penido (4)
Palavras-chave: síndrome de Cogan, neuronite vestibular, vertigem
Keywords: Cogan's syndrome, vestibular neuronitis, vertigo
Resumo:
A síndrome de Cogan é uma doença de difícil diagnóstico pois não apresenta nenhum marcador laboratorial específico, assim como a neuronite vestibular. As características clínicas da síndrome de Cogan são: ceratite intersticial não-luética associada à vertigem, tinnitus e disacusia neurossensorial. Evidências de vasculite sistêmica são encontradas em 50% dos pacientes. As formas atípicas da síndrome de Cogan abrangem doenças oculares inflamatórias mais severas. As características clínicas da Neuronite Vestibular são: vertigem incapacitante de aparecimento abrupto e não responsiva ao tratamento clínico, sem associação com alterações cocleares. Exemplificamos essa dificuldade diagnóstica com o caso de um paciente que iniciou quadro de vertigem súbita incapacitante associada à febre e algia ocular unilateral. O paciente foi hospitalizado, sendo iniciada a terapêutica para síndrome vestibular, não respondendo à medicação. Após uma semana, evoluiu com lesão ocular caracterizada por esclerouveíte anterior. Com quinze dias de evolução o paciente apresentou quadro de disacusia neurossensorial rapidamente progressiva. O exame vestibular evidenciou arreflexia à esquerda, ipsilateral à disacusia neurossensorial. A ressonância magnética evidenciou sinais de microvasculite em sistema nervoso central sendo diagnosticada a síndrome de Cogan. Foi iniciada terapia com corticóide oral e pulsoterapia com ciclofosfamida, havendo melhora total da vertigem, do desequilíbrio e da alteração ocular e com melhora parcial da disacusia.
Abstract:
Cogan's syndrome is a disease of difficult diagnosis as there is no specific laboratorial exam and the same occurs with Vestibular Neurinitis. The clinical features of Cogan's syndrome are nonsyphilitic interstitial keratitis and vestibuloauditory dysfunction. Evidences of systemic vasculitis are found in 50% of the patients. The atypical forms of Cogan's syndrome array more severe inflammatory ocular disease. The clinical features of the Vestibular Neuronitis are acute episodes of vertigo that doesn't respond to clinical treatment. We exemplify these diagnostical difficulties with the case study of a patient who initiated a state of acute episodes of vertigo associated with fever and unilateral ocular pain. The patient was hospitalized, and initiated therapy for vestibular symptoms, not responding to medications. A week later, the patient evoluted to an ocular disease characterized by anterior sclerouveitis. With fifteen days of evolution, the patient presented a state of rapidly progressive hearing loss. The otoneurological exam showed unilateral diminished caloric response. Magnetic resonance imaging showed signs of microvasculitis in the central nervous system, being diagnosed Cogan's syndrome. Therapy was initiated with oral prednisone and cyclophosphamide, with total improvement of vertigo, dizziness and eye symptoms and partial improvement of sensorineural hearing loss.
![]()
Introdução
A Síndrome de Cogan (SC) foi primeiramente descrita por Morgan e Baungartner em 1934 como uma disfunção audio-vestibular associada a ceratite intersticial não-sifilítica; sendo posteriormente classificada como uma entidade clínica por Cogan em 19451,2. Os sintomas cócleo-vestibulares iniciam-se de forma súbita com crises de vertigem, zumbido, náuseas, vômitos, ataxia e perda neurossensorial, na maioria das vezes bilateral3. Formas atípicas da doença envolvem outras manifestações inflamatórias oculares como esclerite, episclerite, uveíte, irite e conjuntivite, sendo comumente associadas a manifestações sistêmicas reumatológicas ou vasculites. Em 30% dos casos, o quadro se inicia apenas com sintomas otoneurológicos do tipo vertigem incapacitante, o que permite a elaboração de outros diagnósticos diferenciais como a neuronite vestibular4.
A neuronite vestibular (NV) foi reconhecida como uma entidade clínica há mais de 40 anos, sendo denominada também de vertigem epidêmica, labirintite neural epidêmica e paralisia vestibular. Estes termos refletem uma desordem vestibular aguda, geralmente unilateral, com duração de dias a semanas, precedidos por infecção viral de vias aéreas superiores, não associada à disacusia5.
Relatamos um caso cínico para exemplificar um quadro de Cogan iniciado por vertigem incapacitante e quadro ocular atípico, discutindo os achados clínicos, exames subsidiários, diagnósticos diferenciais e tratamento.
Apresentação de caso clínico
O.M., 63 anos, masculino, branco, natural e procedente de Dracena/SP, farmacêutico, com história de 15 dias de ardor em olho. E após contato com produto de limpeza, associado a sintomas de infecção de vias aéreas superiores. Há 7 dias iniciou quadro súbito de perda de equilíbrio, vertigem, náuseas, vômitos, zumbido e febre noturna diária. Negava hipoacusia.
Ao exame físico ORL apresentava desequilíbrio com olhos fechados para E e nistagmo horizonto-rotatório para a direita. Exame oftalmológico inicial evidenciou à biomicroscopia hiperemia conjuntival importante e ceratite puntata à D, com exame de fundo de olho sem sinais de vasculite (HD: ceratite superficial medicamentosa).
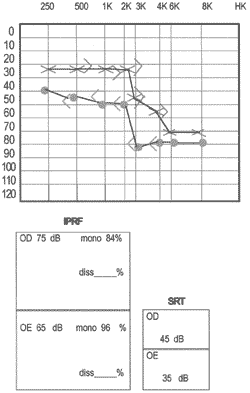
Audiometria inicial (Figura 1) mostrava disacusia neurossensorial bilateral e simétrica com perda leve a moderada e discriminação para monossílabos de 84% à D e 96% à E. Exame otoneurológico com hiporreflexia à E.
Exames laboratoriais iniciais evidenciaram apenas aumento da velocidade de hemossedimentação (VHS:110 mm/h).
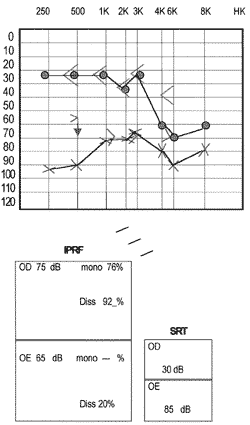
Foi iniciada terapia anti-vertiginosa e corticoterapia com prednisona 1 mg/kg/dia. Após uma semana iniciou perda auditiva progressiva à E, piora do quadro ocular e vertiginoso. Novo exame oftalmológico evidenciou à biomicroscopia hiperemia conjuntival superficial e profunda com reação de câmara anterior e teste da fenilefrina positivo (HD: esclero-uveíte anterior não-granulomatosa). Nova audiometria evidenciou disacusia neurossensorial bilateral e assimétrica, com perda leve a moderada à D e severa à E, com discriminação para monossílabos de 76% à D e 20% à E (Figura 2). Realizada RNM de crânio compatível com vasculite de pequenos vasos. Feita hipótese diagnóstica de SC e iniciado pulsoterapia com solumedrol 1g EV por 3 dias e pulso mensal com ciclofosfamida 1g EV, com melhora do quadro clínico, vertiginoso e oftalmológico.
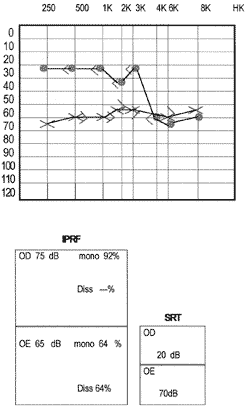
As sorologias para sífilis, rubéola, doença de Lyme e provas reumatológicas foram negativas. Ecodopplercardiograma evidenciou aumento leve de átrio E e insuficiência aórtica e tricúspide mínima. Realizadas audiometrias mensais com melhora progressiva nos limiares tonais e discriminação vocal. A audiometria após 3 meses de tratamento evidenciou disacusia neurossensorial com perda leve à D e moderada à E, com discriminação para monossílabos de 92% à D e 64% à E (Figura 3).
Figura 1. Audiometria inicial mostrando disacusia neurosensorial bilateral e secretora.
Figura 2. Audiometria de seguimento mostrando assimetria.
Figura 3. Audiometria após 3 meses.
Discussão
A SC é uma doença rara que acomete predominantemente adulto jovem, de raça branca e sem predominância de sexo. A etiologia pode ser considerada como uma resposta de hipersensibilidade a um ou mais agentes infecciosos, associada a vasculite. Alguns autores apontam a B. burgdorferi (agente etiológico da Doença de Lyme) e infecção por algumas espécies de Chlamydia como agentes causais, porém sem evidências conclusivas6,7,8. Transformação linfocitária tem sido relatada na exposição de linfócitos do paciente a antígenos da córnea, escleroproteínas e antígenos da orelha interna. Esses achados podem evidenciar que a doença apresenta auto-imunidade órgão-específica. Outra teoria aponta que uma agressão tecidual inicial não órgão-específica (por exemplo, vasculite induzida por imunocomplexos) exporia antígenos que desencadeariam respostas auto-imunes. O envolvimento sistêmico ocorre em 50%-75% dos casos7.
O quadro oftalmológico caracteriza-se por ceratite intersticial não-sifilítica, caracterizada por dor, hiperemia ocular, fotofobia, visão turva e lacrimejamento. Outros tipos de manifestações oculares incluem uveíte, irite, episclerite, esclerite e vasculite retiniana. Os sintomas vestibulares são de início abrupto com crises de vertigem, zumbidos, desequilíbrio, náuseas e vômitos. O exame otoneurológico evidencia hiporreflexia bilateral. A disacusia é do tipo neurossensorial, na maioria bilateral, nas freqüências médias e agudas, com discriminação vocal deficiente. A perda auditiva pode ser flutuante como na hidropsia, podendo evoluir para surdez profunda e irreversível na maioria dos casos.
Outras manifestações sistêmicas incluem febre, cefaléia, envolvimento músculo-esquelético (mialgias, artralgias, artrites), queixas gastrointestinais, lesões cutâneas, alterações cardiovasculares (insuficiência aórtica, cardiomegalia, ICC), alterações gênito-urinárias, esplenomegalia, linfadenopatia, hipertensão arterial e eosinofilia9.
O diagnóstico é de exclusão e baseado na suspeita clínica uma vez que não existem exames laboratoriais específicos. Provas inflamatórias inespecíficas como a velocidade de hemossedimentação (VHS) e proteína C reativa (PCR) podem estar aumentadas. A pesquisa de anticorpos contra antígenos específicos da orelha interna pelo método de Western-Blott (anti hsp70-68kD) é negativa10. A ressonância nuclear magnética pode mostrar hiper-sinal nas estruturas da orelha interna em T1 após a injeção de contraste (gadolínio).
A SC apresenta como principais diagnósticos diferenciais a sífilis, doenças virais do tipo sarampo, rubéola, herpes zoster e doença de Vogt-Koyanagi-Harada. O diagnóstico diferencial com a sífilis é feito pela pesquisa de sorologias; nas doenças virais o diagnóstico diferencial é feito por suas manifestações específicas; e na doença de Vogt-Koyanagi-Harada estão presentes sinais úveo-meníngeos, alopécia e vitiligo.
Manifestações iniciais parciais da SC podem levar a outros diagnósticos diferenciais. No caso reportado, tais manifestações incluíam sintomas vertiginosos e oculares sem sintomas auditivos. A audiometria de entrada evidenciou perda neurossensorial de leve a moderada bilateral e simétrica. Como o paciente não apresentava queixa auditiva à entrada, esta disacusia foi interpretada como sendo prévia e uma vez que o paciente relatava exposição ocular a produto químico e vertigem incapacitante com exame otoneurológico com hiporreflexia unilateral, foi aventada a hipótese de NV.
A NV tem sido referida como vertigem epidêmica, labirintite aguda, paralisia vestibular e neuropatia vestibular, sendo o termo neuronite vestibular o mais aceito por sugerir o sítio de lesão: o nervo vestibular11. Estes termos refletem uma desordem aguda do sistema vestibular com duração de dias a semanas, comumente precedida por infecção viral de via aérea alta, com resolução de dias a meses, e a maioria dos pacientes apresenta melhora total em até 6 meses. Alguns autores relatam casos de NV associados à infecção prévia por B. burgdorferi (agente etiológico da D. de Lyme). Os pacientes apresentam nistagmo espontâneo, horizontal ou horizonto-rotatório, para o lado não envolvido. A audição não está comprometida via de regra. A NV é unilateral, mas raramente pode ser bilateral. Os critérios diagnósticos incluem: desordem vestibular periférica aguda sem associação com perda auditiva; pico de acometimento situado entre 30 e 60 anos de idade; episódio único ou recorrente de vertigem prolongada ou ataxia e diminuição de resposta à prova calórica da orelha envolvida. Histopatologicamente é descrita degeneração do nervo vestibular, principalmente de seu ramo superior, e das células ciliadas labirínticas5.
O tratamento da NV consiste em corticoterapia sistêmica, assim como na SC, na forma de prednisona oral na dose de 1 a 2 mg/kg/dia. Na ausência de resposta adequadas à corticoterapia na SC, drogas imunossupressoras como a ciclofosfamida, metrotrexate ou azatioprina podem ser usadas.
No caso relatado foi introduzida medicação antivertiginosa e corticoterapia sistêmica com prednisona 1 mg/kg/dia, baseado na suspeita diagnóstica de NV. O paciente evoluiu com disacusia neurossensorial bilateral rapidamente progressiva, apesar da terapêutica instituída e avaliação oftalmológica evidenciou esclero-uveíte anterior não-granulomatosa, sendo firmado desta forma o diagnóstico de SC não responsivo à corticoterapia. Foi instituído tratamento com pulso mensal de ciclofosfamida 1g EV, com boa resposta clínica, com remissão total da vertigem e sintomas oculares e melhora dos limiares tonais e índice de reconhecimento de fala na audiometria.
Comentários Finais
A síndrome de Cogan nem sempre se manifesta inicialmente com todas as suas características, o que pode dificultar seu diagnóstico que é eminentemente clínico. Desta forma um acompanhamento minucioso do paciente com audiometrias seriadas, avaliação multidisciplinar (otorrinolaringológica, oftalmológica e clínica) é imprescindível para o diagnóstico. A introdução precoce do tratamento influencia o prognóstico do quadro clínico, principalmente o auditivo.
Referências Bibliográficas
1. Morgan RF, Baungartner CJ. Ménière's disease complicated by recorrent intersticial keratitis: excellent results following cervical ganglionectomy. West J Surg 1934;42:628.
2. Cogan DG. Syndrome of nonsyphilitic intersticial keratitis and vestibuloauditory symptons. Arch Ophthalmol 1945;33:144-149.
3. Schuknecht HF, Nadol JB. Temporal bone pathology in a case of Cogan's syndrome. Laryngoscope 1994 Sept;104.
4. Cote DN et al. Cogan's syndrome manifesting as sudden bilateral deafness: diagnosis and management. South Med J 1993; 86:1056-60.
5. Gacek RR, Gacek MR. Vestibular neuronitis. Am J Otol 1999;20(4): 553-554.
6. Cheson BD, Blooming AZ, Alroy J. Cogan's syndrome: a systemic vasculitis. Am J Med 1976;60:549.
7. Chynn EW, Jakobiec FA. Cogan's syndrome: ophthalmic, audiovestibular, and systemic manifestation and systemic therapy. Int Ophthalmol Clin 1996;36(1):61-72.
8. St.Clair EW, Maccallum RM. Cogan's symdrome. Curr Opin Rheumatol 1999; 11(1):47-52.
9. Berrocal GJR et al. Cogan's syndrome: an oculo-audiovestibular disease. Post Grad Med J 1999;75:262-4.
10. Davis LE. In Cummings CW et al. Otolaryngology Head and Neck Surgery. 3rd. ed. Mosby Inc. 1999.
11. Schuknecht HF, Kitamura K. Vestibular neuritis. Ann Otol Rhinol Laryngol 1981;90(Suppl):1.
1 Médica Residente em Otorrinolaringologia da Escola Paulista de Medicina-UNIFESP.
2 Médico Residente em Otorrinolaringologia da Escola Paulista de Medicina-UNIFESP.
3 Médico Residente em Otorrinolaringologia da Escola Paulista de Medicina-UNIFESP.
4 Doutora em Medicina pela Escola Paulista de Medicina-UNIFESP.
Trabalho apresentado como pôster no IV Simpósio Internacional de Transplantes e Implantes em Otologia, Simpósio Internacional de Atualização em Vertigem e Zumbido e Simpósio de Atualização em Prótese Auditiva, realizado no período de 23 a 26 de maio de 2001, na cidade de São Paulo-SP Instituição: Escola Paulista de Medicina - Universidade Federal de São Paulo- Departamento de Otorrinolaringologia e Distúrbios da Comunicação Humana
Endereço para correspondência: Fernando Danelon Leonhardt - R. Bandeira Paulista, 142 - apto. 22 CEP 04532-000 - São Paulo - SP - Telefone (0xx11) 3168.0103 - fernandodanelon@uol.com.br
Artigo recebido em 19 de julho de 2001. Artigo aceito em 05 de setembro de 2001.