IntroduçãoA Síndrome de Cogan (SC) foi primeiramente descrita por Morgan e Baungartner em 1934 como uma disfunção audio-vestibular associada a ceratite intersticial não-sifilítica; sendo posteriormente classificada como uma entidade clínica por Cogan em 19451,2. Os sintomas cócleo-vestibulares iniciam-se de forma súbita com crises de vertigem, zumbido, náuseas, vômitos, ataxia e perda neurossensorial, na maioria das vezes bilateral3. Formas atípicas da doença envolvem outras manifestações inflamatórias oculares como esclerite, episclerite, uveíte, irite e conjuntivite, sendo comumente associadas a manifestações sistêmicas reumatológicas ou vasculites. Em 30% dos casos, o quadro se inicia apenas com sintomas otoneurológicos do tipo vertigem incapacitante, o que permite a elaboração de outros diagnósticos diferenciais como a neuronite vestibular4.
A neuronite vestibular (NV) foi reconhecida como uma entidade clínica há mais de 40 anos, sendo denominada também de vertigem epidêmica, labirintite neural epidêmica e paralisia vestibular. Estes termos refletem uma desordem vestibular aguda, geralmente unilateral, com duração de dias a semanas, precedidos por infecção viral de vias aéreas superiores, não associada à disacusia5.
Relatamos um caso cínico para exemplificar um quadro de Cogan iniciado por vertigem incapacitante e quadro ocular atípico, discutindo os achados clínicos, exames subsidiários, diagnósticos diferenciais e tratamento.
Apresentação de caso clínico
O.M., 63 anos, masculino, branco, natural e procedente de Dracena/SP, farmacêutico, com história de 15 dias de ardor em olho. E após contato com produto de limpeza, associado a sintomas de infecção de vias aéreas superiores. Há 7 dias iniciou quadro súbito de perda de equilíbrio, vertigem, náuseas, vômitos, zumbido e febre noturna diária. Negava hipoacusia.
Ao exame físico ORL apresentava desequilíbrio com olhos fechados para E e nistagmo horizonto-rotatório para a direita. Exame oftalmológico inicial evidenciou à biomicroscopia hiperemia conjuntival importante e ceratite puntata à D, com exame de fundo de olho sem sinais de vasculite (HD: ceratite superficial medicamentosa).
Audiometria inicial (Figura 1) mostrava disacusia neurossensorial bilateral e simétrica com perda leve a moderada e discriminação para monossílabos de 84% à D e 96% à E. Exame otoneurológico com hiporreflexia à E.
Exames laboratoriais iniciais evidenciaram apenas aumento da velocidade de hemossedimentação (VHS:110 mm/h).
Foi iniciada terapia anti-vertiginosa e corticoterapia com prednisona 1 mg/kg/dia. Após uma semana iniciou perda auditiva progressiva à E, piora do quadro ocular e vertiginoso. Novo exame oftalmológico evidenciou à biomicroscopia hiperemia conjuntival superficial e profunda com reação de câmara anterior e teste da fenilefrina positivo (HD: esclero-uveíte anterior não-granulomatosa). Nova audiometria evidenciou disacusia neurossensorial bilateral e assimétrica, com perda leve a moderada à D e severa à E, com discriminação para monossílabos de 76% à D e 20% à E (Figura 2). Realizada RNM de crânio compatível com vasculite de pequenos vasos. Feita hipótese diagnóstica de SC e iniciado pulsoterapia com solumedrol 1g EV por 3 dias e pulso mensal com ciclofosfamida 1g EV, com melhora do quadro clínico, vertiginoso e oftalmológico.
As sorologias para sífilis, rubéola, doença de Lyme e provas reumatológicas foram negativas. Ecodopplercardiograma evidenciou aumento leve de átrio E e insuficiência aórtica e tricúspide mínima. Realizadas audiometrias mensais com melhora progressiva nos limiares tonais e discriminação vocal. A audiometria após 3 meses de tratamento evidenciou disacusia neurossensorial com perda leve à D e moderada à E, com discriminação para monossílabos de 92% à D e 64% à E (Figura 3).
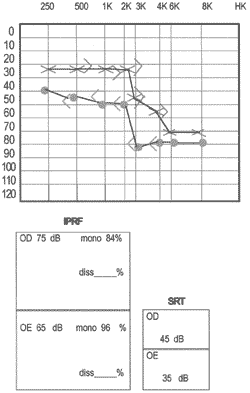
Figura 1. Audiometria inicial mostrando disacusia neurosensorial bilateral e secretora.
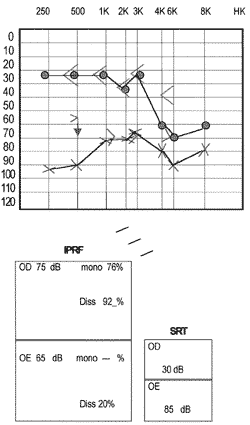
Figura 2. Audiometria de seguimento mostrando assimetria.
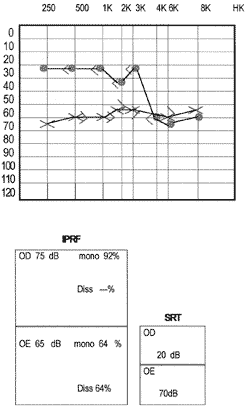
Figura 3. Audiometria após 3 meses.
A SC é uma doença rara que acomete predominantemente adulto jovem, de raça branca e sem predominância de sexo. A etiologia pode ser considerada como uma resposta de hipersensibilidade a um ou mais agentes infecciosos, associada a vasculite. Alguns autores apontam a B. burgdorferi (agente etiológico da Doença de Lyme) e infecção por algumas espécies de Chlamydia como agentes causais, porém sem evidências conclusivas6,7,8. Transformação linfocitária tem sido relatada na exposição de linfócitos do paciente a antígenos da córnea, escleroproteínas e antígenos da orelha interna. Esses achados podem evidenciar que a doença apresenta auto-imunidade órgão-específica. Outra teoria aponta que uma agressão tecidual inicial não órgão-específica (por exemplo, vasculite induzida por imunocomplexos) exporia antígenos que desencadeariam respostas auto-imunes. O envolvimento sistêmico ocorre em 50%-75% dos casos7.
O quadro oftalmológico caracteriza-se por ceratite intersticial não-sifilítica, caracterizada por dor, hiperemia ocular, fotofobia, visão turva e lacrimejamento. Outros tipos de manifestações oculares incluem uveíte, irite, episclerite, esclerite e vasculite retiniana. Os sintomas vestibulares são de início abrupto com crises de vertigem, zumbidos, desequilíbrio, náuseas e vômitos. O exame otoneurológico evidencia hiporreflexia bilateral. A disacusia é do tipo neurossensorial, na maioria bilateral, nas freqüências médias e agudas, com discriminação vocal deficiente. A perda auditiva pode ser flutuante como na hidropsia, podendo evoluir para surdez profunda e irreversível na maioria dos casos.
Outras manifestações sistêmicas incluem febre, cefaléia, envolvimento músculo-esquelético (mialgias, artralgias, artrites), queixas gastrointestinais, lesões cutâneas, alterações cardiovasculares (insuficiência aórtica, cardiomegalia, ICC), alterações gênito-urinárias, esplenomegalia, linfadenopatia, hipertensão arterial e eosinofilia9.
O diagnóstico é de exclusão e baseado na suspeita clínica uma vez que não existem exames laboratoriais específicos. Provas inflamatórias inespecíficas como a velocidade de hemossedimentação (VHS) e proteína C reativa (PCR) podem estar aumentadas. A pesquisa de anticorpos contra antígenos específicos da orelha interna pelo método de Western-Blott (anti hsp70-68kD) é negativa10. A ressonância nuclear magnética pode mostrar hiper-sinal nas estruturas da orelha interna em T1 após a injeção de contraste (gadolínio).
A SC apresenta como principais diagnósticos diferenciais a sífilis, doenças virais do tipo sarampo, rubéola, herpes zoster e doença de Vogt-Koyanagi-Harada. O diagnóstico diferencial com a sífilis é feito pela pesquisa de sorologias; nas doenças virais o diagnóstico diferencial é feito por suas manifestações específicas; e na doença de Vogt-Koyanagi-Harada estão presentes sinais úveo-meníngeos, alopécia e vitiligo.
Manifestações iniciais parciais da SC podem levar a outros diagnósticos diferenciais. No caso reportado, tais manifestações incluíam sintomas vertiginosos e oculares sem sintomas auditivos. A audiometria de entrada evidenciou perda neurossensorial de leve a moderada bilateral e simétrica. Como o paciente não apresentava queixa auditiva à entrada, esta disacusia foi interpretada como sendo prévia e uma vez que o paciente relatava exposição ocular a produto químico e vertigem incapacitante com exame otoneurológico com hiporreflexia unilateral, foi aventada a hipótese de NV.
A NV tem sido referida como vertigem epidêmica, labirintite aguda, paralisia vestibular e neuropatia vestibular, sendo o termo neuronite vestibular o mais aceito por sugerir o sítio de lesão: o nervo vestibular11. Estes termos refletem uma desordem aguda do sistema vestibular com duração de dias a semanas, comumente precedida por infecção viral de via aérea alta, com resolução de dias a meses, e a maioria dos pacientes apresenta melhora total em até 6 meses. Alguns autores relatam casos de NV associados à infecção prévia por B. burgdorferi (agente etiológico da D. de Lyme). Os pacientes apresentam nistagmo espontâneo, horizontal ou horizonto-rotatório, para o lado não envolvido. A audição não está comprometida via de regra. A NV é unilateral, mas raramente pode ser bilateral. Os critérios diagnósticos incluem: desordem vestibular periférica aguda sem associação com perda auditiva; pico de acometimento situado entre 30 e 60 anos de idade; episódio único ou recorrente de vertigem prolongada ou ataxia e diminuição de resposta à prova calórica da orelha envolvida. Histopatologicamente é descrita degeneração do nervo vestibular, principalmente de seu ramo superior, e das células ciliadas labirínticas5.
O tratamento da NV consiste em corticoterapia sistêmica, assim como na SC, na forma de prednisona oral na dose de 1 a 2 mg/kg/dia. Na ausência de resposta adequadas à corticoterapia na SC, drogas imunossupressoras como a ciclofosfamida, metrotrexate ou azatioprina podem ser usadas.
No caso relatado foi introduzida medicação antivertiginosa e corticoterapia sistêmica com prednisona 1 mg/kg/dia, baseado na suspeita diagnóstica de NV. O paciente evoluiu com disacusia neurossensorial bilateral rapidamente progressiva, apesar da terapêutica instituída e avaliação oftalmológica evidenciou esclero-uveíte anterior não-granulomatosa, sendo firmado desta forma o diagnóstico de SC não responsivo à corticoterapia. Foi instituído tratamento com pulso mensal de ciclofosfamida 1g EV, com boa resposta clínica, com remissão total da vertigem e sintomas oculares e melhora dos limiares tonais e índice de reconhecimento de fala na audiometria.
Comentários FinaisA síndrome de Cogan nem sempre se manifesta inicialmente com todas as suas características, o que pode dificultar seu diagnóstico que é eminentemente clínico. Desta forma um acompanhamento minucioso do paciente com audiometrias seriadas, avaliação multidisciplinar (otorrinolaringológica, oftalmológica e clínica) é imprescindível para o diagnóstico. A introdução precoce do tratamento influencia o prognóstico do quadro clínico, principalmente o auditivo.
Referências Bibliográficas1. Morgan RF, Baungartner CJ. Ménière's disease complicated by recorrent intersticial keratitis: excellent results following cervical ganglionectomy. West J Surg 1934;42:628.
2. Cogan DG. Syndrome of nonsyphilitic intersticial keratitis and vestibuloauditory symptons. Arch Ophthalmol 1945;33:144-149.
3. Schuknecht HF, Nadol JB. Temporal bone pathology in a case of Cogan's syndrome. Laryngoscope 1994 Sept;104.
4. Cote DN et al. Cogan's syndrome manifesting as sudden bilateral deafness: diagnosis and management. South Med J 1993; 86:1056-60.
5. Gacek RR, Gacek MR. Vestibular neuronitis. Am J Otol 1999;20(4): 553-554.
6. Cheson BD, Blooming AZ, Alroy J. Cogan's syndrome: a systemic vasculitis. Am J Med 1976;60:549.
7. Chynn EW, Jakobiec FA. Cogan's syndrome: ophthalmic, audiovestibular, and systemic manifestation and systemic therapy. Int Ophthalmol Clin 1996;36(1):61-72.
8. St.Clair EW, Maccallum RM. Cogan's symdrome. Curr Opin Rheumatol 1999; 11(1):47-52.
9. Berrocal GJR et al. Cogan's syndrome: an oculo-audiovestibular disease. Post Grad Med J 1999;75:262-4.
10. Davis LE. In Cummings CW et al. Otolaryngology Head and Neck Surgery. 3rd. ed. Mosby Inc. 1999.
11. Schuknecht HF, Kitamura K. Vestibular neuritis. Ann Otol Rhinol Laryngol 1981;90(Suppl):1.
1 Médica Residente em Otorrinolaringologia da Escola Paulista de Medicina-UNIFESP.
2 Médico Residente em Otorrinolaringologia da Escola Paulista de Medicina-UNIFESP.
3 Médico Residente em Otorrinolaringologia da Escola Paulista de Medicina-UNIFESP.
4 Doutora em Medicina pela Escola Paulista de Medicina-UNIFESP.
Trabalho apresentado como pôster no IV Simpósio Internacional de Transplantes e Implantes em Otologia, Simpósio Internacional de Atualização em Vertigem e Zumbido e Simpósio de Atualização em Prótese Auditiva, realizado no período de 23 a 26 de maio de 2001, na cidade de São Paulo-SP Instituição: Escola Paulista de Medicina - Universidade Federal de São Paulo- Departamento de Otorrinolaringologia e Distúrbios da Comunicação Humana
Endereço para correspondência: Fernando Danelon Leonhardt - R. Bandeira Paulista, 142 - apto. 22 CEP 04532-000 - São Paulo - SP - Telefone (0xx11) 3168.0103 - fernandodanelon@uol.com.br
Artigo recebido em 19 de julho de 2001. Artigo aceito em 05 de setembro de 2001.


