Ano: 2012 Vol. 78 Ed. 1 - Janeiro - Fevereiro - (23º)
Seção: Relato de Caso
Páginas: 141 a 141
Cateterização do ducto de Stenon para exérese de hiperplasia fibroepitelial oral
Catheterization of Stenon's duct for surgical excision of oral fibroepithelial hyperplasia
Autor(es): Deygles Cristiane Barbosa1; Rui Medeiros Júnior2; Elaine Judite Amorim Carvalho3; Alessandra Albuquerque Tavares de Carvalho4
DOI: 111/1111111.20120033
Palavras-chave: ductos salivares, hiperplasia, mucosa bucal.
Keywords: hyperplasia, mouth mucosa, salivary ducts.
![]()
INTRODUÇÃO
As hiperplasias são as lesões exofíticas mais frequentes da cavidade oral evoluindo, principalmente, como consequência da irritação dos tecidos da mucosa por traumas diversos. O tecido injuriado responde dessa forma com proliferação de fibroblastos, seguida por fibrinogênese do colágeno1.
Assim, a hiperplasia fibroepitelial (HF) é o mais comum dos tumores não malignos de tecido mole da cavidade oral, tendo prevalência igual para ambos os sexos e sem predileção por raça2. É localizada mais comumente na mucosa jugal ao longo da linha de oclusão e se apresenta como um nódulo bem definido de superfície lisa e rósea, de base séssil ou pedunculada. Geralmente, são assintomáticas, a menos que traumatizadas secundariamente3.
O tratamento consiste na excisão cirúrgica associada à eliminação dos fatores irritantes locais. Por conseguinte, o presente trabalho objetiva descrever a técnica cirúrgica empregada para excisão da HF oral preservando a integridade do ducto de Stenon.
RELATO DO CASO
Paciente masculino, 36 anos, procurou auxílio clínico queixando-se de aumento de volume em mucosa jugal direita, com evolução aproximada de 13 anos. A lesão era indolor inicialmente, porém, com episódios álgicos recentes quando do traumatismo por pressão digital ou mordedura durante a mastigação.
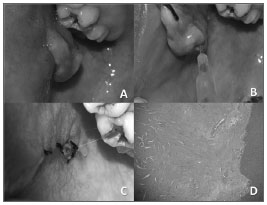
O exame intraoral revelou lesão hiperplásica, pedunculada, com consistência fibrosa, coloração rósea, de superfície lisa, medindo aproximadamente 2,0 x 1,8cm, situada em mucosa jugal direita, na saída do ducto de Stenon (Figura 1A). Em virtude da íntima relação com o ducto parotídeo, a exérese da lesão deveria ser realizada de tal forma que mantivesse a patência desta estrutura.
Figura 1. A) Imagem clínica da lesão que mostra sua localização na saída do ducto parotídeo. B) Localização do ducto de Stenon com utilização de Jelco número 20. C) Aspecto final após excisão da lesão; observar porção anterior do Jelco na saída do ducto. D) Vista microscópica da lesão apresentando fibroblastos dispersos numa matriz colagênica, revestidos por epitélio estratificado.
O tratamento definitivo consistiu na cateterização do ducto parotídeo por cateter tipo Jelco número 20 (Figura 1B), seguido de incisão elíptica tecidual, divulsão, exérese lesional e rafia simples (Figura 1C).
O exame histopatológico da lesão revelou a presença de massa de tecido conjuntivo fibroso denso, exibindo fibroblastos fusiformes dispersos em uma matriz colagênica madura. O tecido apresentou inúmeros espaços vasculares congestos, e discreta reação inflamatória crônica. Recobrindo a lesão, tecido epitelial pavimentoso estratificado hiperplásico (Figura 1D).
O cateter foi mantido por sete dias para ativar a drenagem salivar, não havendo complicações pós-operatórias nem recidiva após um ano.
DISCUSSÃO
Lewkowicz at al.4 também descrevem a cateterização do ducto de Stenon durante a reparação de traumatismos localizados na região parotídea, mediante um cateter intravenoso pediátrico. Esta técnica permite localizar o trajeto do ducto e evitar lesões ao mesmo.
Lesões do ducto parotídeo podem levar a formação de sialocele, fístula cutânea ou cisto do ducto salivar. As causas mais comuns de injúrias ductais incluem ferimentos por objetos cortantes e pontiagudos, contusos, bem como secundariamente a procedimentos cirúrgicos5.
Numerosos são os métodos de tratamento descritos na literatura e a escolha do mesmo dependerá de fatores como: tempo da injúria, sítio glandular, mecanismo traumático, bem como da experiência do cirurgião. O ideal é que este tipo de lesão seja reparada o mais rápido possível, porém, uma intervenção tardia (devido a uma grande perda de substância ou em pacientes politraumatizados) poderá ser intencional6.
Desta forma, sucessivas aspirações percutâneas, aplicações de curativos compressivos e a utilização de medicamentos antissialagogos se enquadram dentro das abordagens mais conservadoras. Além disso, alguns autores recomendam até o emprego de nutrição parenteral como medida para diminuir a estimulação salivar autônoma da parótida7.
Em contrapartida, se os resultados destas abordagens forem insatisfatórios, um tratamento mais agressivo deverá ser adotado. As manobras incluem: instalação local de drenos na tentativa de se criar um novo trajeto ductal salivar, radioterapia, parotidectomia parcial ou total, neurectomia timpânica, etc8.
No caso clínico descrito, após a localização do ducto e remoção da lesão, a porção anterior do jelco foi deixada para drenagem da saliva durante uma semana, evitando, assim, o fechamento da carúncula e estenose ductal durante o processo de cicatrização.
A terapêutica dispensada para a hiperplasia fibroepitelial é cirúrgica, com a cautela na remoção de toda base da lesão e eliminação dos fatores irritativos, a fim de evitar recidivas9.
CONSIDERAÇÕES FINAIS
A hiperplasia fibroepitelial, por ser uma das lesões mais comuns da cavidade oral, merece destaque quanto ao seu tratamento, visto que a remoção cirúrgica da lesão orientada por técnica adequada assume papel predominante para evitar recorrência da lesão. Deve-se sempre procurar manter a integridade das estruturas anatômicas adjacentes à lesão evitando-se, assim, injúrias e futuras complicações.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Silverman S, Eversole LR, Truelove EL. Tumefação e tumores da cavidade oral e da face. In: Silverman S, Eversole LR, Truelove EL. Fundamentos de medicina oral. 2ed. Rio de Janeiro: Editora Guanabara; 2004. p.226-42.
2. Ceballos A. Tumores benignos de la mucosa oral. In: Bagán JV, Ceballos A, Bermejo A, Aguirre JM, Peñarrocha M, eds. Medicina Oral. Barcelona: Masson; 1995. p.177-85.
3. Anneroth G, Sigurdson A. Hyperplastic lesions of the gingiva and alveolar mucosa: a study of 175 cases. Acta Odontol Scand.1983;41(2):75-86.
4. Lewkowicz AA, Hasson O, Nahlieli O. Traumatic injuries to the parotid gland and duct. J Oral Ma-xillofac Surg. 2002;60(6):676-80.
5. Neuhaus RW, Baylis HI. Parotid duct injury as a complication of differential seventh nerve ablation. Am J Ophthalmol. 1982;93(1):124-5.
6. Steinberg MJ, Herréra AF. Management of parotid duct injuries. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005;99(2):136-41.
7. Haller JR. Trauma to the salivary glands. Otolaryngol Clin North Am. 1999;32(5):907-18.
8. Vargas H, Galati LT, Parnes SM. A pilot study eva¬luating the treatment of postparotidectomy sialoceles with botulinum toxin type A. Arch Otolaryngol Head Neck Surg. 2000;126(3):421-4.
9. Hemenway WG, Bergstrom L. Parotid duct fistula: a review. South Med J. 1971;64(8):912-8.
1. Especialista, Cirurgiã-dentista.
2. Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial, Cirurgião Buco-Maxilo-Facial.
3. Doutora em Patologia Oral, Professora Doutora em Patologia Oral - UFPE.
4. Doutora em Estomatologia, Professora Doutora em Estomatologia - UFPE.
Universidade Federal de Pernambuco.
Endereço para correspondência:
Deygles Cristiane Barbosa
Rua Estevão de Sá, 782; Várzea
CEP: 50740-270. Recife - PE
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 14 de maio de 2010. cod. 7089
Artigo aceito em 16 de agosto de 2010.
All rights reserved - 1933 /
2026
© - Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico Facial