Ano: 2011 Vol. 77 Ed. 6 - Novembro - Dezembro - (3º)
Seção: Artigo Original
Páginas: 691 a 699
Tontura em idosos da comunidade: estudo de base populacional
Dizziness in community-dewelling older adults: a population-based study
Autor(es): Suzana Albuquerque de Moraes1; Wuber Jefferson de Souza Soares2; Rosilene Andrade Silva Rodrigues3; Waléria Christiane Rezende Fett4; Eduardo Ferriolli5;Monica Rodrigues Perracini6
Palavras-chave: idoso, saúde do idoso, tontura, vertigem.
Keywords: aged, dizziness, health of the elderly, vertigo.
Resumo:
A queixa de tontura é comum em idosos. Objetivo: Identificar a prevalência de tontura e os fatores associados em uma amostra de idosos que vivem na comunidade. Material e Método: Estudo de coorte histórica prospectivo, com idosos de 65 anos ou mais. Foi utilizado um inquérito multidimensional e uma bateria de testes físico-funcionais. Resultados: A prevalência de tontura foi de 45%. A tontura giratória foi relatada por 70,4% dos idosos e 43,8% disseram já ter tido crises vertiginosas em algum momento da vida. Houve associação significativa entre queixa de tontura e gênero feminino (p=0,004), relato de dificuldade de memória (p=0,015), má percepção de saúde (p=0,001), depressão (p<0,0001), cinco ou mais comorbidades (p=0,021), fadiga autorreferida (p<0,0001), história de quedas recorrentes (p=0,001), sonolência excessiva (p=0,003), medo de cair (p<0,0001), tempo de apoio unipodal esquerdo (p=0,002) e escore do Short Performance Physical Battery (p=0,009). Conclusão: A tontura é uma queixa comum em idosos e está associada a condições clínicas limitantes, como depressão, fadiga, sonolência excessiva e dificuldade de memória. Ressalta-se a associação com quedas recorrentes, medo de cair e pior desempenho em testes de função motora, que pode comprometer a independência dos idosos. Os dados sugerem a importância de uma abordagem multifatorial da tontura em idosos.
Abstract:
Dizziness is a common complaint among older adults. Aim: To identify the prevalence of dizziness and its related factors in a sample of community-dwelling older adults. Methods: A prospective population-based study with a representative sample of older adults aged 65 years and over. A multidimensional questionnaire and a battery of measures were used for assessing physical function. Results: The prevalence of dizziness was 45%. Vertigo was found in 70.4% of older adults with dizziness and 43.8% of them referred vertigo crises along life. A significant association was found between dizziness and female gender (p=0.004), memory difficulties complaints (p=0.015), bad health perception (p=0.001), depression (p<0.0001), five or more comorbidities (p=0.021), self-reported fatigue (p<0.0001), recurrent falls (p=0.001), excessive sleepiness (p=0.003), fear of falling (p<0.0001), left leg unipedal stance (p=0.002) and Short Performance Physical Battery score (p=0.009). Conclusion: Dizziness is a common complaint among older adults and it is associated with limiting clinical conditions, such as depression, fatigue, excessive sleepiness and impaired memory. It is highlighted the association between dizziness and recurrent falls, fear of falling and lower performance in physical function tests, which can restrict independence. These data suggest the importance of a multifactorial approach to dizziness in older adults.
![]()
INTRODUÇÃO
A tontura é uma queixa frequente na população idosa e sua prevalência aumenta significativamente com o avançar da idade1-5. Estudos populacionais recentes apontam prevalências que variam de 11,0% a 32,5%6-8. Em um estudo longitudinal com idosos de 65 anos ou mais, observou-se que a prevalência de queixa de tontura nos últimos seis meses foi de 27% entre os idosos com 70 anos e de 54% entre os de 90 anos e mais4. Entre idosos acompanhados na atenção primária, a incidência foi de 83,3 por 1000 habitantes, sendo que, em idosos com faixa etária entre 65 a 74 anos, foi de 67,8 por 1000 habitantes e aumentou para 108,4 por 1000 habitantes entre os pacientes com 85 anos ou mais9. A prevalência de tontura é maior em mulheres do que em homens (incidência homens/mulheres em 1-ano é de 1:2,7)2. A queixa de tontura e de vertigem está associada a aumento do risco de quedas e de declínio funcional, o que pode causar perda substancial da independência funcional e piora da qualidade de vida nesta população1,10-12.
A ocorrência de quedas no último ano em idosos vestibulopatas é significativamente maior, cerca de 50%, do que as taxas relatadas para idosos que vivem na comunidade, em torno de 30%13. Evento de quedas nos últimos três meses foi relatado por 31% dos idosos com tontura quando comparado a 15% nos idosos sem queixa de tontura5. Há aumento do risco de queda entre adultos e idosos com disfunção vestibular1. Entre idosos da comunidade, a chance de cair foi cerca de três vezes maior nos idosos com queixa de tontura, quando comparado aos sem queixa de tontura, em um seguimento de dois anos (OR=3,24 IC 95% 2,11-4,99)4.Tontura e vertigem são fatores de riscos para quedas com lesão grave, especialmente fraturas14,15. As disfunções vestibulares limitam o controle postural, causando instabilidade e desalinhamento postural, o que explica porque a tontura pode ser um fator desencadeante e predisponente para quedas16.
Os idosos com disfunção vestibular podem apresentar dificuldade em desempenhar as atividades de vida diária que exigem o movimento rápido da cabeça17. A tontura é capaz de comprometer a execução das atividades de vida diária nos pacientes com disfunção vestibular, mesmo durante a fase de remissão dos sintomas18. Em idosos com disfunção vestibular crônica, foi observado que 49% dos pacientes referiram ter dificuldade em sete ou mais atividades, 26% em uma a três atividades, 19% em quatro a seis atividades e apenas 7% relataram realizar todas as atividades de vida diária sem dificuldades. As atividades que foram capazes de discriminar os idosos com maior grau de limitação foram andar perto de casa, tomar banho e fazer compras, que exigem mais movimentos coordenados da cabeça e dos olhos e colocam maior demanda sobre o sistema vestibular12.
Há associação entre tontura crônica e sintomas depressivos, autoavaliação de condições de saúde prejudicada e restrição na participação em atividades sociais19,20. Cerca 56% dos idosos vestibulopatas e 42% dos idosos com queixa de tontura apresentam escore positivo para sintomas depressivos5,21. Entre os fatores associados, estão gênero feminino, distúrbios de memória e da concentração, insônia, hipoacusia e visão péssima21. A tontura em idosos está igualmente associada a baixos níveis de atividade física e de qualidade de vida, tanto nos aspectos físicos quanto emocionais. Há uma forte associação entre depressão e baixa qualidade de vida em idosos com tontura, e existem na literatura evidências de que disfunções neuro-otológicas estejam relacionadas à ansiedade e aumento de problemas psicológicos, que, por sua vez, podem agravar a intensidade da queixa de tontura5.
A tontura tem sido caracterizada como uma síndrome geriátrica, que é uma condição de saúde multifatorial que decorre do efeito acumulativo de déficits em múltiplos sistemas, imputando, aos idosos, maior vulnerabilidade10. Algumas condições de saúde têm sido relacionadas à tontura, como ansiedade, sintomas depressivos, limitação auditiva, uso de cinco ou mais medicações, presença de hipotensão postural e de desordens do equilíbrio corporal e história de infarto agudo do miocárdio10. Em um estudo longitudinal de dois anos de seguimento, os principais preditores de queixa de tontura em idosos observados foram: idade, gênero feminino, doença cardiovascular, osteoporose, depressão, distúrbios do sono e de memória, visão comprometida, incontinência, três ou mais comorbidades, uso de quatro ou mais medicações, má percepção de saúde, quedas e problemas de mobilidade4. Há na literatura o relato de várias sensações relacionadas à queixa de tontura, como perda de equilíbrio (64,5%), quase síncope (11,4%) e girar (41%) e sua manifestação como condição única ou múltipla, diariamente ou semanalmente em 68% dos casos4,20.uma a três atividades, 19% em quatro a seis atividades e apenas 7% relataram realizar todas as atividades de vida diária sem dificuldades. As atividades que foram capazes de discriminar os idosos com maior grau de limitação foram andar perto de casa, tomar banho e fazer compras, que exigem mais movimentos coordenados da cabeça e dos olhos e colocam maior demanda sobre o sistema vestibular12.
Com o aumento da população idosa, estima-se o crescimento do número de idosos com quadros de tontura e vertigem. A identificação do perfil dos idosos com queixa de tontura permitirá um melhor planejamento de intervenções de saúde para este grupo específico. Este estudo tem como objetivo identificar a prevalência da queixa de tontura e os fatores associados em idosos comunitários, caracterizando o quadro de tontura em relação ao tempo de evolução, duração, sensação de queda, desequilíbrio, periodicidade, intensidade, sintomas associados, atividades funcionais e movimentos desencadeantes.
MATERIAL E MÉTODO
Trata-se de um estudo transversal exploratório de caráter epidemiológico. É um subprojeto da Rede FIBRA - Rede de Estudos de Fragilidade de Idosos Brasileiros , de natureza multicêntrica e multidisciplinar, de base populacional, que objetiva investigar as características e a prevalência da síndrome biológica da fragilidade, conforme o fenótipo proposto por Fried et al.22, em 17 localidades brasileiras, selecionadas pelo critério de amostragem por quotas com diferentes índices de desenvolvimento humano.
A amostra foi constituída de 391 idosos, com 65 anos ou mais, de ambos os sexos, residentes no município de Cuiabá (MT), avaliados de março 2009 a março de 2010.
Os critérios de exclusão seguiram as recomendações metodológicas de Ferrucci et al.23: 1) presença de problemas de memória, de atenção, de orientação espacial e temporal e de comunicação sugestivos de grave déficit cognitivo avaliados por meio do Mini Exame de Estado Mental24-26, conforme a seguinte pontuação25: 17 para analfabetos, 22 pontos para idosos com escolaridade entre 1 e 4 anos, 23 para idosos com escolaridade entre 5 e 8 anos e 26 para aqueles com 9 anos ou mais de escolaridade, menos um desvio-padrão. 2) incapacidade permanente ou temporária para andar, permitindo-se o uso de bengala ou andador, mas não de cadeira de rodas, 3) perda localizada de força e afasia decorrentes de grave Acidente Vascular Encefálico, 4) comprometimento grave da motricidade, da fala ou da afetividade associados à doença de Parkinson em estágio grave ou instável; 5) déficits de audição ou de visão graves dificultando fortemente a comunicação, 6) estar em estado terminal.
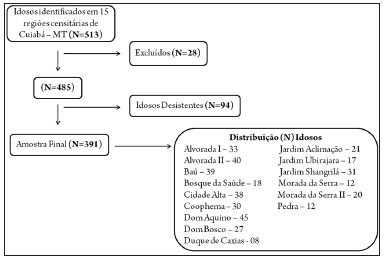
Nas 15 regiões censitárias que foram visitadas em Cuiabá, 513 idosos foram arrolados. Aplicaram-se os critérios de exclusão e 28 idosos foram excluídos. Houve 94 desistências após o início da aplicação dos questionários.
O Fluxograma da amostra do estudo está apresentado na Figura 1, abaixo.
Figura 1. Fluxograma da amostra do estudo
Todos os sujeitos foram orientados quanto aos objetivos e procedimentos da pesquisa e assinaram o termo de consentimento livre e esclarecido, protocolo no. 5018/2007 do Comitê de Ética em Pesquisa do Hospital das Clínicas de Ribeirão Preto.
Os idosos foram avaliados em duas fases: a primeira constituiu-se de entrevista semiestruturada, comum a todos os centros participantes da Rede FIBRA em uma sessão de 40 a 120 minutos de duração realizada no domicílio dos idosos por entrevistadores treinados. A segunda fase foi constituída por uma sessão de coleta de dados físico-funcionais, com duração de 20 a 30 minutos, composta por uma bateria de 10 testes funcionais padronizados e por dados antropométricos, realizados em escolas públicas, centros comunitários e centro de saúde do município de Cuiabá, próximos às residências dos idosos, por avaliadores treinados.
Foram utilizadas as seguintes variáveis: faixa etária, gênero, morar só, escolaridade, doenças autorreferidas (doença do coração, hipertensão arterial, acidente vascular encefálico, diabetes, depressão), obesidade27, número de doenças e medicações, hospitalização no último ano, quedas no último ano, percepção subjetiva de visão e audição, hábitos de tabagismo, problemas de memória e de sono, desempenho funcional por meio da atividade instrumental de vida diária de Lawton (AIVD)28 e atividades avançadas de vida diária (AAVD)29, autoeficácia para quedas (Falls EfficacyScale International - FESI)30,31, sintomas depressivos por meio da escala de Depressão Geriátrica abreviada (Geriatric Depression Scale - GDS-15)32,33, autorrelato de fadiga (Center for Epidemiologic Studies Depression Scale- CES-D)34 e percepção subjetiva de saúde. A este questionário foi acrescido o inquérito estendido sobre Quedas, Sonolência (Escala de Sonolência de Epworth)35 e Tontura.
A queixa de tontura foi investigada a partir do autorrelato da presença de tontura no último ano por meio da pergunta: "O Sr.(a) sentiu tontura no último ano?". Os idosos foram orientados a considerar tontura como qualquer sensação de rodar, girar, sentir a cabeça vazia ou pesada, tonteira, zonzeira ou flutuação. A queixa de vertigem foi questionada por meio da pergunta: "Quando o Sr.(a) tem tontura, sente o corpo ou sua cabeça girar ou o que está ao seu redor girar?".
Para a caracterização da queixa de tontura foi perguntado: tempo de evolução do quadro, duração, presença de sensação de queda, de desequilíbrio ou instabilidade para andar, periodicidade, presença da tontura em 14 situações e ou atividades: levantando da posição deitada, virando a cabeça, virando o corpo a partir da posição sentada ou em pé, levantando da posição sentada, andando, quando ansioso, cabeça em posição específica, sentando parado, mudando de posição na cama, durante exercícios, deitado de um lado, quando nervosa, depois de comer e quando pula a primeira refeição e sintomas associados (zumbido, cefaleia, distúrbio da memória e da concentração, hipersensibilidade a sons, náuseas, vômitos, sudorese, ansiedade, sensação de desmaio iminente, pressão, sentimento de medo, insônia, oscilopsia, déficit auditivo).
Os testes físico-funcionais avaliados foram: Timed up and Go test36,37, Five Step test38, Tempo de apoio unipodal direito e esquerdo39, Short Physical Performance Battery (SPPB)40-43 e velocidade de marcha habitual.
Foi realizada análise descritiva por meio de frequência simples e medidas de tendência central.Foram considerados intervalos de confiança de 95%. A aderência à distribuição normal foi testada por meio do Teste de Kolmorogov-Smirnov. A comparação dos grupos com queixa de tontura e sem queixa de tontura foi realizada por meio do teste do Qui-quadrado ou Exato de Fisher para variáveis categóricas e Teste - "t" ou teste de Mann-Whitney para variáveis quantitativas. O nível de significância adotado foi de α<0,05. As análises estatísticas foram realizadas pelo programa SPSS® versão 13.0 para Windows.
RESULTADOS
A prevalência de tontura foi de 45,0% (N=176). Destes, 31,7% relataram que esta sensação esteve presente nos últimos dois meses. A tontura giratória foi relatada por 70,4% dos idosos e 43,8% disseram já ter tido crises vertiginosas em algum momento da vida.
A idade média entre os idosos com tontura foi de 72,26 ± 5,97 anos e entre os idosos sem queixa de tontura a idade média foi de 72,55 ± 6,16 anos. E essa diferença não foi estatisticamente significativa (p=0,686). Cerca de 70% dos sujeitos com queixa de tontura estão na faixa etária entre 65 e 74 anos.
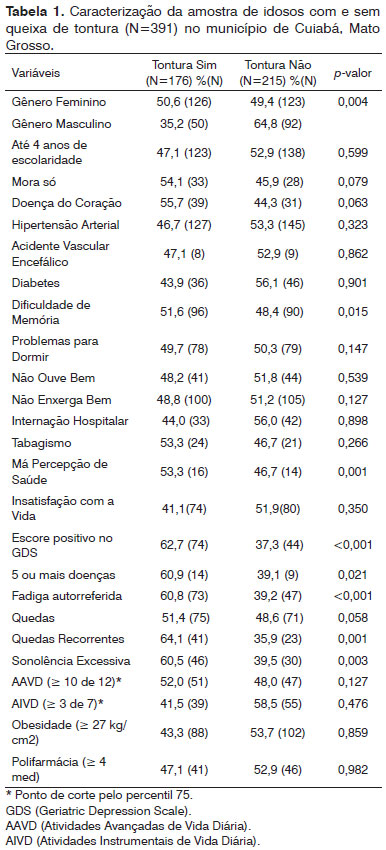
Dentre os idosos com tontura, as mulheres representam 71,6% da amostra, enquanto os homens 28,4% (p=0,002). Quando comparados aos idosos sem queixa de tontura, os idosos com queixa de tontura apresentaram com maior frequência mais de cinco comorbidades (60,9% vs 39,1%), pontuaram positivamente para o rastreio de depressão (62,7% vs 37,3%) e de sonolência excessiva (60,5% vs 39,5%), relataram ainda estar mais fadigados (60,8% vs 39,2%), com pior percepção de saúde (53,3% vs 46,7%), com dificuldade de memória (51,6% vs 48,4%) e terem caído de forma recorrente no último ano (64,1% vs 35,9%) (Tabela 1).
Quanto ao tempo de evolução da queixa de tontura, a maioria dos idosos (68,7%) referiu uma duração do quadro superior a um ano e, destes, 24,4% tinham a tontura havia mais de 5 anos. Em relação à duração da tontura, 2,8% responderam que esta é constante, 4,5% relataram uma duração de vários dias, 54,0% relataram que a tontura dura menos de 1 minuto e 30,7% entre 1 minuto e duas horas.
Cerca de 70% dos idosos que relataram tontura responderam que sentem que vão cair e metade relatou desequilíbrio ou instabilidade ao andar.
Quanto à periodicidade da tontura, 71,6% dos sujeitos disseram que esta era esporádica, 11,4% relatou periodicidade mensal e 13,1% diária.
No que diz respeito à intensidade da tontura, 51,8% da amostra relatou tontura com intensidade menor de 5 pontos na escala visual analógica de intensidade de tontura e 18,7% relataram tontura com intensidade maior de 5 pontos. Sendo que, para 13,6% dos sujeitos, esta intensidade era igual ou superior a 7.
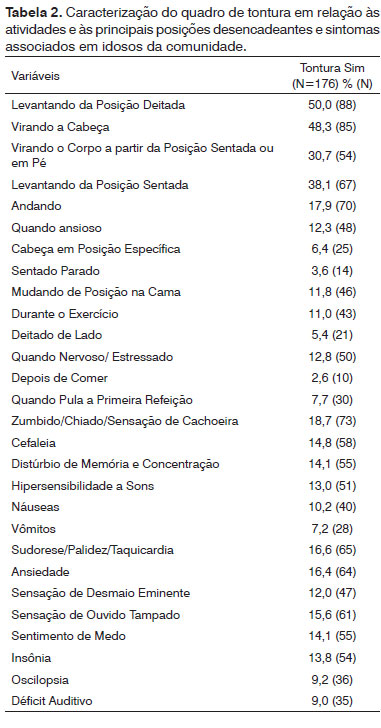
Metade dos idosos com tontura apontou a atividade levantar da posição deitada como desencadeante de tontura, 48,3% ao virar a cabeça e 38,1% ao levantar da posição sentada. O sintoma associado mais fre quente foi o zumbido (18,7%), seguido de sudorese, palidez e taquicardia (16,6%), sensação de ansiedade (16,4%) e sensação de ouvido tampado (15,6%) e cefaleia (14,8%). A Tabela 2 apresenta a caracterização do quadro de tontura em relação às posições e atividades desencadeantes e sintomas associados.
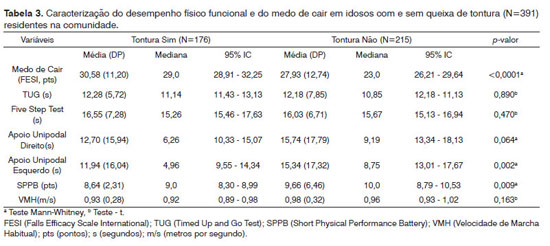
A Tabela 3 apresenta o desempenho em testes físico-funcionais relacionados à mobilidade, ao equilíbrio e à marcha e ao medo de cair em idosos com e sem queixa de tontura. Observa-se que os idosos com tontura têm menor sensação de autoeficácia para evitar quedas (p<0,001), revelando maior preocupação com a possibilidade de cair, menor tempo de apoio unipodal à esquerda (p=0,002) e pior desempenho funcional de membros inferiores (p=0,009) avaliado pelo SPPB, quando comparado aos indivíduos sem queixa de tontura.
DISCUSSÃO
A prevalência de queixa de tontura no último ano no presente estudo foi de 45% e, destes, 70,4% relatou tontura rotatória. A maioria dos estudos descritos na literatura observou prevalências em torno de 30%6,10,44. Gasmman & Rupprecht4, em um estudo de coorte longitudinal com 620 idosos de 65 anos ou mais, apontaram uma ocorrência de 29,2%. Tamber et al.45 observaram em um estudo de coorte transversal com 3352 idosos, o Oslo Health Study, uma prevalência aos 75 anos de 36,2%, similar à observada por Gopinath et al.46, que examinaram 2751 sujeitos com 50 anos e mais advindos do Blue Mountains Hearing Study. Cabral et al.47 avaliaram a queixa de tontura em idosos acompanhados em atenção primária e encontraram uma prevalência de 47%. Apenas um estudo observou uma prevalência baixa, de 11,1%, que pode ser explicada pelo tipo de pergunta feita aos participantes: "Com que frequência você tem tontura quando anda em uma superfície plana?", o que restringe outras sensações e atividades associadas à queixa de tontura. Tontura é um importante sintoma entre os idosos; no entanto, é considerado um termo inespecífico, uma vez que descreve uma ampla gama de sensações como, por exemplo, cabeça vazia, flutuação, atordoamento, tonteira, dentre outros. Não há consenso sobre a definição de tontura a ser usada em estudos de base populacional e epidemiológico4,45. É considerada uma queixa abrangente e que pode envolver várias sensações relacionadas à orientação do corpo no espaço. A vertigem é considerada um subtipo de tontura, definida como a ilusão de movimento, usualmente definida como a sensação de rotação10,46. A queixa de tontura é abordada de variadas formas em questionários realizados por meio de entrevistas face a face, por correio ou ainda por contato telefônico4,6,10,44-46. As perguntas comumente utilizadas pelos estudos descritos na literatura foram: "Você tem problema do tipo vertigem, tontura, equilíbrio prejudicado ou instabilidade geral?"44; "Você tem experimentado qualquer sensação de tontura ou instabilidade no ano passado?"46; "Você teve tontura nos últimos seis meses?"4; "Abaixo, há uma lista de vários problemas. Você experimentou algum destes problemas na última semana? (um dos 10 problemas citados foi tontura)45"; "Nos últimos dois meses, você teve episódios de se sentir tonto, instável, ou como se você estivesse rodando ou se movendo, com cabeça vazia ou desmaiando?"10. No presente estudo, os entrevistadores foram treinados a perguntar de forma mais detalhada sobre a presença de tontura, dando aos entrevistados várias sensações que pudessem ser caracterizadas como tontura, com o objetivo de evitar o sub-relato, por desconhecimento ou falta de informação dos sujeitos. Acredita-se ainda que o fato das entrevistas terem sido feitas face a face possa ter ajudado os idosos a esclarecerem suas sensações e se estas estavam ou não inseridas na categoria de tontura.
As atividades funcionais ou movimentos associados à tontura mais comumente relatados foram (Hurvitz, 2000 #93): levantar da posição deitada, virar a cabeça e levantar da posição sentada. Os dois primeiros também foram os apontados com maior frequência no estudo de Tinetti et al.10 e levantar da posição deitada e andar foram os apontados com maior frequência pelo estudo de Gassmann & Rupprecht4. Em um estudo no qual foi solicitado a idosos vestibulopatas a virar a cabeça e manter a cabeça em uma posição específica, foram aqueles relatados com maior frequência20.
A queixa de tontura foi mais frequente no sexo feminino em comparação ao sexo masculino (50,6% vs. 35,2%), o que é corroborado por vários estudos4,9,10,13,20,21,46,48. Alguns estudos apontam uma associação entre idade e queixa de tontura, com maior prevalência em faixas etárias mais avançadas4,9. No entanto, outros, à semelhança do presente estudo, não observaram uma associação independente entre idade e queixa de tontura8,10. Stevens et al.8, no ELSA, English Longitudinal Study of Ageing, não observaram uma diferença significativa da idade em idosos com e sem queixa de tontura, mas sim uma relação independente entre idade e distúrbio de equilíbrio corporal.
Como era esperado, houve uma associação significativa entre número de doenças e queixa de tontura. A tontura, embora seja um sintoma inespecífico em alguns casos, em boa parte está relacionada a disfunções do sistema vestibular, que no idoso são em geral de origem multifatorial4. Em um estudo conduzido com 2751 participantes com o objetivo de esclarecer a etiologia da queixa de tontura, dos que relataram tontura ou vertigem, 27,7% eram de origem vestibular, 39,3% de origem não vestibular e 33,0% foram inconclusivos46. Em estudo realizado na Holanda, 39% dos idosos com 65 anos ou mais que procuraram seus médicos de família devido à queixa de tontura, receberam como diagnóstico tontura de causa desconhecida, após terem sido submetidos a exames, testes e consulta com especialistas. Em vários outros estudos, houve um aumento da prevalência de tontura entre os idosos com maior número de comorbidades9,10,45.
Dentre as condições clínicas, destacaram-se a depressão, a sonolência excessiva, a fadiga do tipo exaustão, problemas de memória e quedas recorrentes. A depressão tem sido associada à tontura em vários estudos4,8,10. Tinetti et al.10 revelaram que idosos com maior número de sintomas depressivos avaliados pelo CES-D tiveram 1,36 vezes (95% IC 1,02-1,80) mais chance de terem tontura quando comparados àqueles com menor número de sintomas. De forma similar, Gassmann & Rupprecht4 apontaram uma chance 3,89 vezes maior (95% IC 2,07-7,30) e Stevens et al.8 revelaram uma chance 2,17 vezes maior (95% IC 1,56-3,01). A relação entre depressão, sintomas depressivos e os efeitos do uso de antidepressivos é complexa. Neste sentido, tanto a queixa de fadiga mensurada neste estudo por meio de duas perguntas do instrumento para depressão CESD ("Sentiu que teve que fazer esforço para dar conta das suas tarefas habituais?"e "Deixou muito dos seus interesses e atividades?") quanto o relato de dificuldade de memória e sonolência excessiva podem estar correlacionados tanto à tontura quanto à depressão. Embora tenha havido associação independente entre estes fatores e tontura neste estudo, a análise estatística utilizada não permite estimar o peso destas associações. Estudo conduzido com 120 idosos com síndrome vestibular crônica apontou em um modelo de regressão linear que o maior número de sintomas depressivos estava, dentre outros fatores, associado a problemas de memória e concentração21.
A má percepção de saúde foi associada de forma independente com a queixa de tontura, corroborando achados de outros estudos de base populacional4,46. Idosos que consideraram sua saúde como ruim e muito ruim, tiveram 4,19 vezes a chance (IC 95% 2,77-6,33) de apresentarem queixa de tontura quando comparados àqueles sem queixa.
No presente estudo, dos idosos que apresentaram quedas, 51,4% relataram tontura e 64,1% dos idosos com quedas recorrentes relataram tontura. Stevens et al.8 apontam que tontura esteve fortemente associada a quedas, mesmo após ajuste para gênero (OR=2,11 95% IC 1,69-2,64) e Gassmann & Rupprecht4 identificaram que idosos com quedas nos últimos seis meses tiveram 3,24 a chance de apresentarem tontura quando comparados aos não caidores. Para se evitar quedas, é necessário que os mecanismos de controle da estabilidade e da orientação postural estejam funcionando de forma adequada. Sabe-se que a maioria das disfunções que cursa com tontura prejudica este controle e pode tornar estes idosos mais suscetíveis a cair. Além disso, os idosos com tontura do presente estudo apresentaram menor percepção de autoeficácia para evitar quedas, revelando maior medo de cair do que idosos sem tontura. Estudo conduzido com 200 idosos de 60 anos ou mais, acompanhados em um ambulatório de geriatria, apontou que os idosos com tontura crônica tiveram 4,9 vezes a chance de apresentarem medo de cair (IC 95% 2,2-11,1) quando comparados aos idosos sem tontura48.
Dentre os testes físico-funcionais, houve uma associação entre tontura e tempo de apoio unipodal esquerdo e o escore do SPPB, revelando que os idosos com tontura foram significativamente piores do que aqueles sem tontura. O teste de apoio unipodal coloca uma alta demanda sobre o sistema musculoesquelético e controle médio-lateral da estabilidade corporal e tem sido usado para identificar idosos com maior chance queda49. O SPPB é composto de uma bateria de testes de equilíbrio estático com progressiva diminuição de base de sustentação, de velocidade de marcha habitual e do subteste de sentar e levantar. Outros estudos já apontaram uma significativa associação entre tontura 698 Brazilian Journal of Otorhinolaryngology 77 (6) Novembro/Dezembro 2011 http://www.bjorl.org.br / e-mail: revista@aborlccf.org.br e pior desempenho em testes de equilíbrio estático semelhantes aos usados neste estudo8,10.
Este estudo de caráter populacional e epidemiológico foi conduzido com uma amostra representativa de idosos da comunidade, a partir de um instrumento de avaliação multidimensional, o que faz com que os achados aqui apontados sejam altamente relevantes para caracterizar o perfil dos idosos com queixa de tontura no último ano. No entanto, devido ao delineamento transversal, não foi possível determinar relações de causalidade.
É importante destacar a importância do rastreio da queixa de tontura em idosos da comunidade, devido a sua alta prevalência e impacto nas condições de saúde e funcionalidade dos idosos. Devido a sua etiologia complexa e multifatorial, por vezes a tontura é negligenciada. No entanto, o correto diagnóstico e tratamento poderiam evitar a deterioração da saúde nesta população.
CONCLUSÃO
A tontura é uma queixa comum em idosos. Sua caracterização mais frequente é estar presente há mais de um ano, de forma esporádica, com duração de segundos. As principais atividades relatadas que desencadeiam a tontura são: levantar da posição deitada ou sentada e virar a cabeça. Os fatores associados de forma significativa à queixa de tontura foram: gênero feminino, depressão, dificuldade de memória, má percepção de saúde, comorbidades,fadiga, sonolência excessiva, medo de cair e pior desempenho em testes físico-funcionais de equilíbrio corporal. Estes dados sugerem a importância de uma abordagem multifatorial da tontura em idosos e intervenções relacionadas à melhora da capacidade funcional e prevenção de quedas.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Agrawal Y, Carey JP, Della Santina CC, Schubert MC, Minor LB. Disorders of balance and vestibular function in US adults: data from the National Health and Nutrition Examination Survey, 2001-2004. Arch Intern Med. 2009;169(10):938-44.
2. Neuhauser HK. Epidemiology of vertigo. Curr Opin Neurol.2007;20(1):40-6.
3. Ricci NA, Aratani MC, Dona F, Macedo C, Caovilla HH, Gananca FF. A systematic review about the effects of the vestibular rehabilitation in middle-age and older adults. Rev Bras Fisioter.2010;14(5):361-71.
4. Gassmann KG, Rupprecht R. Dizziness in an older community dwelling population: a multifactorial syndrome. J Nutr Health Aging. 2009;13(3):278-82.
5. Ekwall A, Lindberg A, Magnusson M. Dizzy - why not take a walk? Low level physical activity improves quality of life among elderly with dizziness. Gerontology. 2009;55(6):652-9.
6. Colledge NR, Wilson JA, Macintyre CC, MacLennan WJ. The prevalence and characteristics of dizziness in an elderly community. Age Ageing. 1994;23(2):117-20.
7. Nazareth I, Landau S, Yardley L, Luxon L. Patterns of presentations of dizziness in primary care--a cross-sectional cluster analysis study. J Psychosom Res. 2006;60(4):395-401.
8. Stevens KN, Lang IA, Guralnik JM, Melzer D. Epidemiology of balance and dizziness in a national population: findings from the English Longitudinal Study of Ageing. Age Ageing. 2008;37(3):300-5.
9. Maarsingh OR, Dros J, Schellevis FG, van Weert HC, Bindels PJ, Horst HE. Dizziness reported by elderly patients in family practice: prevalence, incidence, and clinical characteristics. BMC Fam Pract. 2010;11:2.
10. Tinetti ME, Williams CS, Gill TM. Dizziness among older adults: a possible geriatric syndrome. Ann Intern Med. 2000;132(5):337-44.
11. Aratani MC, Gazzola JM, Perracini MR, Ganança FF. Quais atividades diárias provocam maior dificuldade para idosos vestibulopatas crônicos. Acta ORL. 2006;25:18-24.
12. Aratani MC, Perracini MR, Caovilla HH, Gazzola JM, Gananca MM, Gananca FF. Disability rank in vestibular older adults. Geriatr Gerontol Int. 2011;11(1):50-4.
13. Gazzola JM, Gananca FF, Aratani MC, Perracini MR, Gananca MM. Circumstances and consequences of falls in elderly people with vestibular disorder. Braz J Otorhinolaryngol. 2006;72(3):388-92.
14. Tinetti ME, Doucette J, Claus E, Marottoli R. Risk factors for serious injury during falls by older persons in the community. J Am Geriatr Soc. 1995;43(11):1214-21.
15. Nguyen ND, Pongchaiyakul C, Center JR, Eisman JA, Nguyen TV. Identification of high-risk individuals for hip fracture: a 14-year prospective study. J Bone Miner Res. 2005;20(11):1921-8.
16. Herdman SJ, Blatt P, Schubert MC, Tusa RJ. Falls in patients with vestibular deficits. Am J Otol. 2000;21(6):847-51.
17. Cohen H. Vestibular rehabilitation improves daily life function. Am J Occup Ther. 1994;48(10):919-25.
18. Jacobson GP, Newman CW. The development of the Dizziness Handicap Inventory. Arch Otolaryngol Head Neck Surg. 1990;116(4):424-7.
19. Tinetti ME, Williams CS, Gill TM. Health, functional, and psychological outcomes among older persons with chronic dizziness. J Am Geriatr Soc. 2000;48(4):417-21.
20. Gazzola JM, Gananca FF, Aratani MC, Perracini MR, Gananca MM. Clinical evaluation of elderly people with chronic vestibular disorder. Braz J Otorhinolaryngol. 2006;72(4):515-22.
21. Gazzola JM, Aratani MC, Dona F, Macedo C, Fukujima MM, Gananca MM, et al. Factors relating to depressive symptoms among elderly people with chronic vestibular dysfunction. Arq Neuropsiquiatr. 2009;67(2B):416-22.
22. Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56(3):M146-56.
23. Ferrucci L, Guralnik JM, Studenski S, Fried LP, Cutler GB, Jr., Walston JD. Designing randomized, controlled trials aimed at preventing or delaying functional decline and disability in frail, older persons: a consensus report. J Am Geriatr Soc. 2004;52(4):625-34.
24. Bertolucci PHF, Brucki SMD, Campacci SR, Juliano Y. O miniexame do estado mental em uma população geral: impacto da escolaridade. Arq Neuropsiquiatr. 1994;52(1):1-7.
25. Brucki SMD, Nitrini RPC, Bertolucci PHF, Okamoto IO. Sugestões para o uso do mini-exame do estado mental no Brasil. Arq Neuropsiquiatr. 2003;61(3B):777-81.
26. Folstein MF, Folstein SE, McHugh PR. "Mini-mental state". A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 1975;12(3):189-98.
1. Fisioterapeuta, especialista, Mestranda em Fisioterapia pela Universidade Cidade de São Paulo - UNICID.
2. Fisioterapeuta, Mestre em Fisioterapia pela Universidade Cidade de São Paulo - UNICID, Técnico de Nível Superior da Secretaria de Saúde do Estado do Mato Grosso.
3. Fisioterapeuta, Mestranda em Biociências pela Universidade Federal de Mato Grosso-UFMT.
4. Educadora física, Doutora em Ciências Médicas pela Faculdade de Medicina de Ribeirão Preto-USP, Docente da Faculdade de Educação Física da Universidade Federal de Mato Grosso-UFMT.
5. Médico, Doutor em Medicina pela Universidade de São Paulo-USP, Docente do Departamento de Clínica Médica da Faculdade de Medicina de Ribeirão Preto-USP.
6. Doutora em Ciências pela Universidade Federal de São Paulo - UNIFESP, Docente do Programa de Mestrado em Fisioterapia da Universidade Cidade de São Paulo - UNICID.
Universidade Cidade de São Paulo - UNICID. Universidade Federal do Mato Grosso. Faculdade de Medicina de Ribeirão Preto - USP.
Endereço para correspondência:
Monica R Perracini
Rua Cesáreo Galeno, 448, Tatuapé
São Paulo - SP. CEP: 03071-000
E-mail:mrperracini@cidadesp.edu.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 4 de março de 2011. cod. 7619.
Artigo aceito em 21 de junho de 2011.
Edital 17/2006 CNPq - Rede Fibra Auxílio a Projeto de Pesquisa em nome de Monica R Perracini - FAPEMAT no.002.0174/2007.