Ano: 2009 Vol. 75 Ed. 4 - Julho - Agosto - (5º)
Seção: Artigo Original
Páginas: 497 a 501
Neoplasias de parótida: análise de 600 pacientes atendidos em uma única instituição
Parotid neoplasms: analysis of 600 patients attended at a single institution
Autor(es): Ademar Takahama Junior1, Oslei Paes de Almeida2, Luiz Paulo Kowalski3
Palavras-chave: adenoma pleomorfo, carcinoma mucoepidermoide, glândula parótida, neoplasia.
Keywords: pleomorphic adenoma, mucoepidermoid carcinoma, parotid gland, neoplasm.
Resumo:
Os tumores de glândula salivar são raros e acometem principalmente a parótida, sendo a maioria de natureza benigna. Objetivos: Avaliar todos os casos de tumor de parótida atendidos na nossa instituição, durante o período de 1953 a 2003. Estudo Retrospectivo. Casuística e Métodos: Todos os pacientes com tumores primários de parótida foram selecionados e os dados clínicos e histopatológicos foram analisados e descritos. Resultados: Foram selecionados 600 casos, sendo 369 benignos e 231 malignos. Dentre os tumores benignos, o adenoma pleomorfo foi o mais comum, e dentre os malignos, o carcinoma mucoepidermoide. A principal modalidade de tratamento foi a parotidectomia e em alguns casos malignos, terapias adjuvantes, principalmente a radioterapia, foram aplicadas. Os índices de recorrência local, regional e à distância dos tumores malignos foram de 10%, 8% e 9%, respectivamente. Conclusões: O perfil dos pacientes com tumor de parótida foi formado predominantemente por adultos e discreta predileção pelo gênero feminino. Os tumores benignos foram os mais frequentes. A maioria dos pacientes foram tratados por parotidectomia parcial ou total. O uso de terapias adjuvantes, principalmente a radioterapia, foi reservada para casos específicos de tumores malignos.
Abstract:
Salivary gland tumors are rare, generally benign and affect mainly the parotid gland. Aim: The purpose of this study was to retrospectively analyze all cases of parotid tumors treated at our institution from 1953 to 2003. Methods: All patients with primary parotid tumors were selected; clinical and histopathological data were analyzed and described. Results: 600 cases of parotid tumors were selected; 369 were benign and 231 were malignant. Pleomorphic adenoma was the most frequent benign tumor. The most common malignant tumor was the mucoepidermoid carcinoma. Therapy in most cases consisted of parotidectomy. Adjuvant therapy - mainly radiotherapy - was used in some cases with malignant tumors. The incidences of local, regional and distant recurrences of malignant tumors were 10%, 8% and 9%. Conclusion: Patients with parotid tumors treated at our institution were mainly adults, with marginally more female patients. Benign tumors were mostly the pleomorphic adenoma, which were more frequent than malignancies. Most of the patients were treated by partial or total parotidectomy. Adjuvant therapy, mainly radiotherapy, was used in selected malignant cases.
![]()
INTRODUÇÃO
As neoplasias de glândulas salivares constituem um grupo raro de tumores, com incidência anual de 1 para 100.000 indivíduos, correspondendo a cerca de 3% de todas as neoplasias da região de cabeça e pescoço(1). A média de idade dos pacientes com tumor de glândula salivar é de 45 anos, com pico de incidência na sexta e sétima décadas de vida(2,3). Os tumores benignos de glândulas salivares são mais frequentes em mulheres, enquanto que as neoplasias malignas mostram pequena predileção pelo gênero masculino(4,5).
A glândula salivar mais frequentemente acometida com tumores é a parótida, com cerca de 70% dos casos(4-6). Aproximadamente 80% dos tumores de parótida são benignos, sendo que o adenoma pleomorfo é o mais comum, seguido do Tumor de Warthin, correspondendo a 65% e 10% respectivamente, de todas as neoplasias da parótida4.
O tumor maligno de glândula salivar mais comum é o carcinoma mucoepidermoide, acometendo preferencialmente a glândula parótida, seguida das glândulas salivares menores, submandibular e sublingual(5-7). O carcinoma adenoide cístico é o segundo mais frequente, sendo que na parótida deve-se considerar também o carcinoma de células acinares, adenocarcinoma SOE e o carcinoma ex-adenoma pleomorfo(1).
O principal sintoma de pacientes com neoplasia de parótida é o aumento de volume da região. Nos casos malignos outros sintomas como dor, paralisia facial e ulceração da pele podem estar presentes(8,9). O tratamento de escolha para os tumores de parótida, tanto benignos quanto malignos, é a parotidectomia parcial ou total, de acordo com a extensão da lesão(10). Em casos malignos a radioterapia pode ser útil como tratamento adjuvante, enquanto que a quimioterapia é pouco utilizada(6,11,12). As taxas de recorrência local, regional e à distância dos tumores malignos variam em torno de 40%, 15% e 11% respectivamente, e estão relacionadas a um pior prognóstico(6).
O objetivo deste trabalho foi avaliar as características clínicas e histológicas de todos os pacientes com tumores primários de parótida tratados em uma única instituição num período de 50 anos.
CASUÍSTICA E MÉTODOS
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa (protocolo - 711/05). Para este estudo foram selecionados todos os casos de tumor primário de parótida atendidos em nossa instituição de 1953 até 2003. Os critérios de exclusão para o estudo incluiu a não localização ou falta de informação nos prontuários, não localização dos blocos de parafina e das lâminas, e pacientes previamente submetidos a tratamento em outro serviço. As informações clínicas dos pacientes foram coletadas através dos prontuários médicos. Foi realizada a revisão histológica de todos os casos segundo a classificação da Organização Mundial de Saúde(13).
RESULTADOS
Foram selecionados para o estudo 600 casos, todos com as informações necessárias para as análises. 369 casos (60%) foram classificados como benignos, e 231 (40%) como malignos. A média geral de idade foi de 48,4 anos. Houve discreta predominância do gênero feminino (53%).
Benignos
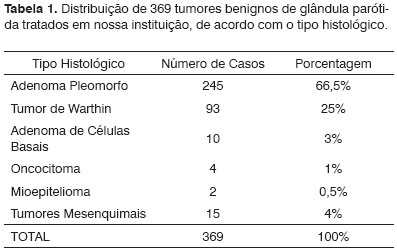
Os tumores benignos mais frequentes foram o adenoma pleomorfo e o Tumor de Warthin, representando 66,5% e 25% dos casos respectivamente. Outros tumores menos frequentes foram o adenoma de células basais, oncocitoma e mioepitelioma. Quinze casos foram diagnosticados como tumores de origem mesenquimal, sendo 5 linfangiomas, 5 neurofibromas, e 1 caso de lipoma, schwanoma, tumor fibroso solitário, lesão de células gigantes e meningioma (Tabela 1).
A média de idade dos pacientes com tumores benignos foi de 47 anos, com pico de incidência na quinta década de vida. Houve pequena predominância do gênero feminino, representando 55% dos casos. Nos adenomas pleomorfos esse predomínio foi maior, com 62% dos casos, por outro lado, nos Tumores de Warthin 65,5% dos casos ocorreram no gênero masculino. O tempo médio de queixa dos pacientes foi de 40 meses, e os principais sintomas relatados foram aumento de volume da região (98% dos casos) e dor (11% dos casos). O tamanho médio dos tumores foi de 4cm, variando de 1 a 30cm. Dez pacientes apresentaram tumores bilateralmente, ou seja, atingindo as duas glândulas parótida, todos com diagnóstico de Tumor de Warthin. Todos os pacientes foram tratados cirurgicamente, sendo 330 casos (90%) por parotidectomia parcial e 38 (10%) por parotidectomia total.
Em 365 casos houve preservação total do nervo facial, e em 3 casos houve sacrifício de algum ramo. A principal complicação após o tratamento cirúrgico foi a síndrome de Frey (34 casos - 9%). Paralisia facial foi constatada em 34 casos, sendo temporária em 28 e permanente em 6 casos. Dez casos apresentaram recidiva local, entre 18 e 112 meses (média de 56 meses), todos com diagnóstico de adenoma pleomorfo.
Malignos
O tumor maligno mais comum foi o carcinoma mucoepidermoide, seguido pelo carcinoma indiferenciado, carcinoma adenoide cístico, adenocarcinoma SOE, carcinoma de células acinares, carcinoma ex-adenoma pleomorfo e carcinoma espinocelular (Tabela 2). Vinte e quatro neoplasias malignas eram de origem não epitelial, destas 14 eram linfomas. A média de idade dos pacientes com tumores malignos foi de 50 anos, com pico de incidência na sexta década de vida. Houve discreta predileção pelo gênero masculino, com 52% dos casos. O tempo de queixa médio foi de 35 meses, e o principal sintoma foi o aumento de volume na região (220 casos - 91%). Dor foi relatada em 30% dos casos; paralisia facial em 10% e trismo em 6%. O diâmetro médio dos tumores foi de 5,5cm, variando de 1 a 20cm.
Segundo o estadiamento clínico TNM, 23 casos foram classificados como T1, 80 como T2, 59 como T3, 70 como T4 e em 9 casos não foi possível a classificação do tamanho do tumor primário. Linfonodos palpáveis foram detectados em 39 casos, sendo N1 em 21, N2 em 5 e N3 em 10 casos. Três casos foram classificados como M1, mucoepidermoide tem sido relatado como o mais comum, seguido do carcinoma adenoide cístico1,8,16. Interessante que de acordo com Wahlberg et al.20, que revisaram 2062 casos de carcinoma de parótida, o carcinoma mucoepidermoide foi o mais frequente, entretanto em ordem decrescente foi seguido do adenocarcinoma SOE, carcinoma de células acinares, carcinoma adenoide cístico, carcinoma ex-adenoma pleomorfo e carcinoma indiferenciado. Na nossa série de tumores malignos também observamos predominância do carcinoma mucoepidermoide, seguido do carcinoma indiferenciado, carcinoma adenoide cístico, adenocarcinoma SOE, carcinoma de células acinares e carcinoma ex-adenoma pleomorfo.
O tratamento de escolha para os tumores benignos da glândula parótida é a parotidectomia, com conservação do nervo facial21. Geralmente a parotidectomia parcial é realizada nos tumores de parótida confinados ao lobo superficial, quando é feita a ressecção completa deste lobo. A remoção do lobo inteiro da parótida visa a obtenção de margem cirúrgica adequada, e evitar o rompimento de cápsula, minimizando o risco de recorrência22. A parotidectomia total para tumores benignos é restrita aos casos onde há acometimento do lobo profundo da parótida23. Considera-se que a ruptura da cápsula durante a ressecção cirúrgica e margens microscópicas positivas podem levar a recorrências24. Todos os nossos casos benignos foram tratados por parotidectomia, e apenas 10 casos apresentaram recorrência local. O tratamento de escolha para os tumores malignos de parótida também é a parotidectomia, podendo ser parcial ou total, e a preservação do nervo facial deve ser feita sempre que possível10. A radioterapia adjuvante tem provado ser efetiva para melhor controle local e melhora na sobrevida12,25. As taxas de recorrência local, regional e à distância dos tumores malignos de parótida correspondem aproximadamente a 40%, 15% e 11% respectivamente, e estão relacionadas a um pior prognóstico6,26. A maioria dos nossos pacientes com tumores malignos também foi tratada por parotidectomia, sendo em alguns casos associados a terapias adjuvantes. O índice de recorrência local foi de 10%, regional 8% e à distância 9%, valores menores que os considerados na maioria dos relatos internacionais.
CONCLUSÕES
Em resumo, em um total de 600 casos de tumores de parótida os tumores benignos foram os mais frequentes. O adenoma pleomorfo foi o tipo mais comum entre todos os tumores. Dentre os tumores malignos o mais frequente foi o carcinoma mucoepidermoide. A principal forma de tratamento foi a parotidectomia, e a radioterapia foi reservada para casos específicos de tumores malignos. 48 pacientes apresentaram algum tipo de recorrência durante o acompanhamento, correspondendo a 21% dos casos.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Ellis GL, Auclair PL. Tumors of the salivary glands. 3rd ed. Armed Forces Institute of Pathology: Washington; 1996.
2. Eveson JW, Cawson RA. Salivary gland tumours. A review of 2410 cases with particular reference to histological types, site, age and sex distribution. J Pathol. 1985;146:51-8.
3. Auclair PL, Ellis GL, Gnepp DR, Wenig BN, Janey CG. Salivary gland neoplasms: general considerations. In: Ellis GL, Auclair PL, Gnepp DR, editors. Surgical pathology of the salivary glands. Philadelphia: WB Saunders; 1991.p.135-64.
4. Nagler RM, Laufer D. Tumors of the major and minor salivary glands: review of 25 years of experience. Anticancer Res. 1997;17:701-7.
5. Pinkston JA, Cole P. Incidence rates of salivary gland tumors: results from a population-based study. Otolaryngol Head Neck Surg. 1999;120:834-40.
6. Yu GY, Ma DQ. Carcinoma of the salivary gland: a clinicopathologic study of 405 cases. Semin Surg Oncol. 1987;3:240-4.
7. Pires FR, Almeida OP, de Araujo VC, Kowalski LP. Prognostic factors in head and neck mucoepidermoid carcinoma. Arch Otolaryngol Head Neck Surg. 2004;130:174-80.
8. Spiro RH. Salivary neoplasms: overview of a 35-year experience with 2,807 patients. Head Neck Surg. 1986;8:177-84.
9. Przewozny T, Stankiewicz C. Neoplasms of the parotid gland in northern Poland, 1991-2000: an epidemiologic study. Eur Arch Otorhinolaringol. 2004;261:369-75.
10. Lim YC, Lee SY, Kim K, Lee JS, Koo BS, Shin HA, et al. Conservative parotidectomy for the treatment of parotid cancers. Oral Oncol. 2005;41:1021-7.
11. Kessler A, Handler SD. Salivary gland neoplasms in children: a 10-year survey at the Children's Hospital of Philadelphia. Int J Pediatr Otorhinolaryngol. 1994;29:195-202.
12. Bull PD. Salivary gland neoplasia in childhood. Int J Pediatr Otorhinolaryngol. 1999;49:S235-8.13.
13. Eveson JW, Auclair P, Gnepp DR, et al. Tumors of the Salivary Glands. In: Barnes L, Eveson JW, Reichart P, Sidransky D, editors. Pathology and genetics of head and neck tumors. World Health Organization Classification of Tumors. Lyon: IARC Press; 2005.p.209-281.
14. Ellis GL, Auclair PL, Gnepp DR, editors. Surgical Pathology of the Salivary Glands. Philadelphia: WB Saunders; 1991.
15. Satko I, Stanko P, Longauerova I. Salivary gland tumours treated in the stomatological clinics in Bratislava. J Craniomaxillofac Surg. 2000;28:56-61.
16. Ito FA, Ito K, Vargas PA, Almeida OP, Lopes MA. Salivary gland tumors in a Brazilian population: a retrospective study of 496 cases. Int J Oral Maxillofac Surg. 2005;34:533-6.
17. Williams NP, Boyd DL, Choy L, Hanchard B. Salivary gland lesions: a Jamaican perspective. Wet Indian Med J. 2001;50:62-5.
18. Snow GB. Tumours of the parotid gland. Clin Otolaryngol. 1979; 4: 457-68.
19. Fitzpatrick PJ, Black KM. Salivary gland tumors. J Otolaryngol. 1985;14:296-300.
20. Wahlberg P, Anderson H, Biörklund A, Möller T, Perfekt R. Carcinoma of the parotid and submandibular glands - a study of survival in 2465 patients. Oral Oncol. 2002;38:706-13.
21. Leverstein H, van der Wal JE, Tiwari RM, van der Waal I, Snow GB. Surgical management of 246 previously untreated pleomorphic adenomas of the parotid gland. Br J Surg. 1997;84:399-403.
22. McGurk M, Thomas BL, Renehan AG. Extracapsular dissection for clinically benign parotid lumps: reduced morbidity without oncological compromise. Br J Cancer. 2003;89:1610-3.
23. Guntinas-Lichius O, Kick C, Klussmann JP, Jungehuelsing M, Stennert E. Pleomorphic adenoma of the parotid gland: a 13-year experience of consequent management by lateral or total parotidectomy. Eur Arch Otorhinolaryngol. 2004;261:143-6.
24. Carew JF, Spiro RH, Singh B, Shah JP. Treatment of recurrent pleomorphic adenomas of the parotid gland. Otol Head Neck Surg. 1999;121:539-42.
25. Spiro IJ, Wang CC, Montgomery WW. Carcinoma of the parotid gland. Analysis of treatment results and patterns of failure after combined surgery and radiation therapy. Cancer. 1993;71:2699-705.
26. Harbo G, Bundgaard T, Pedersen D, Sogaard H, Overgaard J. Prognostic indicators for malignant tumours of the parotid gland. Clin Otolaryngol. 2002;27:512-6.
1 Mestre, Doutorando do Programa de Pós-graduação em Estomatopatologia da Faculdade de Odontologia de Piracicaba - Universidade Estadual de Campinas.
2 Doutor, Professor Titular do Departamento de Diagnóstico Oral da Faculdade de Odontologia de Piracicaba - Universidade Estadual de Campinas.
3 Doutor, Chefe do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital A.C. Camargo de São Paulo.
Departamento de Diagnóstico Oral. Faculdade de Odontologia de Piracicaba. Universidade Estadual de Campinas. Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia. Hospital A.C. Camargo, São Paulo.
Endereço para correspondência: Ademar Takahama Junior - Departamento de Diagnóstico Oral, Faculdade de Odontologia de Piracicaba - Unicamp. Avenida Limeira 901 Caixa Postal 52 Piracicaba SP 13414-903.
Tel: (0xx19) 2106-5266 - Fax: (0xx19) 2106-5218 ¬- E-mail: ademartjr@yahoo.com.br Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 25 de fevereiro de 2008. cod 5732
Artigo aceito em 10 de abril de 2008.