Ano: 2003 Vol. 69 Ed. 1 - Janeiro - Fevereiro - (21º)
Seção: Relato de Caso
Páginas: 128 a 130
Policondrite recidivante: relato de caso
Relapsing polichondritis: a case report
Autor(es):
Emerson M. Rodrigues,
Roberta C. N. Silveira,
Nocy Leite,
Marcelo Mendes Tepedino
Palavras-chave: synovial sarcoma, neoplasia, head and neck
Keywords: synovial sarcoma, neoplasia, head and neck.
Resumo:
A policondrite recidivante é uma doença inflamatória sistêmica, que causa destruição dos tecidos cartilaginosos, cuja etiologia acredita-se ser de natureza auto-imune. Acomete, principalmente, cartilagem auricular, nasal e articular. O diagnóstico pode ser confirmado por biópsia. Os autores fazem uma revisão da literatura e relatam o caso de um paciente portador de policondrite recidivante que respondeu ao uso de corticoterapia.
Abstract:
Relapsing polychondritis is an inflammatory systemic disease leading to cartilage destruction. It is thought to be an auto-imune pathology. The auricular, nasal and articular condrous tissue are most affected. Condrous biopsy can be diagnostic. The authors review the literature and describe one case that was well controlled with corticoid therapy.
![]()
INTRODUÇÃO
A Policondrite Recidivante (PR) é uma doença sistêmica incomum, descrita pela primeira vez em 1923 por Jaksch Wartenhorst. A etiologia é desconhecida; acredita-se que se trata de um processo de natureza auto-imune1. Caracteriza-se por inflamação recorrente e destruição dos tecidos cartilaginosos resultante de lesão inflamatória da cartilagem que gera a formação de tecido de granulação e a fibrose.
O objetivo dos autores é descrever um caso diagnosticado de PR.
RELATO DO CASO
Paciente do sexo feminino, 40 anos, cor parda, empregada doméstica, residente no Rio de Janeiro, com queixa de dor em articulação coxo-femural direita há 2 semanas, constante, mais intensa pela manhã, de forte intensidade, com limitação da deambulação. Refere dor em pavilhão auricular bilateral, com sinais flogísticos locais, há 8 meses, inicialmente esporádico e com piora nos últimos 2 meses. Não apresentava alterações auditivas, vestibulares, ocular, cardiovascular e neurológica. Diabética tipo 2, sem controle clínico adequado. Negava etilismo e tabagismo. Ao exame físico apresentava-se emagrecida, febril, hipocorada (++/+4), desidratada, limitada ao leito, mantendo contratura em flexão articulação coxo-femural direita, dolorosa à movimentação passiva, demais articulações sem sinais de artrite.
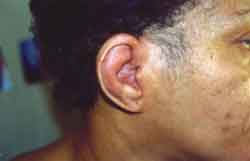
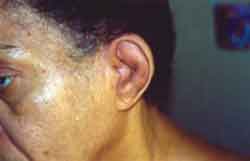
Pavilhões auriculares com calor, edema e rubor poupando os lobos (Figura 1 e 2), cartilagem auricular de consistência amolecida, edema no 1/3 lateral do conduto auditivo externo, sem outras alterações otorrinolaringológicas. Foi submetida a Raio-x da articulação coxo-femural, ultra-sonografia de partes moles e cintilografia óssea, todos sem alterações. Biópsia de cartilagem auricular e de septo nasal com padrão histológico de processo inflamatório crônico com alterações degenerativas. Foi iniciado tratamento com prednisona 7,5 mg/dia, ocorrendo melhora de todos os sintomas clínicos. Após 6 meses apresentou reativação dos sintomas auriculares, sendo associado Azatioprina 100mg/dia, ocorrendo controle dos sintomas.
DISCUSSÃO
É uma doença que acomete a população entre 20 a 60 anos, com pico de incidência na quarta década2; sem predomínio de sexo, raça, sem clara predisposição genética e forte associação com HLA-DR43.
Aproximadamente 30% está associado a doença hematológica ou auto-imune. Estima-se que a sobrevida em 5 anos é de 74% dos pacientes4, sendo que o acometimento infeccioso e respiratório contribui para a redução da sobrevida.
A condrite auricular é o aspecto clínico mais freqüente e característico; pode ser unilateral ou bilateral que é mais característica, causando sinais flogísticos no pavilhão auricular sem acometimento de lobos. Ocorrem episódios repetidos que progressivamente diminuem a integridade estrutural da orelha externa causando flacidez. O edema do conduto auditivo externo pode levar à perda auditiva condutiva. A vasculite da artéria auditiva interna pode causar acometimento coclear e/ou vestibular.
O comprometimento nasal pode resultar em deformidade do tipo "nariz em sela". Os sintomas respiratórios são incomuns e podem ser potencialmente letais, devido ao colapso da via aérea por dissolução dos anéis cartilaginosos da traquéia e dos brônquios.
A artrite da PR geralmente leva a uma poliartrite assimétrica, não erosiva, com predomínio de grandes articulações das extremidades, das articulações esterno claviculares, costocondral e esterno-manubrial. É soronegativo e episódica e não está relacionado com a atividade da doença.
O sistema cardiovascular está envolvido em de 10% dos casos5; aneurisma de aorta torácica e abdominal podem ocorrer. As válvulas aórtica e mitral podem ser sítios de implantação, levando à incompetência das válvulas.
Toda estrutura ocular e dos tecidos adjacentes podem ser atingidos. A episclerite e a uveíte são mais comuns5. As complicações podem incluir catarata, neurite óptica, ceratite, proptose, ulceração de córnea e paralisia dos músculos extra-oculares.
Os achados dermatológicos são variáveis. As manifestações neurológicas podem incluir neuropatias cranianas, cefaléia, convulsões, encefelopatia, hemiplegia e ataxia.
Em 1976, McAdam e colaboradores6 estabeleceram os seguintes critérios, que requerem três ou mais achados clínicos para confirmar o diagnóstico de PR: condrite auricular bilateral recorrente; condrite nasal; poliarterite inflamatória não-erosiva e soronegativa; inflamação de estruturas oculares; condrite do trato respiratório envolvendo cartilagem laríngea e traqueal; disfunção coclear e/ou vestibular.
A biópsia da condrite auricular é feita para confirmar o diagnóstico de PR que mostra a presença de células mononucleares e ocasionais polimorfonucleares, com fibrose na junção fibrocondral. As alterações laboratoriais são inespecíficas e geralmente refletem um estado inflamatório.
A lesão auricular da PR deverá ser diferenciada de lesão traumática, química, infecção aguda por streptococo, fungos, sífilis e lepra. As alterações nasais podem ocorrer em infecção por fungos, tuberculose, sífilis e lepra ou lesões granulomatosas tipo granulomatose de Wegener, granuloma letal de linha média. A esclerite e ceratite da PR podem ocorrer na granulomatose de Wegener, poliarterite nodosa, síndrome de Behçet e síndrome de Cogan. A aortite da PR deve ser diferenciada da síndrome de Ehlers-Danlos, síndrome de Marfam e necrose cística medial idiopática ou associada a espondilite anquilosante.
O tratamento inicial pode ser com antinflamatórios não-esteroidais (AINEs) ou glicocorticóide em baixas doses para os casos de condrite auricular e/ou nasal ou artrite. O glicocorticóide em doses imunossupressores está indicado em manifestações clínicas mais graves como: laringotraqueal, oculares, ouvido interno, nasal e auricular intensa, vasculite sistêmica, aortite ou glomerulonefrite. O uso de imunossupressores com methotrexate, azatioprina, hidroxicloroquina, clorambucil e ciclofosfamida são poupadores de corticóide ou para casos não-responsivos. A dapsona, droga que bloqueia a atividade lisossomal dos polimorfonucleares, também tem sido usada com sucesso na PR.
O envolvimento laringotraqueal deverá ser acompanhado de laringoscopia e tomografia computadorizada seriados. A traqueostomia é necessária para tratar os sintomas de estenose subglótica. Nos casos de envolvimento difuso da via aérea, causando colapso por flacidez, não há terapia efetiva, e o uso de stent traqueal é de resultado limitado. A reconstrução cirúrgica do septo nasal colapsado não é recomendado, visto que freqüentemente ocorre recidiva após a cirurgia. A insuficiência aórtica pode necessitar de troca valvar.Figura 1. Orelha direita com hiperemia e edema da pela na região cartilaginosa, não comprometendo lóbulo da orelha. Antes do tratamentoFigura 2. Orelha esquerda com hiperemia e edema da pela na região cartilaginosa, não comprometendo lóbulo da orelha. Antes do do tratamento.
COMENTÁRIOS
A PR é uma doença rara na qual as manifestações clínicas deverão ser diferenciadas de outras doenças para estabelecer uma conduta terapêutica adequada.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Rampelberg O, Gerard JM, Namias B, Gerard M. Ent manifestations of relapsing polychondritis. Act otorhinolaryngol Belg 1997;51(2):737.
2. Molina JF, Espinoza LR. Relapsing polychondritis. Baillieres best pract res clin rheumatol 2000 Mar;14(1):97-109.
3. Gunaydin I, Daikeler T, Jacki S, Mohren M, Kanz L, Kotter I. Articular involvement in patients with relapsing polychondritis. Rheumatol Int 1998;18(3):93-96.
4. Michet CJJr, Mckenna CH, Luthra HS, O`Fallon WW. Relapsing polychondritis; survival and predictive role of early disease manifestations. Ann Intern Med 1986;104:74-78.
5. Isaak BL, Liesegang TJ, Michet CJJr. Ocular and systemic findings in relapsing polychondritis. Ophthalmology 1986;93:681-689.
6. Mcadam LP, O`Hanlon MA, Bluestone R, Pearson CM. Relapsing polychondritis: prospective study of 23 patients and a reviw of the literature. Medicine 1976;55;193-215.
Médico-residente do 3º ano de Otorrinolaringologia do Hospital dos Servidores do Estado-RJ.
Médica-residente do 1º ano de Reumatologia do Hospital dos Servidores do Estado-RJ.
Médico chefe do serviço de Reumatologia do Hospital dos Servidores do Estado-RJ.
Professor Assistente de Otorrinolaringologia da Universidade Federal do Rio de Janeiro.
Trabalho realizado no Hospital dos Servidores do Estado do Rio de Janeiro.
Endereço para correspondência: R: Vereador Alacy Costa nº 204 Centro
Barra de São Francisco ES 29800-000 - Tel(0xx27) 3756-1105 - E-mail: emersonmr@bol.com.br