Ano: 2006 Vol. 72 Ed. 3 - Maio - Junho - (3º)
Seção: Artigo Original
Páginas: 312 a 316
A mucosa oral na hanseníase: um estudo clínico e histopatológico
The oral mucosa in leprosy: a clinical and histopathological study
Autor(es): Marilda Aparecida Milanez Morgado de Abreu1, Nilceo Schwery Michalany2, Luc Louis Maurice Weckx3, Dalva Regina Neto Pimentel4, Cleonice Hitomi Watashi Hirata5, Maurício Mota de Avelar Alchorne6
Palavras-chave: hanseníase, histopatologia, mucosa oral.
Keywords: leprosy, histopathology, oral mucosa.
Resumo:
Introdução: a anseníase multibacilar pode causar comprometimento da mucosa oral, com ou sem lesões aparentes. Há poucos estudos que tratam deste assunto na era da multidrogaterapia. Objetivo: Verificar a freqüência do comprometimento da mucosa oral em pacientes de hanseníase multibacilar. Casuística e Métodos: Foi realizado um estudo transversal em vinte pacientes de hanseníase multibacilar, não-tratados, atendidos consecutivamente em Dracena, São Paulo, entre o período de 2000 e 2002. Foi realizado exame clínico completo da mucosa oral. Os pacientes foram submetidos a biópsias na mucosa jugal, na língua e no palato mole, em alteração ou em pontos pré-estabelecidos. Os cortes foram corados pelas técnicas da hematoxilina-eosina e Ziehl-Neelsen. O encontro de granuloma e bacilos álcool-ácido-resistentes ao exame histopatológico determinou o comprometimento específico. Resultados: O estudo envolveu 19 pacientes multibacilares com tempo médio de evolução de 2,5 anos. Ocorreu comprometimento histopatológico específico em apenas um paciente virchowiano, com mucosa oral clinicamente normal, na língua e no palato mole. Conclusões: 1. Alteração clínica na mucosa oral não implica em comprometimento pela doença, é necessário confirmação histopatológica. 2. Alterações clínicas específicas aparentes são raras. 3. A mucosa oral clinicamente normal pode exibir comprometimento histopatológico específico.
Abstract:
Introduction: Multibacillary leprosy may involve the oral mucosa, with or without apparent lesions. There are few studies that deal with this issue in the era of multidrug therapy. Aim: To assess the frequence of oral mucosa involvement in multibacillary leprosy patients. Patients and Methods: A transversal study with twenty non-treated multibacillary leprosy patients. The patients were treated in Dracena, São Paulo, between 2000 and 2002. Clinical examination of the oral mucosa was carried out. All patients were submitted to jugal mucosa, soft palate and tongue biopsies, in altered or in pre-established sites. The cross-sections were stained by techniques of hematoxilin-eosin and Ziehl-Neelsen. Granuloma and alcohol-acid-resistant bacilli findings determined the specific histopathological involvement. Results: The study involved 19 patients with an average of 2.5 years of disease progression. Specific histopathological involvement occurred in the tongue and soft palate of one lepromatous patient with an apparently normal oral mucosa. Conclusions: (1) Clinical alterations in the oral mucosa does not imply disease involvement, it is necessary to have histopathological confirmation. (2) Apparent specific clinical alterations are rare. (3) The clinically normal oral mucosa can show specific histopathological involvement.
![]()
INTRODUÇÃO
A hanseníase é uma doença infecto-contagiosa crônica, causada pelo Mycobacterium leprae (M. leprae). Compromete principalmente a pele e os nervos periféricos, mas também órgãos internos e mucosas. A forma inicial da doença é a indeterminada, a qual pode resolver espontaneamente ou evoluir para um espectro extremamente amplo de manifestações. Essas são reflexos de diferentes respostas imunocelulares ao M. leprae, pré-determinadas pela capacidade inata do hospedeiro em resistir ou não à infecção. Desse modo, pode permanecer limitada, no pólo tuberculóide (TT), evoluir para formas disseminadas, o pólo virchowiano (VV), ou tomar uma posição intermediária entre esses dois pólos, o grupo dimorfo. Conforme a proximidade maior a um dos dois tipos polares, o grupo dimorfo subdivide-se em dimorfo-tuberculóide (DT), dimorfo-dimorfo (DD) ou dimorfo-virchowiano (DV)1. Para fins operacionais e terapêuticos, a Organização Mundial da Saúde, em 19822, classificou como paucibacilares os pacientes com teste de Mitsuda positivo (que possuem imunidade ao bacilo) e índice baciloscópico menor que 2, e como multibacilares os pacientes com Mitsuda negativo (que não possuem imunidade ao bacilo) e índice baciloscópico maior ou igual a 2. Os pacientes das formas clínicas I, TT e DT são paucibacilares e os pacientes das formas DD, DV e VV são multibacilares2.
Ao contrário das manifestações cutâneas, que são descritas exaustivamente na literatura médica, são poucos os estudos publicados que tratam das manifestações orais na hanseníase, e faltam descrições detalhadas sobre esse assunto nos livros textos padrões. A maioria das referências é antiga, da época em que os pacientes evoluíam ao longo dos anos pela falta de um tratamento eficaz para a doença.
Esse tema despertou interesse pelo fato de ser o trato respiratório superior a principal porta de entrada e via de eliminação bacilar. A mucosa nasal é comprometida nas fases iniciais da doença, freqüentemente precedendo o aparecimento das manifestações cutâneas3. A mucosa oral pode ser contaminada por bacilos presentes na secreção que desce pela rinofaringe, mas, apesar dessa contaminação, verifica-se uma resistência da mucosa oral ao surgimento de lesões. Essas praticamente se restringem a pacientes multibacilares em estágios avançados da doença4-11, o que sugere que a invasão da mucosa oral é decorrência da bacilemia pela disseminação e multiplicação bacteriana12,13.
Entretanto, a mucosa oral sem lesões evidentes pode estar comprometida nos pacientes em estágios menos avançados. Exames baciloscópicos da mucosa clinicamente normal realizados por Hubscher et al., em 197914, demonstraram bacilos em 7 dentre 17 espécimes da língua, do palato duro e da gengiva, e os realizados por Brasil et al., em 197315 demonstraram bacilos em 16 dentre 112 espécimes do palato mole, sendo que em 4 casos biopsiados foram demonstrados granulomas. Kumar et al., em 198816, observaram, através do exame histopatológico da mucosa clinicamente normal, granulomas em 11 espécimes e bacilos em 4 espécimes da mucosa jugal dentre 17 casos biopsiados. No palato duro, observaram granulomas em 9 espécimes e bacilos em 4 espécimes dentre 14 casos biopsiados. Sharma et al., em 199312, também através do exame histopatológico, encontraram infiltrado linfomononuclear perivascular com bacilos em 1 caso e bacilos sem reação inflamatória em 2 casos dentre 5 espécimes da língua clinicamente normal.
Na literatura recente, em plena fase da multidrogaterapia, faltam dados sobre o comprometimento da mucosa oral pela hanseníase. A realização de um estudo sobre tal assunto, nesse momento, é de extremo interesse para a estomatologia, uma vez que essa doença ainda constitui grave problema de Saúde Pública em nosso meio17. Diante disso, foi proposto fazer um estudo em pacientes de hanseníase não-tratados, através do exame clínico e histopatológico, com o objetivo de verificar a freqüência do comprometimento da mucosa oral por essa doença.
Casuística E MÉTODOS
Foi realizado um estudo transversal em 20 pacientes de hanseníase atendidos consecutivamente na cidade de Dracena, localizada na região oeste do Estado de São Paulo, no período de 2000 a 2002. Foram incluídos pacientes multibacilares, independentemente do sexo, cor da pele, idade ou tempo de evolução da doença. A existência de tratamento prévio foi critério de exclusão. O estudo somente teve início após a análise e aprovação do projeto pelo Comitê de Ética em Pesquisa da Universidade Federal de São Paulo, protocolo número 498/01, e contou com a anuência prévia dos participantes, os quais assinaram um termo de consentimento livre e esclarecido.
O diagnóstico da hanseníase baseou-se em critérios clínicos, baciloscópicos e histopatológicos, seguindo a classificação de Ridley & Jopling (1962)1 para a caracterização das formas clínicas. Levando-se em conta os critérios estabelecidos pela Organização Mundial da Saúde em 19822, os pacientes foram agrupados, de uma maneira geral, como multibacilares. A cavidade oral foi cuidadosamente examinada, seguindo metodologia sistemática e ordenada, através de inspeção e palpação, observando-se a presença ou a ausência de alterações clínicas, sendo a última situação denominada mucosa clinicamente normal.
Todos os pacientes foram submetidos a biópsias de três áreas da mucosa oral, em pontos pré-estabelecidos da mucosa clinicamente normal ou em alteração clínica quando presente, totalizando 60 espécimes. Os pontos eleitos foram: mucosa jugal, no ponto médio; língua, a 1cm da ponta; palato mole, próximo à base da úvula.
As biópsias foram realizadas sob anestesia com lidocaína a 2% por spray tópico e por infiltração local, utilizando pinça endoscópica digestiva de 1,8mm e "punch" de 3mm (no palato mole foi usada somente pinça endoscópica digestiva) e a hemostasia foi obtida por compressão ou sutura quando requerido. Os fragmentos de mucosa foram fixados em formol a 10%, incluídos em blocos de parafina e os cortes foram corados pelas técnicas da hematoxilina-eosina (HE) e de Ziehl-Neelsen (ZN). Finalmente, foram examinados à microscopia óptica comum por um único patologista, utilizando aumentos de 40 vezes a 1000 vezes.
A avaliação dos resultados baseou-se na interpretação de critérios clínicos e histopatológicos. Definiu-se comprometimento específico da mucosa oral pela hanseníase a existência da associação de bacilos álcool-ácido-resistentes nos cortes corados por ZN e de granuloma nos cortes corados por HE, independentemente da presença de lesões aparentes.
RESULTADOS
Dentre os pacientes, havia 13 homens e 7 mulheres, com predominância da cor de pele branca e idade variando de 27 anos a 74 anos, com média de 53,6 anos. O tempo de evolução da doença variou de 3 meses a 14 anos, com média de 2,5 anos; 12 deles apresentavam sintomas entre 3 meses e 1 ano, 6 entre 2 e 4 anos e apenas 2 entre 10 e 14 anos. Quanto à forma clínica eram 11 VV, 7 DV e 2 DD.
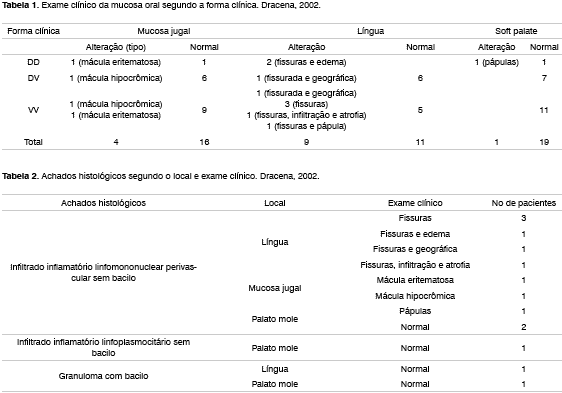
Os resultados encontrados no exame clínico e histopatológico da mucosa oral são mostrados na Tabela 1.
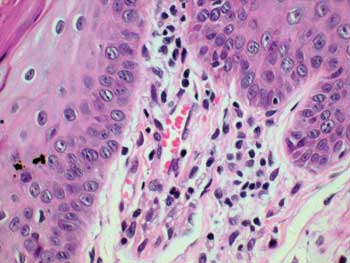
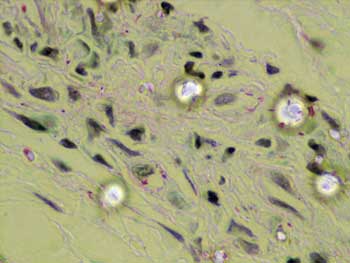
Não foram detectadas lesões suspeitas de hanseníase nas outras áreas da mucosa oral. O exame histopatológico demonstrou que todas as alterações clínicas observadas eram inespecíficas (Tabela 2). Nos espécimes da mucosa oral clinicamente normal foram detectadas, no exame histopatológico, reações inflamatórias inespecíficas em 3 casos; apenas um paciente da forma VV apresentou granuloma com bacilos, concomitantemente na língua e no palato mole (Tabela 2 e Figuras 1 e 2).
Figura 1. Exame histopatológico-Língua: Granuloma macrofágico sub-epitelial (HE 400x)
Figura 2. Exame histopatológico-Língua: Bacilos álcool-ácido-resistentes no nervo (ZN, 1000x)
DISCUSSÃO
A ausência de granuloma e bacilos álcool-ácido-resistentes no exame histopatológico das alterações clínicas detectadas na mucosa oral dos pacientes estudados demonstrou que todas eram inespecíficas. Isso está de acordo com Porto (1965)6 e Brazil et al. (1974)8 que afirmaram que nenhuma lesão na mucosa oral é patognomônica da hanseníase. Essa deve ser biopsiada e submetida ao exame histopatológico; somente a associação de bacilos álcool-ácido-resistentes e reação inflamatória granulomatosa são critérios para que possa ser considerada de etiologia hansênica. Diante disso, muitas lesões inespecíficas podem ter sido atribuídas à hanseníase no passado, pois nos primeiros estudos o diagnóstico das lesões era baseado apenas no exame clínico4-7 ou baciloscópico8,9. Somente alguns autores realizaram exame histopatológico nas lesões detectadas10,12,13,16. Essa pode ser uma das justificativas para a discordância entre os índices de freqüência do comprometimento oral na hanseníase relatados na literatura, que variam desde a ausência até 57,5%4-11.
A decisão de biopsiar três áreas visou ao aumento da chance da obtenção de maior positividade. A escolha das áreas baseou-se na possibilidade de comprometimento já comprovado das mesmas, apesar da ausência de lesões visíveis12,14-16. A mucosa clinicamente normal do palato mole, em particular, ainda não havia sido estudada através do exame histopatológico até o presente momento, pois apesar de Brasil et al. em 197315 terem demonstrado altos índices de baciloscopias positivas nesse local, esses autores realizaram exame histopatológico em apenas 4 casos, e o fizeram guiados pela baciloscopia positiva. A importância do estudo desse local se deve ao fato de que muitos dos estudos do passado relataram-no como o mais freqüentemente comprometido5,8,15,18,19.
Constatou-se que a mucosa oral pode estar comprometida, mesmo na ausência de lesões aparentes, em concordância com a literatura12,14-16. E isso pode ocorrer em estágios menos avançados da doença, como foi o caso do paciente deste estudo, o qual apresentava sintomas da doença há 3 anos. Isso está de acordo com Brasil et al. (1974)8, que afirmaram que o comprometimento da mucosa oral não é apanágio dos casos de longa duração. Porém, nesses casos, o comprometimento da mucosa oral permanece oculto sob o ponto de vista clínico, e somente uma busca histopatológica pode revelá-lo. Fica, portanto, evidente que se existe tal comprometimento, caso a doença não fosse diagnosticada e evoluísse sem um tratamento eficaz, o surgimento de uma lesão específica aparente poderia acontecer no futuro. Assim, o melhor controle da hanseníase, obtido com a introdução da multidrogaterapia, reduziu dramaticamente a freqüência de lesões orais nessa doença.
O verdadeiro significado da presença do M. leprae sem causar danos à mucosa oral ainda não é compreendido. Justificativa para isso gera grande número de indagações: temperatura mais elevada, renovação acelerada do epitélio, ação local de enzimas da saliva, fatores imunológicos locais... Seja ela qual for a importância desse fato, parece inquestionável sob o ponto de vista epidemiológico, pois bacilos podem ser eliminados para o meio ambiente ao falar, cuspir, espirrar ou tossir. Vale também enfatizar a necessidade de proteção por parte de médicos e dentistas ao realizarem procedimentos invasivos na boca de indivíduos com hanseníase multibacilar.
Questiona-se o porquê da presença do M. leprae em apenas um dos pacientes estudados, já que todos tinham baciloscopia fortemente positiva na pele. Enquanto a bactéria foi encontrada em um paciente com 3 anos de evolução, não o foi nos pacientes de 10 anos e de 14 anos, como seria o esperado. Desde que a presença da bactéria nos tecidos é diretamente dependente da bacilemia, supõe-se que a sua presença na mucosa oral talvez possa indicar maior gravidade da infecção, o que merece investigações no futuro.
Não foi possível concluir por qual local da mucosa oral o M. leprae tem preferência, já que apenas um paciente apresentou comprometimento específico.
Sugere-se o exame clínico da mucosa oral como rotina nos pacientes de hanseníase, desde que podem ser encontrados padrões em ordem a estimar a extensão da doença. Apesar da possível presença de bacilo e granuloma, enfatiza-se a escassez de lesões específicas visíveis na mucosa oral, enquanto um vasto processo de disseminação ocorre na pele e nos nervos periféricos. O fato aludido indica que, talvez, algum tipo de fator proteja a mucosa oral. Na maioria das vezes, as lesões aparentes ocorrem em casos de longa duração, quando a doença alcança estágios avançados e o organismo já está debilitado. Assim, não estaria na mucosa oral a última trincheira de defesa do organismo contra o M. leprae? A descoberta desse possível fator que protege a mucosa oral não nos colocaria mais próximos do controle da hanseníase?
CONCLUSÕES
O estudo clínico e histopatológico de 20 pacientes de hanseníase multibacilar sem tratamento, com tempo médio de evolução de 2,5 anos, nos permite as seguintes conclusões:
1. A presença de alterações clínicas na mucosa oral não implica em comprometimento pela doença; uma confirmação histopatológica é necessária.
2. Lesões aparentes específicas da hanseníase são raras na mucosa oral em pacientes de curto tempo de evolução.
3. Apesar da ausência de sinais e sintomas, a mucosa oral clinicamente normal em casos multibacilares, mesmo com curto tempo de evolução da doença, pode exibir um comprometimento histopatológico específico.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Ridley DS, Jopling WH. A classification of leprosy for research purposes. Lepr Rev 1962; 33:119-28.
2. WHO Study Group 1982. Chemotherapy of leprosy for controlled programmes. Tech Rep Ser 675 WHO, Geneva.
3. Sampaio, SAP, Rivitti. Hanseníase. In: Sampaio SAP, Rivitti EA. Dermatologia. São Paulo: Artes Médicas; 1998. p.467-87.
4. Bechelli LM, Berti A. Lesões lepróticas da mucosa bucal: estudo clínico. Rev Bras Leprol 1939;7(n. esp):187-99.
5. Mela B, Casotti L. Sulle manisfetazioni orali e mascellari sulla lebbra. Stomatol Ital 1939;1:755-63.
6. Porto M. Lesões orais na lepra: estudo clínico [thesis]. Araraquara: Universidade de São Paulo, Faculdade de Farmácia e Odontologia, 1965.
7. Lighterman I, Watanabe Y, Hidaka T. Leprosy of oral cavity and adnexa. Oral Surg Oral Med and Oral Pathol 1962;15:1178-94.
8. Brasil J, Opromolla DVA, Souza-Freitas JA, Fleury RN. Incidência de alterações patológicas da mucosa bucal em pacientes portadores de hanseníase virchowiana. Estomat & Cult 1974;8(1):137-52.
9. Girdhar BK, Desikan KV. A clinical study of the mouth in non-treated lepromatous patients. Lepr Rev 1979;50:25-35.
10. Sheepers A, Lemmer J, Lownie JF. Oral manifestations of leprosy. Lepr Rev 1993;64:37-43.
11. Santos GG, Marcucci G, Marchese LM. Aspectos estomatológicos das lesões específicas e não-específicas em pacientes portadores da moléstia de Hansen. Pesqui Odontol Bras 2000; 14(3):268-72.
12. Sharma VK, Kaur S, Radotra BD, Kaur I. Tongue involvement in lepromatous leprosy. Int J Dermatol 1993;32(1):27-9.
13. Soni NK. Leprosy of the tongue. Indian J Lepr 1992;64(3):325-30.
14. Hubscher S, Girdhar BK, Desikan KV. Discharge of Mycobacterium leprae from the mouth in lepromatous leprosy patients. Lepr Rev 1979;50:45-50.
15. Brasil J, Opromolla DVA, Souza-Freitas JAS, Rossi JES. Estudo histológico e baciloscópico de lesões lepróticas da mucosa bucal. Estomat & Cult 1973;7(2):113-9.
16. Kumar B, Yande R, Kaur I, Mann SBS, Kaur S. Involvement of palate and cheek in leprosy. Indian J Lepr 1988;60(2):280-4.
17. Neira MP, Daumerie D. Remaining challenges towards elimination of leprosy [editorial]. Lepr Rev 2000;71:247-52.
18. Pellegrino D, Opromolla DVA, Campos I. Lesões lepróticas da cavidade oral: sua importância sob o ponto de vista profilático. Estomat & Cult 1970;4(2):123-8.
19. Reichart P. Pathologic changes in the soft palate in lepromatous leprosy: an evaluation of ten patients. Oral Surg 1974;38(6):898-904.
1 Mestre, Pós-graduanda, UNIFESP/EPM.
2 Mestre, Professor Adjunto do Departamento de Patologia, UNIFESP/EPM.
3 Livre Docente, Professor Titular do Departamento de Otorrinolaringologia e Distúrbios da Comunicação Humana e Chefe do Departamento de Otorrinolaringologia e Cirurgia da Cabeça e Pescoço, UNIFESP/EPM.
4 Mestre, Pós-graduanda, UNIFESP/EPM.
5 Mestre e Doutora, Chefe do Setor de Estomatologia, UNIFESP/EPM.
6 Livre Docente, Professor Titular do Departamento de Dermatologia, UNIFESP/EPM.
Universidade Federal de São Paulo/Escola Paulista de Medicina (UNIFESP/EPM).
Endereço para correspondência: Marilda AMM de Abreu - Rua Brasil 1599 Centro Dracena SP 17900-000
Tel. (0xx18) 3821-4630 - Fax (18) 3821-2276 - E-mail: lfmabreu@uol.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 13 de outubro de 2005.
Artigo aceito em 19 de abril de 2006.