Ano: 2005 Vol. 71 Ed. 6 - Novembro - Dezembro - (10º)
Seção: Artigo Original
Páginas: 752 a 757
Tratamento radioterápico dos tumores glômicos do osso temporal
Radiation therapy for glomus tumors of the temporal bone
Autor(es): Celso Dall´Igna1, Marcelo B. Antunes2, Daniela Pernigotti Dall´Igna3
Palavras-chave: ouvido, radioterapia, surdez, paragangliomas, quemodectomas.
Keywords: radiotherapy, ear, hearing loss, paraganglioma, quemodectoma.
Resumo:
O tratamento dos tumores glômicos tem sido motivo de controvérsia desde sua primeira publicação, podendo ser cirúrgico, radioterápico ou apenas expectante. Objetivo: O objetivo do estudo foi avaliar a efetividade e as complicações do tratamento radioterápico para esses tumores. Forma de estudo: clínico com coorte transversal. Material e Método: Trata-se de uma coorte histórica de pacientes com tumor glômico jugular submetidos à radioterapia. Os critérios de controle da doença foram não haver progressão dos sintomas ou disfunção de nervos cranianos, sem aumento do tamanho da lesão ao exame físico ou controle radiológico. Avaliamos também a presença de seqüelas do tratamento. Resultados: Foram incluídos 12 pacientes, sendo oito mulheres. O tempo de follow-up variou de 3 a 35 anos, com uma media de 11,6 anos. Os principais sintomas foram: hipoacusia, zumbido pulsátil e tontura ou vertigem. Os achados de exame físico mais freqüentes foram massa pulsátil retrotimpanica, paralisia facial e anacusia, sendo os tumores estadiados segundo a classificação proposta por Fisch. A radioterapia foi realizada com acelerador linear com doses variando de 4500-5500 Rads por 4-6 semanas. As seqüelas mais comuns foram a dermatite, estenose do conduto auditivo externo, anacusia e paralisia facial. Discussão: Os sintomas e achados de exame físico e o método e dosagem da radioterapia não diferiram daqueles encontrados na literatura. Todos os pacientes tiveram melhora dos sintomas e apenas um não foi considerado como tendo controle da doença. As complicações do tratamento foram de pouca repercussão, com exceção da anacusia e da paralisia facial. Conclusão: A radioterapia é uma alternativa viável para o tratamento desses tumores pela boa resposta e baixo índice de complicações. Deve ser considerada especialmente em tumores mais avançados onde um procedimento cirúrgico pode trazer grande morbidade.
Abstract:
The treatment of glomic tumors has been controversial since its first description. It can be done with surgery, radiotherapy or just expectation. Aim: The objective of this paper was to evaluate the effectiveness and complications of radiotherapy. Study design: clinical with transversal cohort. Material and Method: It was made a retrospective review in the charts of the patients with glomus jugulare tumors treated with radiotherapy. Disease control was determined by (1) no progression of symptoms or cranial nerve dysfunction or (2) no progression of the lesion in radiological follow-up. It was also evaluated the follow-up period and the sequelae of the treatment. Results: Twelve patients were included, 8 of then women. The follow-up period was from 3 to 35 years, with a media of 11,6 years. The main symptoms were: hearing loss, pulsate tinnitus, dizziness and vertigo. The signs were pulsate retrotympanic mass, facial palsy and cofosis. The tumors were staged using Fisch's classification. The radiotherapy was performed with linear accelerator with dose ranging from 4500-5500 in 4-6 weeks. In the follow-up period were possible to identify sequelaes like dermatitis, meatal stenosis, cofosis and facial palsy. Discussion: The signs and symptoms were the same found in the medical literature. The type and dosages of the radiotherapy were also the same of others reports. All patients had improvement of the symptoms and only one was not considered as having disease controlled. Complications were, in general, minor complications, with exception of the cofosis and facial palsy. Conclusion: Radiotherapy is a viable alternative to treatment of these tumors because their good response and low level of complications. It should be considered specially in advanced tumors where a surgical procedure could bring a high level of morbidity.
![]()
Introdução
Os tumores glômicos, também chamados de paragangliomas ou quemodectomas, são as neoplasias neurotológicas mais comuns após o neuroma do acústico. Eles se originam dos corpos glômicos ou paragânglios, que são estruturas pertencentes ao sistema neuroendócrino extra-adrenal, usualmente associados aos gânglios simpáticos.
O tratamento desses tumores tem sido motivo de controvérsia desde sua primeira publicação na década de 1940 por Guild1 e Rosenwasser2, podendo ser dividido em curativo ou paliativo. O único tratamento curativo é o cirúrgico, e o paliativo pode ser radioterápico ou a conduta expectante. Geralmente estes tumores são abordados de forma individualizada conforme a idade do paciente, o tamanho, o tipo do tumor e o seu estadiamento.
O objetivo desse estudo foi avaliar a efetividade e as complicações do tratamento radioterápico para os tumores glômicos do osso temporal.
MATERIAL E MÉTODOS
Foram incluídos no estudo 12 pacientes com tumor glômico jugular do osso temporal submetidos à radioterapia entre 1969 e 2001 e que fazem acompanhamento regular no Serviço de Otorrinolaringologia do Hospital de Clínicas de Porto Alegre, sendo a última consulta realizada entre janeiro de 2004 e fevereiro de 2005. Os pacientes portadores de glomus timpânico e os que foram apenas submetidos somente à cirurgia foram excluídos do estudo.
Os pacientes encaminhados para radioterapia foram aqueles que recusaram o tratamento cirúrgico, os que tinham lesões consideradas irressecáveis ou que não tinham condições clinicas de submeter-se à anestesia geral. Os critérios de controle da doença pela radioterapia foram (1) não haver progressão dos sintomas ou disfunção de nervos cranianos e (2) não haver aumento da lesão ao exame físico ou controle radiológico.
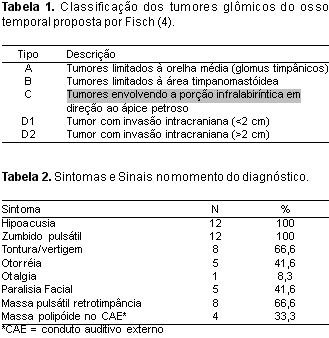
A análise dos registros nos prontuários dos pacientes incluiu informações relativas aos dados pessoais (idade e sexo), história clínica, exame físico e audiométricos no momento do diagnóstico, estadiamento inicial, tratamento proposto e realizado, e o acompanhamento desses pacientes. Os achados radiológicos foram recuperados através dos laudos elaborados pelo radiologista, sendo realizada o estadiamento do tumor conforme a classificação de Fisch3 (Tabela 1). O tratamento radioterápico, com relação ao tipo, dose e duração do tratamento, foi analisado com base nos laudos finais fornecidos pelo radioterapeuta após o término do tratamento. O seguimento desses pacientes foi realizado de forma uniforme: revisões mensais nos primeiros 6 meses, trimestrais até completar 2 anos, semestrais até completar 5 anos de tratamento e, após anualmente. A cada consulta os pacientes eram questionados a respeito dos sintomas (hipoacusia, zumbido pulsátil, tontura/vertigem, otorréia, otalgia, sintomas pós-radioterapia e outros) e era realizada uma descrição minuciosa doas achados otoscópicos. Todos os pacientes foram submetidos à tomografia computadorizada (TC) anualmente para avaliação de uma possível progressão do tumor.
Resultados
Dentre os 12 pacientes incluídos, 8 foram mulheres, sendo a média de idade no momento do diagnóstico de 50 anos (31-87 anos). O tempo de seguimento variou de 3 a 35 anos, com uma media de 11,6 anos.
Os principais sintomas e achados do exame físico no momento do diagnóstico constam na Tabela 2. Os achados audiométricos foram de anacusia em 2 terços dos pacientes, perda mista em 2 e condutiva em 1 paciente. Em um paciente (DMA) a audiometria no momento do diagnóstico não foi recuperada, sendo a mais antiga disponível realizada após a radioterapia demonstrando perda auditiva mista no ouvido afetado pela doença. A paciente nega alteração significativa da audição após o tratamento.
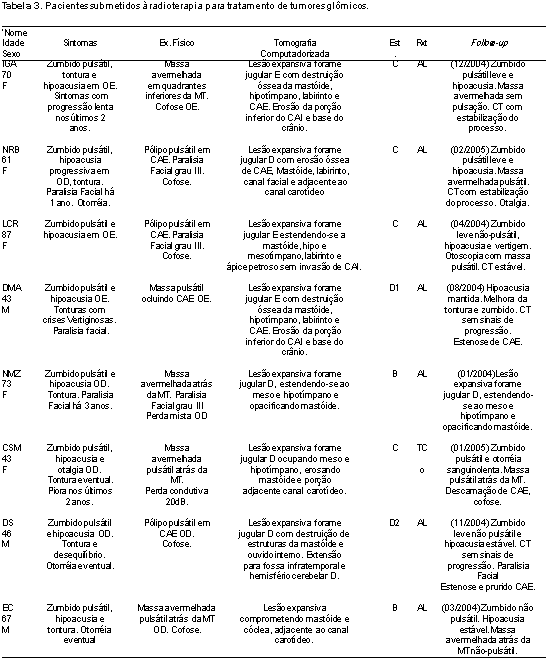
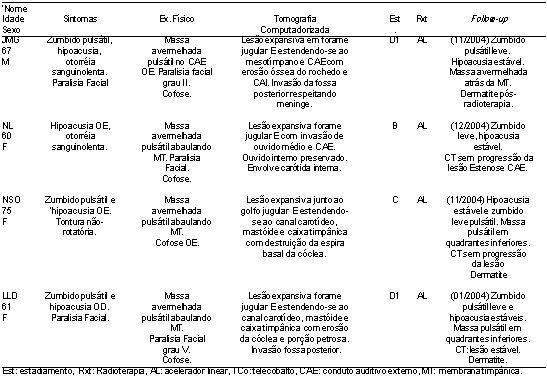
Os dados relativos a cada paciente estão sumarizados na Tabela 3.
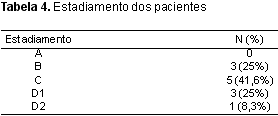
Os achados radiológicos foram extremamente variáveis devido ao crescimento multidirecional desses tumores. A análise desses exames nos permite avaliar a extensão do tumor e realizar um estadiamento preciso dessas lesões. O estadiamento dos tumores segundo a classificação proposta por Fisch pode ser evidenciado na Tabela 4.
O tipo de tratamento radioterápico foi a irradiação de megavoltagem com acelerador linear com doses variando de 4500 a 5500 Rads por 4 a 6 semanas. Apenas um paciente (CMS) foi submetido à terapia com telecobalto durante 8 semanas com uma dose de 5200 Rads.
As datas das últimas consultas de acompanhamento ocorreram entre janeiro de 2004 e fevereiro de 2005, quando foi encerrada coleta de dados. A maior parte dos pacientes referia sintomas apenas quando perguntados sobre as queixas específicas durante a aplicação do protocolo. Todos se queixaram de hipoacusia e zumbido. A perda auditiva permaneceu estável no pré e pós-radioterapia naqueles pacientes com perda mista (2 pacientes), mas em um caso houve cofose pós-radioterapia em uma paciente que apresentava perda condutiva. O zumbido, geralmente descrito como leve, não provocava incômodo em nenhum dos pacientes. Manteve-se pulsátil mesmo após a radioterapia em 6 pacientes. Ao exame físico foi identificada a presença de massa retrotimpância na maior parte dos pacientes e em 41,6% essa massa apresentava-se pulsátil.
Os controles radiológicos mostraram não haver progressão da doença em todos os pacientes com exceção de uma (CMS). Esta paciente foi submetida a uma CT em 12/2004 que mostrou aumento discreto da lesão com densidade de partes moles que ocupa a caixa timpânica e porção do conduto auditivo externo (CAE). Devido ao fato de a paciente não apresentar novas queixas e não desejar ser submetida à cirurgia de resgate, está sendo apenas acompanhada clinicamente.
No seguimento dos pacientes podemos evidenciar que todos apresentaram, em graus variados, uma ou mais seqüelas do tratamento radioterápico. A mais comum foi a presença de dermatite com intensa descamação e fragilidade da pele do CAE, ocorrida na metade dos pacientes. A estenose de CAE foi vista em 25% dos pacientes no período de seguimento. Outras complicações, como otalgia, vertigem, cofose e paralisia facial ocorreram apenas uma vez. Um paciente veio a apresentar um carcinoma basocelular na face e no pescoço aproximadamente 30 anos após a radioterapia no mesmo lado que foi irradiado.
Discussão
A cirurgia é advogada por muitos como o tratamento ideal4,8. Justifica-se que pelos avanços técnicos da cirurgia de base de crânio, a ressecabilidade dos tumores tem sido permitida com bons resultados funcionais,diminuição das seqüelas e boa qualidade de vida no pós-operatório. Os índices de recorrência variam de 5.5 a 54%4,17,18. A morbidade da cirurgia e grande e varia bastante, sendo principalmente a disfunção de nervos cranianos e a fistula liquórica. Em um estudo de Jackson et al.4, o índice de lesão de nervos cranianos de inicio após a cirurgia chegou a 59% dos pacientes, sendo relatado que a remoção completa do tumor sem sacrifício de nervos cranianos é referida como possível em apenas 31% dos casos. Cace et al.19 teve lesão de pelo menos algum nervo craniano em todos os pacientes. Hawthorne et al.20 reportou 47% de disfunção de nervo craniano pré-operatório e 95% de disfunção pós-operatório. A presença de fistula liquórica foi encontrada em 12 a 64% dos pacientes4,19,20. Gardner et al.8 reportou 50% de disfagia, 19% de paralisia facial pós-operatório e 19% de fistula liquórica. A mortalidade perioperatória varia de 2,7 a 3%4,21. A cirurgia apresenta cura da doença em 54 a 85% dos casos4,9,16. No entanto a efetividade a longo prazo ainda está para ser determinada.
Outros consideram como tratamento inicial a radioterapia5,9-11 justificando a morbidade do procedimento cirúrgico. O objetivo desta é o controle locorregional da doença a longo prazo, sem que haja progressão subjetiva ou objetiva. Normalmente o controle da doença é definido como no presente estudo: não haver progressão dos sintomas ou disfunção de nervos cranianos e sem haver aumento da lesão ao exame físico ou controle radiológico. Os tumores podem apresentar diminuição do tamanho, mas raramente desaparecem como visto em estudos histopatológicos exames radiológicos de follow-up. Um estudo de Spector et al.6 mostrou que as chief cells não são radiossensíveis, permanecendo viáveis após a radioterapia. No entanto, estas passavam a não apresentar atividade mitótica. O estroma mostrou-se bem mais reativo a radioterapia sendo substituído por tecido fibroso com abundância de fibroblastos, assim como a vascularização onde podem ser observadas alterações como fibrose perivascular, hiperplasia endotelial e degeneração subendotelial.
Na série apresentada observa-se uma relação de 2:1 em favor das mulheres o que difere um pouco da literatura que estabelece essa relação em 4 a 7:14,9. A faixa etária de acometimento dos tumores foi de 43 a 87 anos (média de 62,4 anos) um pouco mais avançada que a relatada na literatura, com maior incidência desses tumores entre a 5ª e 6ª décadas. Consideramos adequado o acompanhamento médio de mais de 11 anos para determinar a resposta definitiva ao tratamento, apesar de se saber que os tumores glômicos apresentam crescimento lento e haver relatos de recorrência de tumores mesmo apos vinte anos9.
Os sintomas e achados de exame físico e exames complementares não diferiram daqueles encontrados na literatura14,15, apresentando um longo intervalo entre o início dos sintomas e o diagnóstico14. Nenhum paciente obteve melhora sintomática da perda auditiva, zumbido ou da disfunção de nervo craniano após a radioterapia, como encontrado em outras séries13,22.
O tipo de radioterapia empregada foi o acelerador linear. A dose e duração do tratamento radioterápico também não diferiram daquelas usados rotineiramente na prática médica diária7,9,12,13. Alguns estudos empregaram irradiação com cobalto enquanto outros utilizaram acelerador linear. Ambos os tipos são considerados radioterapia de megavoltagem, não sendo esperada diferença nos resultados entre uma ou outra modalidade.
A maior parte dos estudos sobre o tratamento radioterápico em tumores glômicos não se refere às complicações de forma explicita, sendo apenas referido como "poucas complicações"9,14. Na série apresentada pode-se observar que todos os pacientes apresentaram algum grau de complicação. A dermatite actínica pós-radioterapia realmente pode ser considerada como uma intercorrência menor, podendo ser manejada através de produtos dermatológicos e limpezas freqüentes do CAE. Já a presença de estenose de partes moles do CAE não pode ser desprezada pelo fato de impossibilitar adequado exame pós-operatório além da dificuldade imposta à audição (embora a maior parte dos pacientes tivesse anacusia do ouvido afetado).
A cofose e a paralisia facial pós-radioterapia são consideradas complicações maiores do tratamento radioterápico. A paciente que apresentou perda auditiva pós-tratamento (CMS) foi a irradiada com telecobalto com 5200 Rads em 26 dias, dose esta não considerada alta quando comparada com a literatura. A mesma paciente foi a única a ser considerada como falha terapêutica por haver aumento da lesão no controle tomográfico. Em outras séries muitos pacientes foram tratados com cobalto em doses semelhantes com bons resultados e sem complicações significativas relatadas. Dessa forma não podemos responsabilizá-lo pela complicação ou falha no tratamento. A paciente que desenvolveu paralisia facial apresentava um tumor com extensa destruição óssea e invasão intracraniana, sendo que a paralisia pode ter sido conseqüência da própria invasão do nervo que pode evidenciar-se apenas com as alterações tumorais após a radioterapia. Relativamente ao paciente que apresentou o carcinoma basocelular, não podemos determinar com certeza se o mesmo foi conseqüência das aplicações radioterápicas ou se se desenvolveria de qualquer forma já que o paciente é um trabalhador rural e tem história de longa exposição solar.
O controle da doença em nossa série foi considerado satisfatório, com sucesso em 91,6%. Outros autores também demonstraram controle em longo prazo do glomus jugular com radioterapia. Eles reportam sucesso em 84 a 98% com as doses recomendadas. Hatfield et al.23 teve 100% de controle em 16 pacientes com doses de 4000 ou mais cGy, além de afirmar que naqueles casos ressecados com objetivo de cura, a metade teve recidiva. Kim12 demonstrou que a radioterapia isoladamente apresentou controle da doença em 88% dos casos enquanto que a radioterapia após ressecção subtotal apresentou controle em 85%. Larner9 apresentou um estudo com 49 pacientes, sendo 20 submetidos a cirurgia, 14 a cirurgia e radioterapia pós-operatório e 15 a radioterapia apenas. Houveram apenas 6 falhas terapêuticas, destas, apenas uma com radioterapia isolada, e as outras com cirurgia, associada ou não à radioterapia pós-operatório. O controle da doença com radioterapia foi de 93%.
A radioterapia ainda não recebeu o merecido reconhecimento pelo fato de as novas técnicas com uso de megavoltagem ainda não estarem amplamente difundidas na prática clínica. Anteriormente a ortovoltagem estava muito associada a complicações freqüentes e falta de resposta previsível no controle da doença. Outro aspecto importante é o fato das chief cells serem radiorresistentes, que traz algum grau de preocupação, mas ao mesmo tempo devemos lembrar que a porção vascular do tumor apresenta fibrose após a irradiação. A literatura ainda não tem uma definição uniforme sobre o que é o sucesso terapêutico no tratamento do glomus jugular, o que prejudica as comparações entre as diferentes modalidades de tratamento.
Conclusão
Consideramos o tratamento radioterápico para tumores glômicos jugulares, por apresentar uma boa resposta no controle da doença com baixa morbidade, uma opção terapêutica que deve ser considerada quando o paciente não tem condições ou não deseja a cirurgia, assim como naqueles tumores mais avançados em que a ressecção cirúrgica provavelmente será incompleta ou acarretará seqüelas irreversíveis ao paciente.
Expor aos pacientes as vantagens e desvantagens e as possíveis complicações dos diversos métodos de tratamento de uma patologia é o método que consideramos correto para que possamos praticar uma medicina de melhor qualidade.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Guild SR. A hitherto unrecognized structure, the glomus jugularis in men. Anat Rec (Suppl 2) 1941; 79:28.
2. Roserwasser H. Carotid body tumor of the middle ear and mastoid. Arch Otol 1945, 41:64-7.
3. Fisch U. Infratemporal fossa approach for glomus tumors of the temporal bone. Ann Otol Rhinol Laryngol 1982; 92:474-9.
4. Jackson CG. Glomus tympanicum and glomus jugulare tumors. Otolaryngol Clin North Am 2001; 34(5):941-70.
5. Cole JM, Beiler D. Long-term results of tratment of glomus jugulare and glomus vagale tumors with radiotherapy. Laryngoscope 1994; 104:1461-5.
6. Spector GJ, Maisel RH, Ogura JH. Glomus jugulars tumors: a clincopathologic analysis of the effects of radiotherapy. Ann Otol 1974; 83:26-32.
7. Simko TG, Griffin TW, Gerdes AJ, et al. The role of radiation therapy in the treatment of glomus jugulare tumors. Cancer 1978; 42:104-6.
8. Gardner G, Cocke EW, Robertson JH, et al. Skull base surgery for glomus jugulare tumors. Am J Otol 2001; 6(Suppl):126-34.
9. Larner JM, Hahn SS, Spaulding CA, et al. Glomus jugulare tumors: long-term control by radiation therapy. Cancer 1992; 69:1813-7.
10. McCabe B, Fletcher M. Selection of therapy of glomus jugulare tumors. Arch Otolaryngol 1969; 89:182-5.
11. Moore GR, Robbins JP, Seale DL, et al. Chemodectomas of the middle ear: a comparison of therapeutic modalities. Arch Otolaryngol 1973; 98:330-5.
12. Kim JA, Elkon D, Lim ML, et al. Optimum dose of radiotherapy for chemodectomas of the middle ear. Int J Radiat Oncol Biol Phys 1980; 6:815-9.
13. Cummings BJ, Beale FA, Garret PG, et al. The treatment of glomus tumors in the temporal bone by megavoltage radiation. Cancer 1984; 53:2635-40.
14. Boyle JO, Shimm DS, Coulthard SW. Radiation therapy for paragangliomas of the temporal bone. Laryngoscope 1990; 100:896-901.
15. Jackson CG. Section III - Diagnosis for treatment planing and treatment options. Laryngoscope 1993; 103(Suppl):17-22.
16. Bramer RE, Graham MD, Kemink JL. Glomus tumors of the temporal bone: contemporary evaluation and therapy. Otolaryngol Clin North Am 1984; 17:499-512.
17. Spector GJ, Compagno J, Perez CA. Glomus jugulare tumors. Effects of radiotherapy. Cancer 1975; 35:1316-21.
18. Wang ML, Hussey DH, Doorbons JF, et al. Chemodectoma of the temporal bone: a comparison of surgical and radiotherapeutic results. Int J Radiat Oncol Biol Phys 1986; 14:643-8.
19. Cace JA, Lawson W, Eden AR. Complications in the management of large glomus jugulare tumors. Laryngoscope 1987; 97:152-7.
20. Hawthorne MR, Makek MS, Harris JP, et al. The histopathological and clinical features of irradiated and non-irradiated temporal paragangliomas. Laryngoscope 1988; 98:325-31.
21. Glasscock ME, Jackson CG, Dickins JRE, et al. Panel discussion - glomus jugulare tumors of the temporal bone: the surgical management of glomus tumors. Laryngoscope 1979; 89:1640-54.
22. Dawes PJDK, Filippou M, Welch AR, et al. The management of glomus jugulare tumors. Clin Otolaryngol 1987; 12:15-24.
23. Hatfield PM, James AF, Schulz MD. Chemodectomas of the glomus jugulare. Cancer 1972; 30:1164-8.
1 Professor Adjunto de Otorrinolaringologia da UFRGS. Doutor em Medicina pela UFRGS, Chefe do Serviço de ORL do Hospital de Clínicas de Porto Alegre.
2 Médico Otorrinolaringologista, Fellow da Fundação Fisch.
3 Médica Residente de Otorrinolaringologia da Universidade Federal do Paraná.
Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital de Clínicas de Porto Alegre - Faculdade de
Medicina da Universidade Federal do Rio Grande do Sul.
Endereço para correspondência: Hospital de Clinicas de Porto Alegre - Departamento de Otorrinolaringologia e Cirurgia de
Cabeça e Pescoço - Zona 19 Rua Ramiro Barcelos 2350 Largo Eduardo Z. Faraco Porto Alegre RS Brasil 90035-903.
Artigo recebido em 23 de junho de 2005. Artigo aceito em 12 de setembro de 2005.