Ano: 1997 Vol. 63 Ed. 1 - Janeiro - Fevereiro - (6º)
Seção: Relato de Casos
Páginas: 48 a 54
ATUALIZAÇÃO EM SINUSITES FÚNGICA: RELATO DE 15 CASOS.
Funga Sinusite Update: Endoscopic Surgery Findings in 15 Cases.
Autor(es):
Elizabeth A. Pereira*
Daiana P. Stolz**
Bruno C. Palombini***
Luiz C. Severo****
Palavras-chave: Sinusite crônica, sinusite fúngica, cirurgia endoscópica
Keywords: Chronic Sinusitis, fungal sinusitis, endoscopic surgery
Resumo:
A sinusite fúngica é entidade que, por sua incidência crescente, tem merecido cada vez maior destaque entre as afecções do trato respiratório superior. Distinguem-se quatro apresentações clínicas desta entidade: aspergiloma ou "bola fúngica", sinusite fúngica-alérgica, extra-mucosa ou lentamente invasiva e rapidamente invasiva ou fulminante. O presente estudo objetivou analisar, de forma prospectiva, os achados clínico-patológicos, radiológicos, microbiológicos e endoscópicos em 15 pacientes com diagnóstico de sinusite fúngica, submetidos a cirurgia funcional endoscópica, com seguimento ("follow-up") mínimo de 6 meses. Co-morbidez esteve presente em seis casos. Identificou-se aspergiloma em nove pacientes, sinusite alérgica em quatro e sinusite extra-mucosa em dois casos. Não houve nenhum caso de sinusite fulminante. Cura clínica e endoscópica foi aferida em 12 casos, sendo os insucessos por recorrência, óbito de causa não relacionada e recidiva parcial de polipose. Não há sinais ou sintomas clínicos definitivos de sinusite fúngica: o diagnóstico depende da utilização de meios de cultura adequados, biópsia de mucosa, valorização dos achados radiológicos e, principalmente, de elevado nível de suspeição na prática clínica diária.
Abstract:
Fungal sinusitis is a clinical entity that has been receiving increasing attention due to its growing incidence. There are four presentations: aspergiloma or fungal ball, allergic fungal sinusitis, slowly invasive and fulminant sinusitis. The aim of this study is to analyze the clinical, pathological, radiological, microbiological and endoscopic findings of 15 patients with fungal sinusitis. All of them underwent functional endoscopic surgery. The follow was at least six months. Comorbidity was found in six cases. There were identified nine cases of aspergiloma, four cases of allergic sinusitis, two cases of slowly invasive and no case of fulminant sinusitis. Clinic and endoscopic resolution were noted in 12 cases. Treatment failure was due to recurrence, death of no-related ca and nasal poliposis relapse. There is no definitive clinical sign of symptom of fungal sinusitis: diagnosis relies on adequate culture media, mucous biopsy, radiologic findings and specially reasonable clinic suspicion index.
![]()
INTRODUÇÃO
A sinusite é afecção relativamente comum, afetando de forma intermitente aproximadamente 20% da população. A doença fúngica dos seios paranasais, entretanto, é considerada rara. Tem sido observado aumento dramático no número e diversidade dos casos relatados nas últimas duas décadas, parcialmente justificado pela popularização das terapias de longa duração com antibióticos de amplo espectro e corticóides, assim como o aumento do número de indivíduos imunodeprimidos.
A sinusite fúngica é doença complexa, podendo ser classificada em 4 tipos básicos, com características distintas de apresentação clínica, histopatológica e terapêutica (Tabela 1).
Já em 1985, Stammberger afirmava que a sinusite fúngica crônica é mais freqüente do que pensamos. Ausência de adequada valorização de seus sinais e sintomas no diagnóstico diferencial resultará em reconhecimento tardio e em doença mais avançada9. A sinusite fúngica fulminante, com o particular risco de extensão cerebral, acompanha-se de alta mortalidade, mesmo com a utilização da combinação de cirurgia e anfotericina B. Os achados clínicospatológicos, endoscópicos e micológicos de 15 pacientes com diagnóstico de sinusite fúngica são aqui relatados.
CASUÍSTICA E MÉTODO
O estudo constituiu-se de série prospectiva de 518 casos de pacientes com sinais e sintomas clínicos, endoscópicos, radiológicos e tomográficos compatíveis com sinusopatia crônica que foram submetidos a procedimento cirúrgico endoscópico sinusal funcional, no período entre maio de 1989 e junho de 1995. Atentou-se para o diagnóstico de sinusite fúngica, que foi firmado em 15 (2,8%) pacientes, baseado na compatibilidade dos seguintes métodos de avaliação:
- anmnese (geral, considerando a presença de história pessoal e familiar de atopia e infecções respiratórias; especifica otorrinolaringológica, investigando obstrução nasal, rinorréia, alterações olfativas, irritação na garganta, cefaléia, epistaxe e astenia);
- endoscopia nasal (endoscópio rígido de fibra óptica Storz de 4 0° e 30°, sob anestesia local com neotutocaína a 2% e vasoconstrição utilizando oximetazolina), realizada pelo mesmo otorrinolaringologista. Atentou-se para a identificação dos seguintes a dos: secreção purulenta/muco-purulenta, concha bulhosa, ipose nasal, degeneração polipóide, bula etmoidal proeminente cornetos paroxísticos;
- estudo tomográfico computadorizado de seios paranasais (CTSPN), realizado sem uso de contraste intravenoseo, planos axial e coronal em decúbito dorsal;
- dosagem sérica de IgE total e específica para Aspergillus fumigatus (fluorometria simples);
- avaliação da secreção e da aparência da mucosa do(s) seio(s) afetado(s), visualizados durante o procedimento endoscópio, classificados de acordo com seu aspecto macroscópico;
- exame microbiológico da secreção dos seios paranasais (bacterioscópico, bacteriológico e micológico, com a utilização do meio de Sabouraud glicose a 2%);
- exame histopatológico da mucosa, classificando de acordo com as características histológicas encontradas: a) inflamação crônica inespecífica - presença de edema e espessamento da lâmina própria da mucosa sinusal, fibrose perivascular e infiltrado linfoplasmocitário; b) inflamação crônica supurativa - além das características anteriores, presença de infiltrado predomi-nantemente neutrofilico; c) inflamação crônica alérgica - além das características de cronicidade, infiltrado predominantemente eosinofílico; d) inflamação crônica com invasão fúngica - identificação de hifas filamentosas e ramificadas. Utilizaram-se as colorações de PAS e GROCOT (Grocot methenamine silver).
De acordo com os resultados dos exames supracitados, os pacientes portadores de sinusite fúngica foram enquadrados dentro da seguinte classificação8:
- aspergiloma ou bola fúngica;
- sinusite alérgica;
- extra-mucosa ou lentamente invasiva; e
- rapidamente invasiva ou fulminante.
RESULTADOS
A amostra constitui-se de 6 pacientes do sexo masculino e 9 do sexo feminino, caucasianos, com idade que variou entre 13 e 60 anos (média de 43,2 anos). Todos os pacientes foram encaminhados para cirurgia endoscópica por sinusite crônica não-responsiva ao tratamento medicamentoso convencional. Os sinais e sintomas clínicos mais freqüentemente encontrados foram: obstrução nasal (15), secreção nasal e pós-nasal (11), gotejamento pós-nasal (5), tosse (11), dor facial (4) e febre (5). Co-morbidez foi verificada em seis (40%) pacientes: imunossupressão: em dois casos (transplante pulmonar e leucemia), aspergilose bronco-pulmonar alérgica, uso de cocaína inalatória, pneumonias de repetição, pneumonia e infecção urinária, em um caso cada. A utilização de antibióticos de largo espectro e corticoterapia prévia foram referidos, respectivamente, por seis (40%) e dois (13%) pacientes; outros faziam uso de vasoconstritores nasais cronicamente (6%). Em um paciente, os sinais tomográficos consitiram de achados casuais de TC de crânio solicitada por outro motivo. Seis pacientes haviam sido submetidos a cirurgias paranasais prévias pelo método convencional (uma sinusostomia maxilar bilateral e três unilaterais, além de duas onde a natureza do procedimento era ignorada pelos pacientes), sem resultado clínico satisfatório sustentado.
A endoscopia nasal demonstrou a presença de secreção nasal mucóide em três casos (20%) e purulenta em 12 (80%) casos. A concha bolhosa foi observada em quatro pacientes (27%). Constatou-se polipose nasal em dois pacientes e degeneração polipóide em um. Cinco pacientes (34%) apresentaram bula etmoidal proeminente, dois com cornetos paroxísticos e três com antrostomia abaixo do corneto inferior.
A CTSPN revelou opacificação maxilar unilateral em seis (40%) e bilateral em dois (13%) casos; opacificação maxilar unilateral com imagem metálica em cinco (34%) casos - um dos quais com espessamento maxilar contralateral associado, opacificação maxilar bilateral com imagem metálica em um caso; opacificação etmoidal unilateral em cinco e bilateral em três, pacientes; opacificação frontal e opacificação esfenoidal um caso cada. A destruição da parede óssea existia em quatro casos e imagem de casca de cebola em três pacientes.
A IgE sérica total mostrou-se dentro da normalidade em sete pacientes e alterada em outros sete. Em um caso a dosagem sorológica não foi realizada. Nos pacientes com títulos positivos, a média sorológica foi de 1/904 UI, variando de 1/89 a superior 1/2000. A IgE específica para Aspergillus sp. foi positiva em três casos (21%) e negativa nos outros 11 (79%).
Todos os pacientes foram submetidos à cirurgia funcional endoscópica naso-sinusal, sendo que os procedimentos realizada foram: etmoidectomia unilateral em sete e bilateral em quatro pacientes; sinusoscopia unilateral em nove casos e bilateral e seis; esfenoetmoidectomia em um caso e Caldwell-Luc modificado em três pacientes.
O aspecto macroscópico da secreção lembra muco espesso tipo queijo em três pacientes. Havia congressões fúngicas pretas em dez (67%) e secreção purulenta associada em 9 pacientes (60%). A degeneração polipóide da mucosa e hiperemia da mucosa foram reconhecidas, respectivamente, em quatro e oito pacientes.
O exame microbiológico das secreções, na visualização direta, demonstrou: hifas septadas, ramificadas sugestivas de hialo-hifomicose em 13 (87%), Cândida sp. e Alternaria sp. um caso de cada (7010). As culturas foram negativas em pacientes e positivas nos demais. Identificou-se: Aspergillus sp. em cinco, Aspergillus fumigatus albicans em um caso. Houve concomitância com infecção bacteriana em dez pacientes: cinco apresentavam Pseudomonas; do Staphilococcus áureus; além de Pseudomonas, Haemophil e Pneumococo; Actinomyces e Bacterióides; Bacterióides e Haemophilus e Bacterióides, um caso de cada.
O exame histopatológico demonstrou inflamação crônica inespecífica em dois casos, inflamação crônica supurativa em nove, inflamação crônica alérgica em três (em um caso havia concomitância dos achados supurativos e alérgicos), inflamação com invasão fúngica em dois.- Aspergiloma ou Bola Fúngica
E. W., 50 anos, feminina, branca.
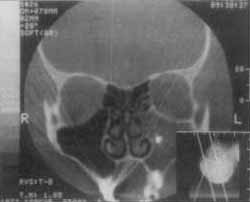
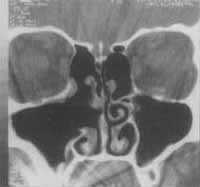
Figura 1. Tomografia Computadorizada - incidência coronal: seio maxilar esquerdo com imagem de densidade metálica.
Figura 2. Tomografia Computadorizada - 5 anos de pós-operatório.
- Sinusite Fúngica Lentamente Invasiva
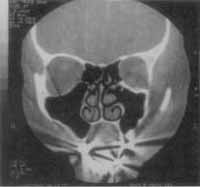
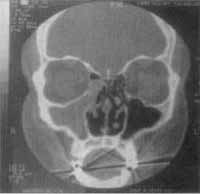
Figura 1. Tomografia Computadorizada - incidência coronal: opacificação do seio maxilar direito com destruição de parede óssea.
Figura 2. Tomografia Computadorizada - incidência axial: imagens tipo casca de cebola.
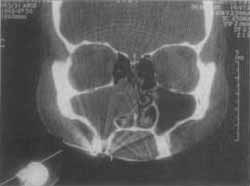
Figura 3. Tomografia Computadorizada - incidência coronal: 6 meses de pós-operatório.
- Sinusite Fúngica Alérgica 1. 1., 45 anos, masculino, branco.
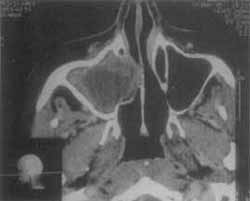
Figura 1. Tomografia Computadorizada - incidência coronal: opacificação dos seios maxilar e etmoidal direitos. Múltiplas cirurgias prévias.
Quanto à classificação da sinusite fúngica, observou-se aspergiloma ou bola fúngica em nove, sinusite fúngica alérgica em quatro e sinusite extra-mucosa, ou lentamente invasiva, em dois. Não houve nenhum caso de sinusite fúngica fulminante. O tratamento incluiu o debridamento cirúrgico e itraconazol via oral de um a seis meses em quatro pacientes. Utilizaram-se corticoterapia via oral em três, nasal em seis e controle ambiental em dez pacientes. Os pacientes foram seguidos durante o període mínimo de seis meses, sendo que em oito casos estes foram acompanhados por período superior a um ano. Cura clínica e endoscópica foi obtida em 12 casos, sendo os insucessos devidos a recorrência, a óbito de causa não relacionada e a recidiva parcial da polipose, um caso cada.
DISCUSSÃO
Considerando o grande número de espécies de fungos que podem ser patogênicos para o homem, somente pequeno número tem sido relatado como agente causal de infecções nos seios paranasais. Os mais comuns são: Aspergillus sp., Candida sp., Mucor sp., Alternaria sp., Cladosporium sp., Penicillium sp. e Fusarium sp3
A maior parte das infecções é causada pelo Aspergillus sp. A via de transmissão mais freqüente é a aérea, sendo a via respiratória a principal porta de entrada. As espécies Aspergillus fumigatus, A. flavus e A. niger são prevalentes na atmosfera, exibindo existência comensal ou saprofítica no solo ou no material em putrefação. Estes são fungos verdadeiros (eumicetos), têm hifas septadas e ramificação dícotômica em 45° característica. Na ausência de qualquer propriedade queratolítica intrínseca, o fungo só pode penetrar na pele ou em membranas mucosas se estas estão lesadas ou debilitadas, permitindo a germinação ou o crescimento insidioso em meses ou anos.
Tal característica corrobora a emergência desta entidade como problema de saúde vital nos tempos modernos, devido à crescente incidência de casos de deficiência imunitária como a síndrome da imuno-deficiência adquirida (AIDS), imunossupressão secundária ao tratamento de leucemias e aquela induzida em pacientes transplantados, diabete melitus descontrolado e pacientes submetidos. a antibioticoterapia de amplo espectro. Na série estudada, evidenciou-se que 40% dos pacientes acometidos apresentavam evidência de co-morbidade.
Salienta-se que as evidências clínicas e os achados da endoscopia nasal nos pacientes com sinusite fúngica são inespecíficos, sendo habitualmente impraticável a discriminação entre esta e a sinusite crônica bacteriana, em sua apresentação usual. O diagnóstico da sinusite fúngica depende da valorização dos achados radiológicos, biópsia de mucosa e da utilização de meios de cultura adequados.
No espectro microbiológico, sabe-se que o fungo pode ser cultivado no meio de Sabouraud e o Gram de rotina, utilizando hematoxilina e eosina, pode demonstrar hifas. A coloração de Grocot com metanamina de prata usualmente permite a visualização, mesma de rara hifas. O diagnóstico pode ser firmado através da associação de imagem radiológica densa metálica no seio comprometido e dos achados do exame direto: grumos de hifas septadas, ramificadas e hialinas características das hialo-hifomicoses. Entre as hialo-hifomicoses, o Aspergllus é o patógeno mais freqüente. O diagnóstico de certeza é fornecido pela imunoflorescência direta, realizada, por exemplo, em centros de referência como o CDC, em Atlanta, U. S. A.6
Os exames radiológicos, embora dificilmente conclusivos, podem revelar sinais sugestivos desta entidade. O micetoma tem sua visualização na CTSPN identificada pela aparência de opacificação isodensa cercada por tecidos moles. Tal perda de homogeneidade pode aparecer sob aspecto de "casca de cebola", com áreas de radio-opacidade semelhante à densidade do osso. Stammberger et al., na avaliação de estudos tomográficos realizados em 48 pacientes com diagnóstico de sinusite fúngica, identificaram presença de imagem de densidade metálica em cerca de 46% dos casos. Atribui-se a ocorrência destas opacidades metálicas no interior do seio paranasal opacificado à presença de sulfato ou fosfato de cálcio e sais de metais pesados, como o câdmio, depositados nas áreas necróticas do micetoma9. Este achado é considerado por alguns como patognomônico de sinusite por Aspergillus sp.10 A destruição de paredes ósseas também parece representar achado radiológico sugestivo de sinusite fúngica. Neves-Pinto et al. sugerem a possibilidade de que esta não se deva diretamente à invasão do osso por fungos, mas seja conseqüência de processo inflamatório crônico, desencadeador de remodelamento e absorção ósseas5.
O diagnóstico definitivo de sinusite fúngica é estabelecido pela cultura da secreção do seio acometido, utilizando Sabouraud glicose agar, embora a cultura possa ser negativa quando ocorre contaminação bacteriana. Pode requerer, então, biópsia tecidual, com a utilização de colorações específicas, como o GROCOT, Gridley, PAS ou mesmo hidróxido de potássio. No presente estudo os, exames culturais foram negativos em sete pacientes e o diagnóstico de certeza foi estabelecido através da associação dos achados do exame direto: hifas hialinas, ramificadas e septadas a imagem radiológica de densidade metálica no interior do se opacificado.
O aspegíloma ou "bola fúngica" maxilar é similar à sinusite fúngica não invasiva. É encontrado em pacientes sadios, e geralmente compromete somente um seio, sendo o maxilar o mais afetado. Pode estar associado à presença de corpo estranho ou traumatismo nasal. O micetoma é a forma de infecção fúngica menos mórbida e mais facilmente tratável. O paciente habitualmente é vítima sinusite crônica e não é infreqüente que tenha história de cirurgia otorrinolaringológica prévia. O início da infecção pelos Aspergillus sp., organismo saprofítico, é facilitado pela manutenção do paciente sob antibioticoterapia crônica. Os esporos do fungo flutuam nas partículas de poeira, que são inaladas passando pelo nariz, aderindo às mucosas nasal e paranasal. Devido à usual combinação entre obstrução dos óstios sinusais, deficiente depuração ciliar ausência de competição com os organismos bacterianos saprofíticos habituais pela antibioticoterapia, o fungo prolifera. Aspergill fumigatus é o organismo mais comumente envolvido neste processo pois não tem capacidade de invasão tecidual. Tende, então, a situar-se na superfície mucosa e originar distúrbios por efeit locais. As hifas estimulam reações inflamatórias primárias pe hospedeiro como primeiro mecanismo de defesa não específico Forma-se exudato purulento, e os fungos literalmente não expostos continuam a proliferar, produzindo emaranhado de micélios, com muco e exsudato encistados. Isto produz o chamado micetoma, patognomônico desta forma de doença. A bola fúngica se situa no seio paranasal, aumentando lentamente, e, com o passar do tempo pode haver expansão e erosão do osso das paredes sinusais. A obstrução do óstio do seio afetado pode produzir infecção bacteriana secundária. Ao exame histopatológico, encontra-se inflamação crônica inespecífica com bola fúngica intracavitária. O tratamento consiste na remoção cirúrgica completa do aspergiloma, removendo a mucosa doente e assegurando a drenagem adequada do seio. Na série estudada, foram identificados nove pacientes portadores d bola fúngica, tratados somente com remoção cirúrgica de aspergiloma, através da cirurgia funcional endoscópica. Em três destes pacientes, que apresentavam massa fúngico excepcionalmente extensa, foi necessária a abertura dos sei acometidos via fossa canina, sendo empregado o acesso de Caldwel-Luc modificado. Nenhum destes pacientes havia realizado cirurgia prévia. Enfatizou-se a necessidade de medidas ambientais de controle.
A sinusite fúngica alérgica foi descrita em 1983 por Katzenstein et al. e se caracteriza pela associação da doença polipóide inflamatória dos seios paranasais e secreção mucóide de origem alérgica. Ao exame macroscópico, este muco é viscoso e marrom, geralmente preenchendo mais de um dos seios paranasais. O exame microscópico mostra que o muco contém numerosos eosinófilos, epitélio respiratório, raras hifas e cristais de Charco Leyden, material similar ao observado na Aspergilose broncopulmonar alérgica ("mucina alérgica"), segundo Katzenstein. A sinusite fúngica alérgica ocorre mais freqüentemente na terceira ou quarta década de vida. Os pacientes apresentam história de rinite alérgica, polipose nasal e/ou asma de longa duração. Pode ser encontrados níveis elevados de IgE e IgG específicas para fungos. A avaliação radiológica dos pacientes com sinusite fúngica alérgica mostra o envolvimento de múltiplos seios. Os fungos mais comumente encontrados são o Aspergillus, Curvularia, Alternaria e Bipolaris.
O principal patógeno é o Aspergillus fumigatus, embora o Aspergillus flavus seja ocasionalmente isolado, particularmente em casos do Sudão. A patogenicidade da sinusite fúngica alérgica resulta da combinação de hiperssensibilidade ao fungo do tipo 1 e 3, resultando em microvasculite focal, trombose, isquemia e necrose subseqüente. Estas evidências, aliadas à presença de precipitinas e eosinofilia sérica têm permitido o surgimento de estreito paralelismo entre esta e a aspergilose broncopulmonar alérgica. O tratamento consiste no debridamento cirúrgico dos seios afetados, remoção de toda a mucosa polipóide e a correção da obstrução septal ou outros impedimentos presentes à drenagem fisiológica das secreções, associadas a medidas terapêuticas para evitar a recorrência. A utilização de corticóides é controversa, mas muitos autores acreditam que o controle efetivo da doença não possa ser obtido sem seu emprego. Embora os corticóides tópicos, na forma de spray nasal, possam ser tentados, são geralmente inefetivos. Safirstein et al. demonstraram, por outro lado, que 80% dos pacientes mostravam melhora clínica com o uso de prednisoma sistêmica. Esta reduz a resposta inflamatória e a produção de muco. O regime recomendado é de 0,5 mg/kg/dia nas primeiras duas semanas, seguido por doses em dias alternados, durante três a seis meses, com posterior diminuição gradativa. Se houver recrudescência de sintomas, os corticosteróides são reintroduzidos. Pode-se diferenciar a evolução dos pacientes em três grupos diversos (18-livro): a) grupo com resposta imediata ao procedimento cirúrgico único; b) grupo resistente ao tratamento, requerendo procedimentos cirúrgicos múltiplos; e c) grupo que apresenta recrudescência tardia da doença, usualmente anos após o tratamento inicial. Na ausência de invasão tecidual, os agentes anti-fúngicos não estão indicados e o prognóstico geral é favorável, tanto quanto o índice de suspeição permaneça elevado. A presença de sinusite fúngica alérgica foi identificada em quatro pacientes do grupo estudado, sendo um caso devido a Alternaria sp. e três decorrentes de Aspergillus sp. Nestes, utilizou-se corticoterapia via oral, pelo preconizando-se período não inferior a três meses. Um caso foi tratado com itraconazol VO, devido à extensão das lesões. O paciente sem corticoterapia apresentou recidiva da sinusite fúngica e polipose nasal. Realizaram-se, então, novo procedimento cirúrgico e a utilização de corticoterapia e intraconazol VO, com posterior desaparecimento dos sintomas (Tabela 2).
A sinusite fúngica extramucosa ou lentamente invasiva, apesar de não usual, tem curso benigno. É caracterizada por colonização com invasão da mucosa das cavidades sinusais. A sinusite fúngica invasiva pode ocorrer em indivíduos sadios ou com sinusite crônica e, muitas vezes, sua única forma de apresentação clínica é a rinorréia purulenta crônica. Se na tratada, entretanto, tem propensão à destruição de estruturas gerando massa que levará à edema palpebral, nasal e orbital sendo a proptose achado proeminente. É insidiosa e caracterizada por reação granulomatosa (tipo 4), com infiltrado celular típico de inflamação crônica ativa ao exame histopatológico. As hifa fúngicas são raras, mas a coloração pela prata permite sua identificação que é essencial, pois as neoplasias malignas constituem seu principal diagnóstico diferencial. O tratamento da sinusite fúngica extramucosa é constituído pela remoção cirúrgica dos fungos, com restauração da drenagem mucociliar e da ventilação do seio. Agentes anti-fúngicos estão indicados nestes caso especialmente o itraconazol, considerado não nefro ou hematotóxico. Alguns autores recomendam ouso de corticoterapia tópica de longa duração. Entre os 15 pacientes com sinusite fúngica avaliados, dois apresentavam características histológica de inflamação crônica com invasão por fungos. Estes fora tratados com itraconazol VO por período nunca inferior a 90 dias.
A sinusite fúngica invasiva ou fulminante, descrita p McGill et al. (1980), é usualmente encontrada em paciente diabéticos imunodeprimidos (por ex., neutropênicos com doença malignas nos sistemas linforreticular ou hematopoiéticos, aidéticos etc) ou em crianças com desidratação maciça, sendo mais freqüente do que a mucormicose. A apresentação clínica inicial pode ser similar à sinusite bacteriana ou à neoplasia nasal. Apresenta-se com ulcerações necróticas da mucosa nasal e destruição de cornetos inferiores, rapidamente progredindo para os seios paranasais, com ângio-invasão por fungos e pode estender-se par a órbita e o cérebro. A extensão intracraniana e o envolvimento ocular são normalmente os sinais mais comuns da sinusite fúngica fulminante. É situação de risco de vida que necessita debridamento cirúrgico radical, muitas vezes repetida, e tratamento pós-operatório agressivo com agentes anti-fúngicos, suporte renal e hemodinâmico. Após o debridamento cirúrgico, a utilização de itraconazol está indicada, exceto quando houver alastramento dos fungos para estruturas contíguas; nestes, casos a exenteração cirúrgica de acompanhar-se de terapia intravenosa com amfotericina B (com ou sem flucitosina) e tratamento subseqüente com intraconazol longo prazo. Mesmo com todos esses cuidados a mortalidade é elevada e deve-se, em parte, aos fatores iniciais que levaram à imunodepressão.
O tratamento das infecções fúngicas invasivas foi, no passado, grandemente dependente do uso de amfotericina B freqüentemente em combinação com flucitosina. A amfotericina B é antibiótico de amplo espectro, ativo contra a maioria dos fungos. Entretanto, apresenta várias desvantagens: pobre absorção gastro-intestinal, requerendo administração intravenosa; relativa baixa penetração nos fluidos corporais, como o líquor; importante toxicidade, usualmente dose-dependente. A última inclui a nefrotoxicidade dose-dependente, que torna seu uso a longo prazo inviável. Reações anafiláticas, febre e náusea estão também associadas à infusão do fármaco. A flucitosina, que pode ser administrada pelas vias oral ou intravenòsa, é sinérgica com a amfotericina, apresentando, contudo, baixa eficácia contra Aspergillus devido à grande resistência. Os novos derivados "azóis" tem siginificativas vantagens: biodisponibilidade oral, boa penetração tecidual e em líquidos corporais e são relativamente atóxicos. Embora tanto o cetoconazol, quanto o fluconazol sejam apenas fracamente ativos contra as espécies de Aspergillus, o itraconazol é consideravelmente mais ativo. Este tem boa biodisponibilidade oral e é bem tolerado em doses diárias de até 400 mg. Sua eficácia no tratamento das infecções invasivas, especialmente por Aspergillus, está bem determinada. Recente estudo8 demonstrou 62% de remissões completas no tratamento da sinusite alérgica invasiva por Aspergillus (duração média de uso 19,7 semanas)7, 3.
CONCLUSÃO
Conclui-se pela absoluta ausência de sinais, sintomas ou achados clínicos patognomônicos de sinusite fúngica. Os sinais clínicos mais prevalentes, a obstrução e secreção nasais, são quase unânimes na grande maioria das afecções do trato respiratório superior. Achado também inespecífico, embora freqüente, é presença de secreção purulenta à endoscopia nasal. A importante associação com infecção bacteriana (66%) tende a dificultar o diagnóstico etiológico preciso, pela parcial remissão dos sintomas após antibioticoterapia e a inibição do crescimento fúngico em culturas. A opacificação maxilar parece constituir o sinal tomográfico mais comum nos casos de sinusite fúngica, estando presente em cerca de 50% dos pacientes. Achados como imagem metálica, destruição de paredes ósseas e imagem em casca de cebola continuam fornecendo pista diagnóstica importante, e foram encontrados, isoladamente ou em associação, em 12 pacientes da série (80%). Resta salientar, entretanto, a relevante contribuição do aspecto macroscópico da secreção aglomerações fúngicas pretas, visualizadas na grande maior dos pacientes e especialmente sugestivas do diagnóstico. O prognóstico destes pacientes, devidamente tratados com a associação de procedimento cirúrgico, corticoterapia e controle ambiental é muito favorável, com cura clínica e endoscópica e 80% dos pacientes (análise intentin-to-treat). Tal observação talvez decorra do aspergiloma, forma menos mórbida e mais facilmente tratável, ter sido o diagnóstico mais freqüente da série.
REFERÊNCIAS BIBLIOGRÁFICAS
1. ALLPHIN, A. L.; STRAUSS, M.; ABDUL-KARIM, F. W. - Allergic fungal sinusitis: problems in diagnosis and treatment. Laryngoscope, 101: 815-820, 1991.
2. DESHAZO, R. D. & SWAIN, R. E. - Diagnostic criteria for allergic fungal sinusitis. f. Allergy Clin. Immunol., 96: 24-35, 1995.
3. DONALD, P. J. - Fungal infection of the sinuses. In: Donald, . J.; Gluckman, J. L.; Rice, D. H. The sinuses, Nova York, Raven Press, 1994. 271-285.
4. HARTWICK, R. W. & BATSAKIS, J. G. - Sinus Aspergillosis and allergic fungai sinusitis. Ann Otol. Rhinol. Laryngol., 100: 427-430, 1991.
5. NEVES-PINTO, R. M.; SARAIVA, M. S.; TORRES, R. R. G.; SANTOS, S. G. - Destruições ósseas e sinusite fúngica. A Folha Médica, 101: 327-331, 1990.
6. PERREIRA, E. A. & PALOMBINI, B. C. - Sinusobronquite: estudo com ênfase no componente otorrinolaringológico. Rev Bras. Otorrinolaringol. 59: 166-175, 1993.
7. ROWE JONES, J. M. & FREEDMAN, A. R. -Adjuvant itraconazole in the treatment of destructive sphenoid aspergillosis. Rhinology. 32: 203-207, 1994.
8. SAEED, S. R. & BROOKES, G. B. - Aspergillosis of thc paranasal sinuses. Rhinology, 33. 4-51, 1995.
9. STAMMBERGER, H. - Endoscopic surgery for mycotic and chronic recurring sinusitis. Ann. Otol. Rhinol. Laryngol., 10: 111, 1993.
10. ZINREICH, S. J.; KENNEDY, D. W.; MALT, J.; CURTIN, H. D.; EPSTEIN, J. L; HUFF, L. C.; KUMAR, A. J.; JOHNS, M. E.; ROSENBAUM, A. E. - Fungal sinusitis: diagnosis with CT and MF imaging. Radiology, 169: 439-444, 1988.
* Médica Otorrinolaringologista, Mestre em Pneumologia, UFRGS.
** Acadêmica no 5° ano de Medicina, UFRGS.
*** Professor Titular em Pneumologia da UFRGS e FFFCMPA.
**** Professor Titular em Micologia da UFRGS e FFFCMPA.
Trabalho realizado na Irmandade da Santa Casa de Misericórdia e Hospital Moinhos de Vento de Porto Alegre - RS.
Endereço para correspondência: Or. Bruno C. Palombini - Rua Luís Gonzaga, 187 - CEP 90430-280 - Porto Alegre - RS.
Artigo recebido em 12 de abril de 1996. Artigo aceito em 15 de maio de 1996.