Artigo publicado no Caderno de Debates da RBORL:
Vol.63 ed.6 de Novembro-Dezembro em 1997 (da página 06 à 15) |
 |
| Autor: Mara Behalau, Ph.D; Paulo Pontes, M. D. |
 |
 |
| Artigo |
| As Chamadas Disfonias Espasmódicas: Dificuldades de Diagnóstico e Tratamento - Parte 3 |
|
 |
Os Tratamentos Preconizados
A escolha de tratamentos da disfonia espasmódica envolve considerações sobre abordagens cirúrgicas, farntacoterápicas e por reabilitação vocal. Os tratamentos sugeridos para a disfonia espasmódica tradicionalmente fracassaram no controle dessa afecção. A literatura e os relatos de pacientes resultam em uma lista interminável de recursos terapêuticos - aqui listados, em ordem alfabética: acupuntura, biofeedback, Cirurgia espiritual, controle da mente, cristais, crontoterapia, eletrochoque, fonoterapia, florais, herboterapia, hipnose, homeopatia, ioga, massagem, meditação, megavitaminas, psicanálise, psicoterapia alternativa, psicoterapia tradicional, relaxastes musculares, terapia corporal, terapia respiratória, tranqüilizantes e tratamento espiritual, entre outros. Técnicas de retroalimentação também foram utilizadas, porém com sucesso limitado (Henschem & Burton, 1975).
Os resultados obtidos - sendo tão pouco satisfatórios (Bloch, 1965; Brodnitz, 1976; Dedo, 1976; Boone & McFarlcane, 1985; Behlau & Pontes, 1992) - fizeram com que se considerasse tal afecção conto sendo o mais refratário distúrbio da comunicação humana. Assim sendo, o fracasso dos tratamentos conservadores criaram, sem dúvida, condições para o aparecimento de tratamentos cirúrgicos.
Os tratamentos cirúrgicos para a disfonia espasmódica
Pode se dizer que a disfonia espasmódica ficou praticamente esquecida até que, em 1975, o Professor Herbert Dedo, da University of California San Francisco, provocou uma verdadeira revolução na área, seccionando o nervo recorrente de uma paciente com disfonia espasmódica, a fim de aliviar seus sintomas vocais de espasmo, tensão e estrangulamento, com a emissão de fala escandida associada a grimaças, por 17 anos (Dedo, 1976). Tal proposta veio da observação do Professor Dedo de que alguns pacientes com paralisia de prega vocal, após injeção de teflon, podiam entrar em espasmo fonatório no pós-operatório imediato. Pela teoria dos contrários, se poderia criar um alívio imediato dos sintomas através de uma paralisia de prega vocal.
Antes dai proposta de secção do nervo laríngeo recorrente, alguns pesquisadores já haviam aventado a possível vantagem de uma incursão cirúrgica na laringe desses pacientes. Sege (1951) e Rabi (1952) sugeriu que fossem anestesiadas diversas regiões da laringe para se determinar quais os músculos que poderiam ser seccionados a fim de aliviar os sintomas de espasmos laríngeos. Sega, (1951) observou que, em alguns casos, ao anestesiar a faringe e o vestíbulo laríngeo, obtinha-se o desaparecimento elos sintomas, concluindo de que este procedimento poderia ser criar para o diagnóstico diferencial com os quadros psicogênicos.
O próprio Professor Dedo, em 1976, refere ter realizado diversas tentativas de bloqueio anestésico, com infiltração de lidocaína a 1 por cento no nervo laríngico superior, obtendo melhora da voz em apenas 10 a 15 por cento dos casos. Devido ao insucesso desse tratamento, o nervo recorrente direito foi também bloqueado mediante infiltração de anestésico. Tão logo a paralisia da prega vocal se instalou, a paciente conseguiu falar sem a característica tenso-estrangulada de sua voz e semi os movimentos faciais associados. Cessado o efeito do fármaco, retornaram tanto os espasmos vocais quanto as grimaças. A secção permanente dor nervo? foi proposta ao se repetir este procedimento.
Assim, foi obtido um estado semelhante ao conseguido com a lidocaína, só que de forma duradoura. A resposta vocal imediata foi espetacular, e novas conversões - teoricamente previstas em outros locais do corpo, devido à remoção brusca dos sintomas - não foram relatadas na literatura. Evidentemente, uma paralisia iatrogênica nunca é bem-vinda, nas pela primeira vez os efeitos devastadores dessa desordem vocal pareciam ceder a alguma tentativa de tratamento.
O princípio da cirurgia de secção unilateral do nervo recorrente baseia-se no fato de que a prega vocal contralateral não consegue atingir a prega paralisada de forma intensa, reduzindo a forca e o impacto do fechamento glótico.
Desta forma, obtêm-se melhores condições fonatórias, eliminando-se o efeito do espasmo, embora este continue ocorrendo, pelo menos na hemilaringe inervada.
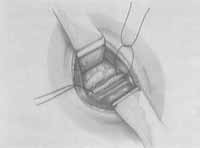 Figura 1a - Ligaduras do nervo recorrente (Dedo, H., 1990). 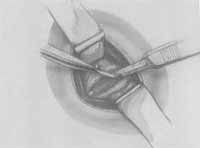 Figura 1b- Ressecção do nervo recorrente (Dedo, H., 1990).
A neurectomia do nervo recorrente pode ser feita à direita ou à esquerda. Alguns cirurgiões optam por realizá-la à direita para preservar o recorrente esquerda, muito importante na sinalização do câncer de pulmão, enquanto que outros preferem seccionar exatamente o esquerdo, tendo em vista que ele apresenta maiores chances naturais de sofrer uma paralisia. Uma ilustração esquemática do procedimento cirúrgico encontra-se na Figura 1- a e b.
Os primeiros estudos anátomo-patológicos dos segmentos nervosos retirados nas cirurgias mostraram desmielinização das fibras nervosas de pequeno calibre em 30 por cento dos casos, segundo Dedo, Izdebdski & Towsend (1977). Em decorrência deste achado, os autores atribuíram ã disfonia espasmódica as modificações do nervo recorrente, provavelmente de origem viril: porém, trabalhos posteriores teto confirmaram tal hipótese (Ravith, Avonson, De Santo & Dick, 1979). que foi abandonada. Aminoff Dedo & Izdebski (1978) apontaram a coexistência de problemas de controle motor nos pacientes, sugerindo que essa desordem seria uma distonia focal da musculatura laríngea.
Nos últimos 20 anos mais de 600 pacientes, provenientes de vários lugares elo mundo, foram submetidos a esta cirurgia na University of California San Francisco (Dedo os Behlatt, 1991; Behlau, Gonçalves, Pontes, Izdebski & Dedo, 1994).
Logo após a proposta cirúrgica para o tratamento da disfonia espástica, três novas áreas de controvérsia emergiram (Schaefer & Freemcm, 1987): 1 - a incidência de nervos recorrentes com alterações histológicas; 2 - a seleção do candidato ideal para esse tipo de cirurgia; e 3 - a porcentagem de retorno dos sintomas elo pré-operatório após a cirurgia.
Outros grupos começaram a realizar as secções cio nervo recorrente (Barlort, 1979; Levinc et al., 1979; Carpenter el al, 1979; Wilson o al., 1980; Fritzell et al., 1982; Pontes et al., 1982), cota resultados imediatos inquestionáveis; no entanto, os resultadas a médio prazo diferiram em porcentagem considerável, a ponto de obrigar a uma reflexão sobre a conduta cirúrgica em questão (Dedo & Izdebski, 1983; Aronson & De Santo, 1983; Pontes, Behlau & Tosi, 1984).
A primeira grande controvérsia quanto aos resultados obtidos ocorreu quando foi realizado o seguimento de três anos de pós-operatório, sendo que o grupo da University of California (Dedo & Izdebski, 1983) referiu haver encontrado 15 por cento de recorrência, enquanto que o grupo da Mayo Clinic (Aronson & De Santo, 1983) apresentou 64 por cento de retorno da disfonia.
Para explicar essa discrepância, Dedo & Izdebski (1983) referem que o retorno ocorre preferentemente nos casos severos e extremos; e, portanto, se os casos suaves ou moderados não forem submetidos a cirurgia, evidentemente, a porcentagem de recorrência será mais elevada. Acrescentam também os autores que o retorno, quando ocorre geralmente não se manifesta por alterações tão severas como as do pré-operatório; e, além disso, procedimentos cirúrgicos secundários podem ser utilizados para novamente minimizar a alteração. Mais do que isso, o paciente que procurar a Mago Clinic é do tipo que apresenta outros problemas neurológicos, além da disfonia espasmódica - o que poderia ser causa na redução das chances de uma evolução satisfatória.
A fonoterapia no pós-operatório parece também ter um papel muito importante no resultado do tratamento cirúrgico - e, provavelmente, conta como um dos fatores que explicam as diferenças obtidas nos resultados a longo prazo da secção do recorrente (Aronson & De Santo, 1983: Dedo & Izdehski. 1983). O objetivo da reabilitação vocal não é compensar a insuficiência glótica produzida pela secção do nervo; mas, sim fixar um padrão de fonação suave, fluido, com a freqüência fundamental ligeiramente aguda, mantendo a ressonância oral e a intensidade no nível da conversação habitual e minimizando a chance de retorno dos sintomas Desta forma, é importante ressaltar que não se deve tentar compensar a paralisia obtida; mas, sim, auxiliar o paciente a estabilizar uma voz suave, sem esforço e principalmente sem que se desenvolva uma síndrome de hipertonia músculo-esquelética - na tentativa de se obter um fechamento glótico visando a um aumento na intensidade de projeção vocal.
Outros segmentos a longo prazo foram sendo registrados na literatura, como o do grupo sueco de Schirratzki & Fritzell (1988), que publicou um controle de 12 anos (te pós-operatório em 22 pacientes com disfonia espasmódica, apontando uma porcentagem de recorrência dos sintomas em 25 por cento dos casos, concentrada mas alterações de grau severo e referindo se haver observado também uma certa deterioração de voz em outros pacientes.
Os autores apontam a possibilidade de uma reinervação como sendo a causa elo retorno dos espasmos fonatórios.
Em 1989, em um trabalho conjunto da University of California San Francisco e a Universidade Federal de São Paulo - Escola Paulista de Medicina (Behlau et al., 1989), foram estudados 328 pacientes com disfonia espasmódica na tentativa de se comparar as emissões do pré-operatório com a obtida no último controle, de cinco a 14 anos após a cirurgia de neurectomia do nervo recorrente. Deste grupo inicial, 300 eram pacientes norte-americanos; e 28, brasileiros - sendo que 20 por cento dos pacientes apresentavam uma concorrência de outra doença neurológica, como tremor, distonia ou paralisia de nervos cranianos.
Dos 300 norte-americanos, dois terços da amostra eram mulheres, 35 pacientes haviam morrido, 32 não puderam ser localizados e 25 não compareceram ao controle e não enviaram registro de suas vozes - o que, desta forma, gerou um grupo de 208 pacientes com dados completos para analise. Dos 28 brasileiros, três quartos eram do sexo feminino, dois haviam morrido e cinco não puderam ser localizados - o que resultou em um grupo de 21 pacientes com dados completos para análise.
É interessante comentar que, dos 300 casos do Professor Dedo, 24 por cento, ou seja, 63 pacientes, foram submetidos a um segundo procedimento, para se obter o que ele chamou de "cirurgia de sintonia fina", ou "de ajuste fino", com a voz. Nos casos de retorno dos sintomas de espasmo ou tensão vocal (14,7 por cento) realizou-se a lateralização da prega vocal paralisada, através da remoção de uma pequena camada da borda livre da mucosa por meio de laser de CO2. Nos casos de qualidade vocal excessivamente soprosa (6 por cento), um material alógeno - Teflon® - foi injetado na prega vocal paralisada. Em 11 pacientes, a cirurgia por laser tese de ser repetidas e três pacientes receberam uma dose adicional de, Teflon®.
 Gráficos 1A e B - Espectrogramas em faixa-larga da vogal /a/ sustentada: pré-tratamento (à esquerda) e pós-tratamento (à direita).
Um questionário enviado aos pacientes indicou que 85,2 por cento deles achavam-se em melhor estudo do que no pré-operatório, com 69 por cento referindo a ausência dos sintomas locais ou uma alteração em grau discreto. Os autores realizaram também uma análise perceptual auditiva que indicou 84 por cento dos pacientes livres da manifestação vocal dos espasmos laríngicos ou apresentando apenas um discreto-comprometimento; também ficou evidente que, quando há recorrência dos sintomas, isto ocorre entre quatro e 24 meses após a cirurgia. O estudo demonstrou a efetividade da cirurgia de secção do nervo recorrente como sendo um tratamento sintomático para a disfonia espástica, no momento em que mais de 80 por cento dos pacientes apresentam boa estabilização vocal ao longo dos anos. Exemplos da análise espectrográfica das vozes desses indivíduos (Gráficos de l a 5) ilustram visualmente algumas das constatações auditivas da disfonia (Behlau et al., 1989): a fonação pode ser produzida de modo tão tenso e estrangulado que há pouca energia acústica nas freqüências mais altas do espectro (Gráfico 1A); o fechamento glótico pode ser acentuado a tal ponto que a espícula acústica referente à soltura da coaptação das pregas vocais apresenta se como uma marca de grande escurecimento no espectro, representando às vezes o momento de maior intensidade da voz do indivíduo (Gráficos 1A e 2A, no pré-operatório); as interrupções na emissão de uma vogal sustentada podem ser inúmeras e de duração até mesmo maior do que a parte sonora da emissão (Gráfico 2A, no pré-operatório); a variação na freqüência fundamental em urna vogal sustentada pode ser bastante ampla, incluindo valores muito agudos (em registro de falsete) e até a emissão em registro pulsátil (soro basal), em um intervalo de frações de segundo (Gráfico 3); o tremor vocal geralmente fica inalterado ou aumentado com a cirurgia (Gráficos 4A e B - comparar), mas em alguns casos pode se apresentar marcadamente reduzido (Gráficos 5A e B - comparar); finalmente, é fácil observar maior constância no fluxo fonatório no pós-operatório (Gráficos 1B, 2B e 5B), embora as vezes este se apresente com um aumento de turbulência no espectro - representação visual da soprosidade (Gráfico 2B).
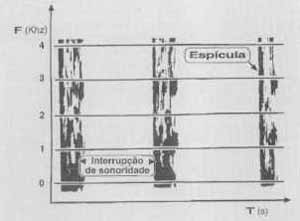 Gráfico 2A - Espectrograma em faixa-larga da vogal /a/ sustentada: pré-tratamento.  Gráfico 2B - Espectrograma em faixa-larga da vogal /a/ sustentada: pós-tratamento. 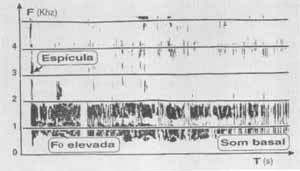 Gráfico 3 - Espectrograma em faixa-larga da vogal /a/ sustentada: pré-tratamento. 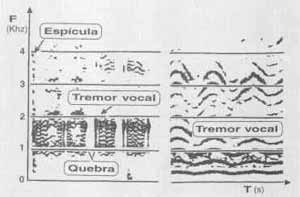 Gráficos 4A e B - Espectrograma em faixa-estreita da vogal /a/ sustentada: pré-tratamento (à esquerda) e pós-tratamento (à direita), 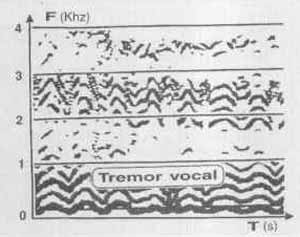 Gráfico 5A - Espectrograma em faixa-estreitra da vogal /a/ sustentada: pré-tratamento. 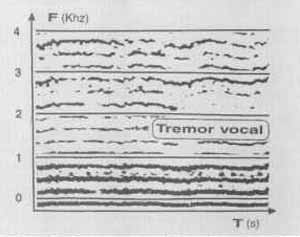 Gráfico 5B - Espectrograma em faixa-estreita da vogal /a/ sustentada: pós-tratamento.
O seguimento de maior longo prazo foi reportado por Dedo & Beblau (1991) e Beblau, Gonçalves, Pontes, Izdebski e Dedo (1994), que referem controles de até 16 anos após a cirurgia de secção do recorrente. Os autores procuraram identificar uma medida acústica que refletisse a melhora obtida na análise perceptivo-auditiva; contudo, não se encontrou um único padrão na análise acústica que representasse os pacientes como um todo no pré e pós-operatório, devendo os dados ser analisados individualmente. Assim sendo, a análise acústica, de forma isolada, revelou-se inadequada para prognosticar os resultados do pós-operatório. Os dados permitiram concluir, porém, que 80 por cento dos pacientes não apresentavam sinais da desordem vocal, com 70 por cento das vozes julgadas aceitáveis socialmente.
Outras soluções cirúrgicas para o alívio do espasmo vocal foram propostas, como o encurtamento das pregas vocais por modificações na estrutura cartilagínea da laringe - as chamadas tiroplastias do tipo III (Isshiki, 1980; Tucker, 1989); porém, não há um número suficiente de casos para comprovar a efetividade destes procedimentos. Foi também sugerida uma modificação da secção do nervo recorrente - a chamada avulsão (Netterville, Stone & Rainey, 1991), que garante, segundo os autores, melhores resultados vocais a longo prazo, pois através de uma remoção mais radical cio nervo impede-se a reinervação, provavelmente uma das causas envolvidas no retorno dos sintomas vocais, no pós-operatório a médio prazo. Em 1996, Weed el al. apresentaram análises do controle de três a sete anos de 18 pacientes submetidos a avulsão do recorrente, sendo que 72 a 76 por cento dos pacientes beneficiaram-se com o procedimento cirúrgico realizado. A soprosidade vocal, presente em seis dos 18 pacientes, foi tratada através de tiroplastia, para medialização da prega vocal (tipo 1); contudo, em três pacientes este segundo procedimento contribuiu para o retorno dos espasmos vocais. Os autores ainda mostram evidência de regeneração nervosa em alguns casos e comentam que, embora não possibilite um movimento efetivo da prega vocal paralisada, a regeneração nervosa é suficiente para devolver o tônus à prega vocal e reinstalar os espasmos fonatórios. Desta forma, acreditamos que a avulsão deve ser um procedimento levado em consideração, principalmente quando o paciente não tolera outros tratamentos, como as repetidas injeções de toxina botulínica, ou por questões econômicas ou desgaste físico e emocional relacionados ao procedimento de denervação química, que será descrito a seguir. Recentemente, o Professor Garcia-Tapia, da Espanha (Tapia et al., 1996), apresentou o resultado do caso de um paciente operado através de cordectomia parcial, remoção do ligamento vocal e de parte do músculo vocal, mantendo-se o epitélio - o que cria uma fenda fusiforme e suficiente para impedir os espasmos fonatórios, porém sem os inconvenientes de uma paralisia iatrogênica. Os relatos são limitados a um caso, mas parecem promissores.
O tratamento por denervação química
Pelos resultados contraditórios obtidos com a secção do nervo laríngeo recorrente e pela paralisia irreversível gerada por este procedimento, Blitze et al. (1986) propuseram a injeção de uma toxina - a toxina botulínica, conhecida pelo nome comercial de Botox® - nas pregas vocais dos pacientes com disfonia espasmódica. A toxina é produzida pela bactéria que causa o botulismo, a Clostiridium botulinum. Esta bactéria realiza a lise e libera a toxina em um meio de cultura, de onde é extraída; precipitada, purificada e finalmente cristalizada com sulfato de amônia, é levada para posteriores diluições, em concentrações da ordem de nanogramas.
Há pelo menos sete tipos de toxinas sorologicamente diferentes, produzidas por essa bactéria (A, B, C, D, E, F...), todas elas se constituindo em agentes neuroparalíticos extremamente potentes. A neurotoxina do tipo A, utilizada no alívio dos sintomas vocais dos pacientes portadores de disfonia espasmódica, é a mais potente toxina biológica conhecida, com uma dose letal média da ordem de 5 a 15ng/kg de peso corporal (Miller et al., 1987).
Quando injetada em doses mínimas, a toxina botulínica provoca urna hipotonia muscular seletiva, ou seja, uma paralisia flácida, o que é extremamente conveniente para os pacientes portadores de espasmos fonatórios (Ludlow, Baker, Nauntom & Halelt, 1987; Van Pelt, Ludlow & Smith, 1994). Na verdade, a atividade muscular laríngea na disfonia espasmódica de adução mostra-se alterada apenas nos músculos tiroaritenóideos e somente quando os sintomas vocais ocorrera - ou seja, durante os espasmos e não fora deles. Quando não houve disrupturas na fala, não foram observados desequilíbrios no tônus muscular - e a laringe comportou-se normalmente (Nash & Ludlow, 1996).
Tal denervação química com o uso do Botox® é feita através do bloquio da descarga de acetilcolina nas junções neuromusculares, realizado em três fases: justaposição aos terminais nervosos, internalização via mecanismo de endocitose receptor-mediador e inibição da descarga do neurotransmissor, a acetilcolina (Brin, Blitzer, Stewari e Fahn, 1992). Assim, o Botox® não afeta a síntese ou o armazenamento da acetilcolina, mas apenas sua descarga, através de um envenenamento dos terminais nervosos (Gundersen, 1980). O que não está ainda explicado é o porquê de alguns pacientes terem levado de duas a seis semanas para melhorar clinicamente - um tempo muito mais longo do que o necessário para a completa denervação química via Botox® (Giladi. Meer, Kidan, Greenberg. G'ross & Honigman, 1994).
Desta forma, o Botox® impede a descarga de neurotransmissores dos terminais nervosos motores, gerando um bloqueio neuromuscular, ou seja, uma denervação química. Tal toxina já havia sido utilizada para se obter alívio dos sintomas de outras distonias focais (Pabu et al., 1935; Scott & Kraft, 1985), com bons resultados, o que preparou o caminho para seu uso nos pacientes com disfonia espasmódica.
O primeiro relato do uso da toxina botulínica em um paciente é de Scott (1980), que apresentou os resultados da injeção da toxina na musculatura extraocular para o tratamento do estrabismo, demonstrando uma correção por aproximadamente três meses. As primeiras injeções de Botox® para disfonia espasmódica datam de 1984 e são mencionadas por Brin, Fahn e Moskouvitz (1987), sendo que também no mesmo mo Miller et cal. (1987) relatam seus resultados preliminares. Os efeitos do Botox® duram até seis meses: porém, estudos indicam que o processo de reorganização das unidades motoras e de reinervação continua após 12 meses da injeção, apesar da reversibilidade fisiológica já ter ocorrido há muito tempo (Davidson & Ludlow, 1990).
O emprego do Botox® no tratamento da disfonia espasmódica requer a aplicação de múltiplas injeções da toxina. Há controvérsias quanto ao emprego de injeções uni ou bilaterais, por via percutânea, através da membrana cricotireóidea, ou via endoscópica. Outro aspecto de controvérsia é quanto á necessidade ou não de controle eletromiográfico para uma localização precisa dos pontos de administração da droga. Embora todas as opções acima citadas ofereçam bons resultados, os poucos estudos que comparam diferentes procedimentos de aplicação do Botox® parecem indicar que as injeções unilaterais e com controle eletromiográfico oferecem resultados de maior duração e com menos efeitos colaterais (Ludlow, Bagley, & Yin, 1992; Adams, Hunt, Charles & Lank, 1993; Adams et al., 1995; Zwierner, Murry & Woodson, 1993; Ludlow, 1995).
Os principais efeitos objetivos com o uso do Botox® verificados a partir de análises de acústica e aerodinâmica de 11 pacientes (Zwierner, Murry. Suvenson & Woodson, 1992) foram analisados nas situações pré-toxina, uma semana após e um mês pós-toxina, com as seguintes conclusões: ocorreram grandes melhoras nas medidas acústicas genéricas com o uso da toxina, embora características acústicas alteradas tenham estado sempre presentes; o fluxo aéreo mostrou-se aumentado após uma semana de Botox® e praticamente normalizou-se um mês após a injeção; a videolaringoscopia mostrou uma redução efetiva da hiperfunção da musculatura intrínseca da laringe, com efeito menos pronunciado na atividade da musculatura extrínseca. Convém ressaltar que os dados obtidos por Zwirner et al. (1992) comprovam as observações de Ludlow, Hallett, Sedory et al. (1990), de que com o uso do Botox® os potenciais musculares se reduzem - não apenas no músculo paralisado, mas também no músculo tiroaritenóideo contralateral e em ambos os cricotircóideos. Ludlow, et al. (1990) sugerem que o mecanismo de ação do Botox® pode envolver um feedback da ação muscular entre grupos de motoneurônios.
A principal vantagem elo uso do Botox® consiste em que a paralisia gerada através da denervação química é transitória, com mínimos efeitos colaterais, a saber: soprosidade e uma certa dificuldade de deglutição nas duas primeiras semanas, sendo que os pacientes que já relatavam queixa referente à deglutição antes da denervação química têm maiores chances de apresentar disfagia após a aplicação da toxina (Holzer Ludlow, 1996). É tentador querer explicar a soprosidade e as dificuldades de deglutição pós-Botox®, devido a um bloqueio do cricoaritenóideo lateral; porém, a recuperação bastante rápida desses efeitos colaterais sugere que outros mecanismos devem estar envolvidos (Castellanos, Gates, Esselman, Song, Vannier & Kuo, 1994). Quanto ao aspecto emocional, Murry, Cannito & Woodson (1994) apontam que os pacientes com disfonia espasmódica que apresentam alto grau de depressão e ansiedade mostram redução desses escores quando tratados com a toxina botulínica.
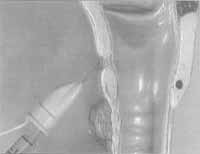 Figura 2a - Injeção ipsilateral submucosa, transmembrana cricotireóidea, sob controle de eletromiografia. 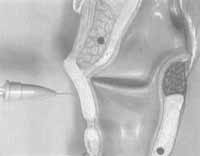 Figura 2b - Injeção ipsílateral, submucosa transcartilagínea, sob controle de eletromiografia. 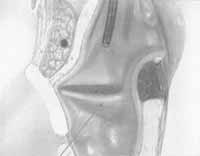 Figura 2c - Injeção contralateral, transmembrana cricotireóidea, sob controle fibroscópico. 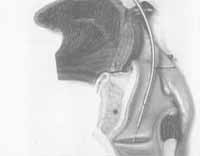 Figura 2d - Injeção transoral, sob controle fibroscópico.
A principal desvantagem do uso do Botox® é o efeito de duração variável, com voz flutuante, exigindo múltiplas injeções com intervalos médios de três meses, o que gera um desgaste psicológico compreensível. Além disso, existem riscos potenciais de alterações na transmissão neuromuscular à distância, e difusão na corrente sangüínea, o que induz ao desenvolvimento de anticorpos, podendo teoricamente levar o paciente a tornar-se refratário à medicação. O perfil das melhoras obtidas, ou seja, o tipo de efeito para cada paciente, também não é o mesmo nas sucessivas injeções da toxina (Aronson, Caffrey, Litchy & Lipton, 1993). Por fim, teoricamente podem ser produzidas cicatrizes na mucosa e conseqüentes irregularidades na vibração das pregas vocais, ou até uma paralisia permanente por injeções repetidas. Rosenfield (1988) enfatiza que uma atrofia no nível da mucosa, provocada pelo uso repetido da toxina, poderá prejudicar ainda mais a qualidade vocal, embora não haja a esse respeito qualquer referência na literatura. Evidentemente, o elevado custo envolvido na administração dessas doses repetidas também não deve ser deixado de lado quando se propõe tal tratamento a um paciente.
Os efeitos tardios do tratamento por injeção de Botox® não são completamente conhecidos; e existe ainda um preocupação no sentido de que os pacientes com disfonia espasmódica tenham uma alteração na transmissão neuromuscular e que a toxina botulínica polia torná-los hiper-sensíveis aos efeitos de outra, drogas, como certos antibióticos ou anestésicos.
Como nota: gostaríamos de comentar que a toxina botulínica também tem sido ministrada nos casos de disfonia espasmeódica de abdução. Nesta condição, embora fosse esperado que a hipertonia ocorrese no cricoaritenóideo posterior - o abdutor primário da laringe -, apenas dois de dez pacientes com disfonia espasmódica de abdução mostraram irregularidades eletromiográficas nesse músculo, enquanto que os outros oito mostraram alterações no cricotireóideo (Ludlow, Naunton, Terada & Anderson, 1991). Desta foram, nos casos de disfonia espasmódica de abdução, a injeção de Botox® tem sido ministrada em ambos os cricoaritenóideos posteriores, ou no cricotireóideo, porém com resultados bem mais limitados e pouco previsíveis (Rontal, Rontal & Rolnick, 1991; Ludlow, Naunton, Terada & Anderson, 1991; Blitzer Brin, Stewart, Aviv & Fahn, 1992; Izdebski Ward, 1996). Dez dos 32 pacientes inicialmente vistos por Blitzer et al. (1992) necessitaram de outros procedimentos além da injeção de Botox® nos músculos cricoaritenóideos posteriores, que se constituíram em injeção da toxina nos crícotireóidcos e/ou em tiroplastia tipo 1, a fim de se maximizar os benefícios obtidos.
Outras drogas de uso sistêmico e até mesmo drogas específicas que se têm mostrado efetivas em certas desordens vocais neurológicas, cones a primidona (Hartman & Vishwanat, 1984) e o propanolol (Koller et al., 1985), para o tremor vocal essencial, infelizmente mostraram-se sem tremor no tratamento da disfonia espasmódica.
Disfonia espasmódica como distonia: um grande avanço no conhecimento
Após todo o período que compreendeu o Final cios anos 70 e a década de 80, quando a controvérsia sobre o tratamento e os resultados obtidos foram o tema principal de qualquer congresso no curso de atualização sobre disfonias, os pesquisadores e clínicos voltaram novamente sua atenção para a etiopatogenia dessa desordem, principalmente nu tentativa de explicar os diferentes resultados de tratamento obtidos através da exploração da provável etiphatogenia da disfonia.
O grupo de pesquisadores multidisciplinares da conceituada University of Texas - Dallas/Dalas Conter for Vocal Motor Control - do qual participaram neurologistas, radiologistas, hioengenheiros, fonoaudiólogos, cientistas da comunicação e otorrinolaringologistas (Finitzo e Freeman, 1989) - publicou o resultado de sete anos de estudos com pacientes portadores de disfonia espasmódica. Os experimentos desse grupo foram direcionados para a tentativa de responder a duas questões básicas: se a disfonia espasmódica é uma desordem neurológica; e, em caso afirmativo, qual o local da disfunção no sistema nervoso. Face a esse questionamento, os autores realizaram uma série de estudos com 75 pacientes, numa faixa etária de 20 a 71 anos, que incluía: audiometria de tronco cerebral, função vagal gástrica e cardiovascular, estudo dos movimentos do trato vocal por filma óptica, eletromiografia e avaliação computadorizada da performance motora extralaríngica, assim como estudos da imagem cerebral por ressonância magnética e mapeamento da atividade elétrica cerebral (MEAM), além de tomografia computadorizada por emissão de foton unitário (SPECT).
O resultado dessas minuciosas e sofisticadas avaliações do grupo de Dallas foi apresentado, em janeiro de 1989, no Congresso Anual da Associação Americana para o Progresso da Ciência, gerando novamente uma enorme reação no meio científico. As analises indicaram que 84 por cento de 77 pacientes com disfonia espasmódica pesquisados apresentavam anormalidades cerebrais, na margem cerebral, na atividade metabólica e/ou na circulação sangüínea. Entre as anormalidades centrais, foram encontradas: toais de 50 por cento dos pacientes com lesões corticais, isoladas ou multifocais, no córtex fronto-temporal esquerdo, no córtex fronte-medial ou no córtex têmporo-patrietal posterior direito; 25 por cento dos pacientes, com distúrbio misto cortical e subcortical; 7 por cento, apenas com lesões subcorticais; e os 16 por cento restantes, sem qualquer lesão. As prováveis causas seriam untas doença por multi-infartos microvasculares, trauma cranioencefálico, já descrito por Vogel & Von Cramon (1952), ou ainda o resultado de neurotoxinas. Os autores concluem que a disfonia espasmódica e uma distonia focal laringes: "uma desordem supranuclear do movimento, afetando a função laringes primariamente, mas não de forma exclusiva".
Schaefer, Freeman, Finitzo et al. (1955) referiram anormalidades em ressonância magnética em seis de 19 casos de disfonia espasmódica. Desses seis pacientes, três mostraram alterações na substância branca; um apresentou tumor de glândula pineal; um desenvolveu disfonia espasmódica, após uma talamotomia direita, por torcicolo espasmódico; e o sexto paciente desenvolveu afonia espasmódica, após lesão cervical, devido a um acidente automobilístico. Schaefer (1983) já havia afirmado que a disfonia espasmódica parece ser uma das várias desordens espasmódicas do tronco cerebral com apresentação variável de acordo com os núcleos cranianos ou vias nervosas envolvidas.
Apesar da frustrante falta de especificidade no que diz respeito à localização das lesões, os estudiosos do grupo de Danas tornaram-se essenciais para se compreender melhor essa desordem e passar a considerá-la uma distonia, reclassificando-a no amplo grupo das atlterações neurológicas por desequilíbrio no tônus muscular.
Algumas descrições de casos de disfonia espasmódica após trauma craniano tem contribuído para a localização das prováveis regiões de lesão, em alguns pacientes. Lee, Rinne, Ceballos-Baumann, Thomson & Marsden (1994) apresentaram o caso de um paciente que desenvolveu disfonia espasmódica e distonia em ambos os pés três anos após trauma craniano. As imagens radiológicas mostravam atrofia cerebral e dilatação ventricular. Lee, Lee & Kin (1996) descrevem o caso de um homem de 34 anos de idade duo desenvolveu uma disfonia espasmódica um mês após uma queda com traumatismo craniano. As imagens de ressonância magnífica mostraram lesão confinada à parte média do núcleo putámen ventrolateral esquerdo. Yamamoto & Yamashita (1995) descrevem o caso de um paciente com 57 anos, com encefalopatia de Wernicke, e que clinicamente apresentava disfonia espasmódica, distonia laringofaríngea e parkinsonisno. A análise necroscópica apontou degeneração talâmica, mais precisamente tálamo-olivar. No que diz respeito ao termo distonia, de foi introduzido na literatura por Oppenbeim (1911), para indicar uma desordem no tônus muscular, que ora poderia se apresentar diminuído e ora em espasmo muscular tônico, sendo em geral, mas não exclusivamente, ativado por movimentos voluntários.
A Distonya Medical Research Foundation - uma fundação norte-americana específica para o estudo da distonia - conceítua essa alteração como uma desordem neurológica do processamento motor central, caracterizado por movimentos involuntários anormais, espasmos incontroláveis, geralmente induzidos por atividades. Estes movimentos anormais podem ocorrer em qualquer parte do corpo, com grande variação em velocidade, amplitude, ritmo, torção, força e duração. Os sintomas são tarefa-dependentes, ou seja, variam de acordo com o executado pelo paciente e geralmente agravam-se com movimentação voluntária. Os sintomas também aumentam em grau nos estados de fadiga, estresse e emoções, diminuindo com relaxamento, hipnose e durante o sono. Em função de os movimentos produzidos e as posturas assumidas serem atípicos - e pela relativa raridade desse distúrbio -, a distonia tem sido uma das condições neurológicas mais erroneamente diagnosticadas (Fahn, 1984). Particularmente, quanto à distonia laríngea, a laringe parece normal ao exame, principalmente se for usada luz convencional; porém, a análise estroboscópica revela um aumento na fase fechada do ciclo glótico, com uma reduzida excursão da mucosa - características diatônicas. Já nas freqüências mais agudas, onde menor massa do músculo vocal é envolvida na vibração e a tensão de adução é menor, tal sinal se reduz acentuadamente. Durante o fechamento glótico, as características mecânicas e aerodinâmicas são as mesmas de um caso extremo de disfonia hiperfuncional, mas o padrão vibratório flutua de modo aperiódico entre o nível da fonação hiperfuncional e o da fonação hipofuncional ou normal (Hirano & Bless, 1993).
As distonias podem comprometer uma ou várias partes do corpo e geralmente têm distribuição etária bimodal, com pico aos oito e 42 anos, sendo os pacientes classificados de acordo com a sintomatologia clínica, a idade ao início dos sintomas, a etiologia e a distribuição dos sintomas no corpo (Quadro 1, segundo Brin, Fahn, Blitzer, Ramig Stewart, 1992). A expressão distonia focal indica que apenas um segmento do corpo está envolvido. Por exemplo: ao pescoço corresponde o torcicolo espasmódico; à área periorbital, o blefarospasmo; à mão, a cãimbra do escrivão - e assim por- diante. já uma distonia multifocal refere-se ao envolvimento de mais de unia parte do corpo, mas não o suficiente para ser considerada generalizada. As distonias na infância, de início focais, tendem a se expandir para outras partes do corpo, enquanto que as distonias do adulto tendem a permanecer focais, isto é, com apenas uma parte elo corpo afetada. As disfonias são ditas idiopáticas ou primárias quando não existe qualquer dado que identifique a causa dos sintomas diatônicos; por outro lado, são chamadas de secundárias quando se identificam quaisquer anormalidades nos aspectos perinatais ou na história de desenvolvimento do indivíduo, ou doenças neurológicas, exposição a drogas (por exemplo, fenotiazinas), alterações piramidais, cerebelares ou sensoriais ou ainda devido a causas psiquiátricas (Quadro 1).
Distonias generalizadas primárias são geralmente familiares (Hedreen, Zweig, Delong, Wolteborise & Price, 1988), atas a contribuição genética de distonias com início na idade adulta é controvertida ( Waddy, Fletcher, Harding & Marsden, 1991). Especificamente quanto à disfonia espasmódica, há descrição de dois irmãos italianos que tiveram o início cios sintomas na fase adulta, associados a um tremor postural, de ação, e tremor ortostático, o que foi relacionado a um baixo nível de arilsulfatase A (ASA), sendo que outros membros de três gerações dessa família apresentavam sintomas similares (Martinelli, Montanari, Ipolitti, Mocchi, Sangiorgi & Capocasa, 1995). A baixa atividade ASA tem sido apontada como ti causa da morte ou da falta de eficiência de uma pequena subpopulação de células nervosas, particularmente sensíveis a variações metabólicas (Kappler, Potter, Gieselmann, Kissleng, Friedl & Propping, 1991).
Blitzer et al. (1988), do Dystonia Clinic Research Conter, de Nova York, avaliaram 1.280 pacientes com distonia, encontrando 110 casos de distonia laríngea, focal ou associada a outras distonias.
Associações de disfonia espasmódica a outras distonias já foram relatadas, entre as quais: vários tipos de tremor, espasmo labial, mandibular, velar ou disfagia (McCall el al., 1971; Schaefer et al., 19133), síndrome de Meige (Golper, Viça, Rau & Coleman, 1983), distonia de torção (Jacome & Yanez, 1980; Marsden & Sheehy, 1982), torcicolo espasmódico (Golper et al., 1983) e Síndrome de Gilles de la Tourette (Lang & Marsden, 1983). Em nosso grupo brasileiro de pacientes, encontramos distonia laríngea associada a tremor em 20 por cento dos casos, incluindo uma paciente com torcicolo espasmódico, duas com Síndrome de Meige, outra com cãimbra do escrivão, um paciente com distonia generalizada aos 31 anos, que iniciou com torcicolo espasmódico e espasmos fonatórios aos 19 anos, e outras duas pacientes com alterações diatônicas também da musculatura paralaríngea.
Uma característica das distonias é o fato de a ocorrência dos sintomas variar conforme a tarefa exigida, tornando a manifestação da doença tarefa-dependente, como por exemplo na cãimbra do escrivão, onde o paciente apresenta sinal diatônico - torção de mão - apenas à escrita cursiva, mas não ã de forma ou datilografando (Marsden & Sbeehy, 1982). Do mesmo modo, a distonia focal laríngica depende da tarefa fonatória (Bloco, Hirano & Gould, 1985), sendo a voz na fala consideravelmente mais comprometida do que no sussurro, no falsete, no riso, no canto e na tosse.
As pesquisas sobre a distonia, incluindo a disfonia distônica, apontam para uma desordem genética (De Leore, Brin, Blitzer, Heiman & Fahn, 1990), com uma herança provavelmente autossômica dominante, de pouca penetrância, estimada ao redor de 0,30 (Paula e Korczyn, 1990) - com maior prevalência em determinadas raças, como nos judeus asquenazis, nos quais a distonia de torção é de cinco a dez vezes mais comum do que em judeus não esquenazis ou não judeus (Kramer, Ozelius, Brin, Fahn, Kidd, Guzzela & Breakzefield, 1988; Kramer, De Leon, Ozelúrs et al., 1990). O padrão de herança nas famílias judias é difícil de ser interpretado, mas parece ser diferente do verificado nas famílias não judias (Kramer, Ozelius, Brin, Ferbn et al., 1988). Alguns gens já foram identificados, como o cromossomo 9 na região q32-34, responsável pelas distonias em geral, particularmente pelas de torção) (Ozelius, Kramer; Moskiwoz el al., 1989). Foi 'também identificada uma distonia de torção em uma família de filipinos ligada ao cromossomo recessivo X, em homens, associada ao parkinsonismo (Leu, Pascasio, Fuentes & Viterbo, 1976; Fahn & Moskowitz, 1988).
Nas famílias cota distonia, os membros apresentam diversas distribuições, com diferentes graus de severidade de manifestação da desordem, podendo saltar algumas gerações. Na casuística do grupo de Brin (Brin, Fahn, Blitzer, Raming & Sewart, 1992), de 11 a 31 por cento dos pacientes avaliados com distonia laríngea relatam membros da família com sintomas distônicos envolvendo a laringe ou outras partes do corpo.
Os autore, comentam ainda que consideram a distonia psicogênica uma forma secundária de distonia (Quadro I), porque ela é fenomenologicamente distônica, porém de etiologia psiquiátrica, sendo que os sintomas podem ser tato severos que levam a uma fixação das contraturas musculares. Ressaltam que o diagnóstico de distonia laríngua psicogênica eleve ser feito com base neurológica e não psiquiátrica, pois o que documenta a natureza emocional do distúrbio) é o sucesso do tratamento sem o uso de farmacoterapia (Fahn & Williams, 1988; Brin, Fahn, Blitzer Raming e Stewart, 1992). Deve se ressaltar porém que o diagnóstico inadequado de uma desordem psiquiátrica pode ser altamente devastador para um paciente e sua família, como foi relatado por Cooper ( 1976).
Assim, de acordo com essa teoria, a disfonia espasmódica representaria uma desordem de movimento da laringe, ou seja, uma disfonia de adução distônica ou uma disfonia focal laríngea. O locas da lesão deve se situar provavelmente nos glânglios da base (Bathya & Marsden, 1994), mas não há ainda suficientes evidências científicas disponíveis. Por desordem de movimento entende-se urna alteração na programação motora que leva a diferentes situações, tais como: uma redução do movimento (acinesia ou bradicinesia, como por exemplo no parkinsonismo), um movimento excessos) (hiper-cinesia como por exemplo na disfonia ou no mioclonus), ou urna combinação de ambos (Brin, Fahn, Blitzer, Raming & Stewart, 1992). Por este motivo, nos últimos anos, vem se observando uma tendência de substituição elos termos disfonia espastica, ou disfonia espasmódica, por disfonia focal laríngea - quando uma causa neurológica e apontada.
O estado atual do tratamento da disfonia espasmódica
O grupo de pesquisadores do Dystonia Clinicar Research Center advogou nos anos 80 que abordagens cirúrgicas para as distonias devem ser consideradas quando as outras terapias fracassam (Fahn & Jankovic, 1984). Os autores comentam que, para o torcicolo espasmódico, a cirurgia não tem sido particularmente bem sucedida, uma vez que há muitos músculos envolvidos bilateralmente. Por outro lado, no blefarospasmo se teta obtido grande sucesso, mas a regeneração dos nervos pode provocar urna recorrência dos sintomas.
De acordo com um modelo fisiológico de disfonia espasmódica proposto por Izdebski (1992), ocorre um súbito aumento da atividade muscular da laringe em resposta a um déficit no processamento central de uma série de informações aferentes sobre as condições da laringe, como por exemplo sobre a variação da pressão de ar durante a fonação. Os sintomas são ausentes em tarefas vegetara as ou que não envolvam fonação. Assim sendo, o autor advoga que um tratamento, para ser efetivo, deve ou reduzir a informação aferente à unidade de processamento central (por exemplo, para os glânglios da base) ou reduzir a resposta motora alterada. Assim, a secção ou a avulsão do nervo laríngeo recorrente atuariam tanto na remoção do input sensorial quanto na resposta motora, enquanto que a injeção de toxina botulínica atuaria somente na redução da resposta motora.
O autor considera que o envolvimento de apenas alguns músculos na produção dos sintomas vocais espasmódicos explica o fato de as técnica terapêuticas específicas serem mais efetivas no alívio dos sintomas: e talvez por rosa razão a farmacoterapia não traga benefícios duradouros a esses pacientes.
Em nossos dias, obstina-se uma tendências ao tratamento da disfonia espasmódica de adução por denervação química através do uso do Botox®, considerada uma terapia efetiva em melhorar os sintonias e restaurar a fluência nos pacientes portadores de distonia espasmódica de adução (National Institute of Health Consensus Development Conference on Clinical Use of Botulinum toxin, 1990); porem, após repetidas injeções, alguns pacientes acabam optando) pelar denervação cirúrgica, quer seja por secção ou avulsão do recorrente. Deve se compreender que tais opções são apenas escolhas de tratamento da disfonia espasmódica, mas não representam sua cura.
A eficácia da terapia vocal é controvertida (Aronsun, 1980; Schaufer 1983; Miller, Woodson & Jankovic, 1987; Boone & McFarlane, 1985; Colton & Casper, 1996), mas uma certa melhora pode ser obtida em casos de alteração vocal discreta. Cooper (1977, 1996) relata fantásticos sucessos obtidos em inúmeros casos, por mais de duas décadas, através de terapia comportamental, começando com o som nasal "umhum" e expandindo esse som, e a sensação) de sua ressonância, para vogais, sílabas, palavras e frases mais longas. O autor insiste na necessidade de uma rigorosa generalização do riso da voz obtida em terapia para as situações de vida diária - treinamento in vivo, o que exige muito mais do que apenas a prática in vitro, na sala de terapia. O espetacular sucesso, embora amplamente divulgado pelo próprio autor; infelizmente não foi replicado) por outros colegas. Outras tentativas de redução dos sintomas da disfonia espasmódica através do treinamento vocal incluem: O desenvolvimento de uma voz de qualidade soprosa constante (Fox, 1969), mudanças no suporte respiratório, modificação da freqüência fundamental e aumento de fluxo de ar (Cooper: 1977); exercícios respiratórios, ataque suave e uso de freqüência fundamental agrida (Wilson 1979); elevação da freqüência fundamental, redução da intensidade vocal, uso de ataques suaves e voz leve desenvolvida com o auxílio de consoantes fricativas (Stoichef, 1986): elevação do foco de ressonância (Boone & McFarlane, 1988); voz aguda, intensidade levemente reduzida, foco de ressonância anterior na face e leve soprosidade vocal (Behlau, Dedo & Pontes, 1991; Behlau & Pontes, 1992).
A literatura apresenta ainda a descrição de resultados satisfatórios para o tratamento da disfonia espasmódica de adução com o uso de uma fonação na inspiração, chamada de fonação inalatória ou inspiratória (Ludlow, 1995) - um recurso que alguns pacientes já apresentam espontaneamente como compensação vocal. O único caso detalhadamente relatado na literatura, com o uso exclusive) de fala inspiratória, trata-se de um paciente australiano, com 58 anos de idade, com disfonia espasmódica de adução desde 1982, após dois episódios de influenza: O paciente, depois de dois anos do início da disfonia, começou a realizar a produção de palavras isoladas, durante a inspiração profunda que era necessária para conseguir a emissão expiratória. E em poucas semanas passou as ser fluente em fonação inspiratória, voltando a lecionar e a falar em público. A voz desenvolvida era qualitativa, quantitativa e perceptualmente pobre, considerada rouca porém fluente e com ausência de espasmos de adução, o que fez com que este tipo de fonação fosse preferido pelo paciente e pelos ouvintes (Harrison, Davis, Troughear & Winkorth, 1992). Por sua vez, para o tratamento da disfonia espasmódica de abdução, a literatura sobre reabilitação vocal refere bons resultados com a técnica de sonoridade contínua, para evitar quebras fonatórias involuntárias, disparadas pelos sons soprosos (Greene & Mathieson, 1989; Heuer, 1992).
Considerarmos que, salvo as cruas exceções acima descritas - técnica de fonação inspiratória para a espasmódica de adução e de sonoridade contínua paras a espasmódica de abdução, a fonoterapia oferece bons resultados apenas nos casos com alteração vocal discreta ou no pós-tratamento por denervação química ou cirúrgica; contribuindo para uma estabilização vocal mais rápida e efetiva. Evidentemente, quando a disfonia é de causal emocional, o papel da reabilitação vocal consiste na remoção do sintoma - o que se consegue com bons resultados.
|
|
 |
 |
Todos os direitos reservados © Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico Facial
Av. Indianópolis, 740 - Moema - São Paulo - SP - Brasil - Fone: (11) 5052.9515 |
 |
 |
|