Caderno de Debates (Suplementos)
![]() Bem vindo ao nosso Caderno de Debates!
Bem vindo ao nosso Caderno de Debates!
Artigo publicado no Caderno de Debates da RBORL:
Vol.69 ed.2 de Março-Abril em 2003 (da página 27 à 36)
Autor: FÁTIMA REGINA ABREU ALVES ANTONIO AUGUSTO SAMPAIO PATRICYA SANTOS F. DOS ANJOS SANDRA JAGER PATROCÍNIO OSVALDO FONSECA SOUSA SANTOS
Artigo
Carcinoma de nasofaringe: A importância de diagnóstico precoce
![]()
Este trabalho tem como objetivo relatar um caso de carcinoma de nasofaringe, mostrando a evolução desde a identificação dos sintomas até o tratamento, comparando com os dados de literatura.
Foi realizada uma ressecção vídeo endoscópica da lesão para estudo anatomo-patalógico, seguido de tratamento com radioterapia e quimioterapia coadjuvante.
Avaliamos a evolução do caso relatado, concluímos que o diagnóstico precoce desse tipo de lesão é fundamental para um tratamento eficaz e um melhor prognóstico da patologia. Em seguimento ambulatorial, após 10 meses de tratamento, não houve recidiva de lesão local ou à distancia, nem complicações decorrentes da radioterapia.
Introdução
O carcinoma de nasofaringe (CNF) representa mais de 90% dos cânceres do cavum e 18% das malignidades na população chinesa.
Apesar de fazer parte do grupo de cânceres da cabeça e pescoço, ele tem características marcantes que o diferem: (1) a maioria dos casos não tem uma relação clara com alcoolismo ou tabagismo, (2) os pacientes são geralmente mais jovens, (3) maior acometimento de linfonodos ao diagnóstico, (4) é mais sensível à radioterapia e à quimioterapia, (5) apresenta uma sobrevida em 5 anos melhor do que os outros.
O objetivo do trabalho é reforçar a necessidade da suspeita por parte do otorrinolaringologista e do emprego de todo o arsenal d diagnóstico à disposição para avaliar os pacientes com tumor de nasofaringe, já que este apresenta sintomatologia variada de acordo com o local de sua origem. Apresentamos um caso atendido na Clínica de Otorrinolaringologia do Hospital do Servidor Público Municipal de São Paulo que foi submetido à radioterapia e quimioterapia, com seguimento pós-tratamento de 10 meses, sem recidivas ou complicações secundárias à terapia adotada.
Revisão de Literatura
De acordo com a Organização Mundial de Saúde (OMS), o CNF pode ser classificado, baseado no grau de diferenciação da lesão, como:
o OMS tipo 1: carcinoma epidermóide queratinizado, representa 30 a 40% dos casos que ocorrem em regiões do mundo com baixa incidência da enfermidade;
o OMS tipo 2: carcinoma epidermóide não queratinizado, 15 a 20% dos casos;
o OMS tipo 3: carcinoma nasofaríngeo indiferenciado, representa a maioria dos casos nas zonas de endemia.
Endêmico no sudeste da China, apresenta uma incidência de 30 a 80/ 100.000/ ano. Graus de incidência intermediária (8 a 12/ 100.000/ano) são encontrados no sudeste asiático, Caribe, bacia do mediterrâneo, norte da África e do Oriente Médio e na população esquimó. No oeste da Europa e Estados Unidos, o tipo 1 é relativa mente freqüente (30%), relacionado ao consumo de álcool e tabagismo.
Acomete principalmente homens, com pico entre os 40 e 50 anos. Em algumas regiões (norte da África) existe uma distribuição bi-modal, com picos entre 10 e 20 anos, e depois aos 50 anos. Vinte por cento dos casos de CNF ocorre em indivíduos com menos de 2 5 anos.
Sua etiologia parece depender da interação de fatores genéticos, ambientais, dietéticos e virais.
Sabe-se que a incidência deste tumor aumenta na população em que os genes chineses foram introduzidos. Chineses têm uma taxa 118 vezes maior do que brancos. Descendentes nascidos na América do Norte apresentam uma taxa 7 vezes maior do que brancos. Essa susceptibilidade entre chineses tem sido atribuída ao HLA-A2.
A presença dos alelos HLA-A2 e HLA-B Sin-2 associa-se ao aumento do fator de risco para a forma indiferenciada (risco relativo = 2, 3 5), porém essa susceptibilidade genética está mais baseada em estudos de grupos familiares do que em estudos em grande escala.
A presença do DNA do vírus Epstein-Barr (EBV) nas células do CNF define esta associação. Descoberto em 1964, por Epstein e Barr, o EBV está espalhado em todas as áreas do mundo, infectando mais de 95% da população adulta e ganhando o nome informal de "Everybody's vírus". Em 1968, foi demonstrado ser o agente causador da mononucleose infecciosa e muitos outros relatos seguiram-se ligando o EBV a várias outras síndromes clínicas. Em 1970, foi demonstrado que o vírus era capaz de imortalizar os linfócitos B, que eram uma das células alvo. Este potencial oncogênico serve de base ao papel do EBV no linfoma de Burkitt, às desordens linfoproliferativas pós-transplante e ao linfoma nos pacientes infectados pelo HIV O EBV pode infectar células epiteliais na nasofaringe e é um co-fator para o desenvolvimento do carcinoma da nasofaringe. Atualmente, radioterapia e quimioterapia mantêm-se como o principal tratamento para as malignidades associadas ao EBV Evidências recentes sugerem que a terapia adotada através da infusão de leucócitos humanos associados a células T citotóxicas EBV antígeno associadas pode formar uma nova estratégia para a profilaxia e para o tratamento de desordens linfoproliferativas induzidas pelo EBV Adicionalmente, uma vacina baseada na imunização, com a estrutura antigênica gp350, está sob avaliação.
A exposição precoce a alimentos defumados e salgados, devido à presença de nitrosaminas voláteis constitui causa importante da forma indiferenciada do CNF na população da China.
A exposição ocupacional à madeira tem relação com desenvolvimento do CNF e este risco é maior quando ocorre antes dos 25 anos, e para indivíduos soropositivos ao EBV.
A exposição ao formaldeído tem relação menos estabelecida com CNF.
Revisando a anatomia desta região, o cavum possui como limites:
o superior: corpo do esfenóide
o posterior: parte basilar do osso occipital
o laterais: óstio tubário, torus tubário e fosseta de Rosenmüller
o anterior: coanas
o inferior: véu palatino
A origem do CNF está na fosseta de Rosenmüller, um recesso localizado na parede lateral da nasofaringe,imediatamente acima e atrás do óstio tubário.
As neoplasias de nasofaringe, em sua grande maioria, são tumores malignos de diagnóstico tardio, devido a uma variedade de sintomas que podem apresentar, e pela dificuldade em se examinar a nasofaringe. Geralmente, têm início em torno da tuba auditiva ou no rebordo da coam, desenvolvendo-se em sentido à própria tuba, e também para cima, em direção à base do crânio. A sua invasão para baixo ou para diante é rara.
A sintomatologia pode ser variada, com sinais e sintomas decorrentes da localização inicial do tumor, ou da invasão das estruturas adjacentes como: otite média aguda ou crônica, hipoacusia, obstrução nasal, epistaxe, sinusite de repetição, rinite e cefaléia, trismo (invasão do espaço mastigatório) ou massa cervical . A extensão ascendente do tumor, através do forame lácero, leva ao comprometimento de pares cranianos. O 6° par geralmente é o primeiro a ser atingido, tendo como manifestação a diplopia. A erosão óssea da base do crânio está presente em 30% dos casos e pode associar-se à invasão dos pares cranianos IX, X, XI, e eventualmente XII, em 10 a 15% dos casos, causando entre outros, disfonia e alteração da deglutição.
Surdez (decorrente de otite média serosa secretora por compressão da tuba auditiva), acompanhada de neuralgia do trigêmeo (ramo maxilar superior) e assimetria do véu palatino constituem a tríade de Trotter. A invasão tumoral do espaço parafaríngeo pré-estilóide correlaciona-se com alterações do ramo mandibular do NCV, causando dor e posterior anestesia da região mandibular.
A epistaxe é geralmente resultante da erosão de vasos mucosos superficiais na porção anterior das narinas.
A nasofaringe possui uma rede linfática submucosa muito abundante, o que pode originar uma invasão ganglionar com bastante freqüência (75 a 90%), geralmente bilateral, podendo ser o primeiro sinal da doença.
As metástases à distância são encontradas com maior freqüência do que nos demais carcinomas de vias aerodigestivas superiores. Os sítios mais freqüentes são: óssea (70%), pulmonares, hepáticas e ganglionares extracervicais.
A maioria tem diagnóstico inicial já em estágio IV ou doença localmente avançada, porém um diagnóstico precoce sempre deve ser o objetivo, para isso um alto grau de suspeição e o auxilio dos exames complementares são necessários.
Para tal, em zonas endêmicas tem-se utilizado a sorologia anti-EBV no screening e diagnóstico precoce do tumor.
Os exames de imagem são uma ferramenta fundamental, sendo o CNF melhor evidenciado pela RM do que pela TC. A TC e a RM são métodos equivalentes para demonstrar a invasão óssea e a extensão linfática. Provavelmente, a RM seja melhor na determinação do volume tumoral, porque permite diferenciar o tecido inflamatório e detectar com precisão a invasão muscular, perinervosa e intracraniana.
O estudo de Pui MH, et al, sugere que o uso do SPECT Tc-99m MIBI seja útil para detecção do CNF primário e para diferenciação da recidiva de tumor residual e de fibrose após radiação. O Tc-99m MIBI se acumula na mitocôndria e no citoplasma das células após difusão passiva através da membrana celular, na dependência de potenciais elétricos gerados na mesma. As células malignas mantêm alto potencial transmembrana plasmática e mitocondrial devido ao elevado metabolismo celular. O índice de captação do TC-99m MIBI é menor na lesão metastática do que na primária, possivelmente por ter um metabolismo mais baixo.
A tomografia por emissão de positron com flúor-deoxi-glicose (FDG-PET) tem se mostrado uma ferramenta sensível na detecção de carcinomas de células escamosas. A fosforilação do FDG só é possível pela hexoquinase. Os tumores apresentam uma grande atividade de hexoquinase e acumulam o produto do metabolismo do MG. Estudos ainda são necessários para definir o papel do FDG-PET em pacientes com síndrome do carcinoma primário de origem desconhecida.
Testes de imunofluorescência indireta, para titulagem de IgA anti-antígeno do capsídeo viral e para o antígeno precocemente difuso são mais específicos para diagnóstico, sendo importantes para direcionar uma pesquisa em paciente com carcinoma oculto.
Também pode ser dosado o anticorpo para o complexo antigênico de membrana. A titulagem de anticorpos positivos é consistentemente mais elevada nos casos de carcinoma não queratinizado e indiferenciado.
A titulagem de anticorpos dependente da citotoxicidade celular é importante para determinar o curso clínico da doença. Títulos baixos têm relação com pior prognóstico. Essa titulagem talvez possa indicar os pacientes que, desde o início, devessem partir para uma terapia sistêmica.
O nível de receptor solúvel de IL-2 seria um fator prognóstico e um fator de resposta a radioterapia.
A biópsia deve ser realizada para comprovação do diagnóstico.
O carcinoma de cabeça e pescoço está entre as mais debilitantes formas de câncer. Os índices de sobrevivência a estes tumores variam e dependem da presença de sintomas precoces, acessibilidade anatômica e suprimento linfático. Apesar dos avanços na terapia e novos acessos cirúrgicos, o diagnóstico precoce permanece sendo o melhor prognóstico de sobrevida.
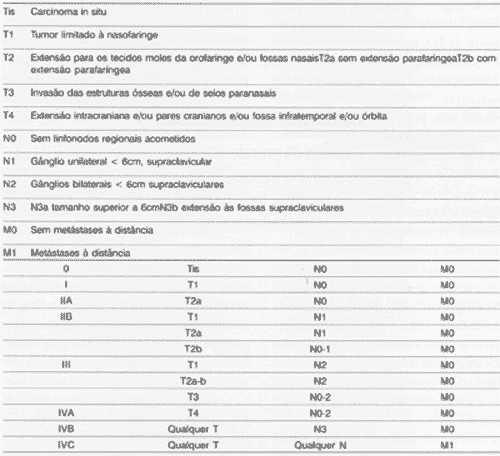
Os tumores são classificados e estagiados de acordo com a tabela 1.
Devem ser diferenciados de outros tumores da nasofaringe.
Dos tumores benignos, é importante considerar o angiofibroma de nasofaringe. Este tumor afeta pacientes do sexo masculino, jovens, com a tríade: obstrução nasal, massa em nasofaringe e epistaxes recorrentes. Corresponde a menos de 0,05% dos tumores de cabeça e pescoço. Pode crescer e causar grandes danos estruturais e funcionais. Seu ponto de origem é geralmente na parede latero-posterior da rinofaringe, assim como o CNF.
Dos tumores malignos, devem ser considerados o rabdomiossarcoma e o linfoma não Hodgkin. O rabdomiossarcoma é o tumor primário de hasofaringe mais freqüente em pacientes pediátricos. O linfoma não Hodgkin de nasofaringe é a segunda malignidade mais comum desta região.
O tratamento de escolha em estágios I e II é a radioterapia. Devido à localização, e pelo fato desses tumores serem rádios-sensíveis, a cirurgia é difícil e não é indicada, sendo o tratamento de escolha para os casos de linfonodos persistentes e recorrentes. O grau de controle local é de 70%, chegando, nos tumores T1 e T2, próximo a 90%.
Apesar da grande resposta inicial, existe uma alta taxa de recidiva, loco-regional, após radioterapia (18 a 54%) e por mostrarem um índice elevado de metástases à distância, uma terapia combinada parece ser uma boa escolha.
A quimioterapia coadjuvante parece muito atrativa já que existe um possível sinergismo com a radioterapia, principalmente quando a cisplatina e alguns outros quimioterápicos, que possuem efeito radiossensibilizante, são utilizados. A terá pia combinada de quimioterapia e radioterapia é indicada para os estágios III e IV
Fonte: Nasopharyngeal cancer, Hematology/Oncology Clinics of North American. 1993; 13
O tratamento padrão para o CNF avançado vem a ser radioterapia transmissão externa 70 Gy/7 semanas, e 3 ciclos de cisplatina concomitante, seguido por 2 a 3 ciclos de cisplatina/ 5 fluoracil adjuvante. Alguns relatos sugerem que a adição de baixas doses de braquiterapia a radioterapia externa também aumenta o controle local.
Em pacientes com doença recorrente ou metastática, a resposta à quimioterapia com binada é melhor do que a um agente isolado. Combinações com platinol, cisplatina e 5fluorouracil (5-FU), promovem taxas de resposta mais altas do que combinações sem platinol.
Pacientes com metástases à distância devem ser tratados com quimioterapia isolada ou outro tratamento paliativo. O tratamento cirúrgico para alguns pacientes com CNF recorrente parece ser promissor. Esses pacientes geralmente apresentam metástases regionais e à distância. Se a primeira recidiva está associada à metástase à distância, a cirurgia não é recomendada, assim como o envolvimento de nervos cranianos.
A toxicidade aguda secundária à radioterapia é representada pela mucosite, dermoepidermite, ageusia e disfunção salivar. O uso de protetores de linha média diminui a toxicidade aguda durante a radioterapia para carcinoma de cabeça e pescoço, sem comprometer o controle tumoral.
Tardiamente, pode surgir disfunção salivar (25-35%), trismo, complicações dentárias, diminuição da acuidade auditiva (25% em 1 ano, chegando a 46% em 5 anos), fibrose subcutânea, lesão de pares cranianos. Complicações neurológicas centrais são infreqüentes. As complicações de irradiação externa incluem: edema facial, dificuldade auditiva, sangramento nasal, rinorréia purulenta, Crismo, dor derivada de necrose óssea ou de tecido mole.
Relato de Caso
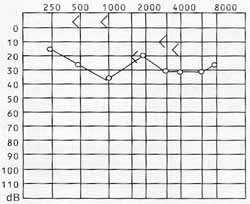
M.R.; 47 anos, sexo feminino, esteve em avaliação na Clínica de Otorrinolaringologia do Hospital do Servidor Público Municipal em junho de 2000, com queixa de obstrução nasal, hipoacusia e cefaléia, de dois meses de duração; na otoscopia observou-se efusão na orelha média à direita e tentou-se tratamento clínico para otite média serosa. Sem melhora clínica, foi então realizado exame audiométrico, que evidenciou gap aéreo-ósseo à direita com curva de disfunção tubárea do mesmo lado e ausência de reflexo (figura 1), e nasofibroscopia, com visualização de tecido regular, séssil, em abertura faríngea do óstio tubáreo à direita. A tomografia computadorizada de seios paranasais e nasofaringe, de agosto de 2000, mostrou velamento parcial de seio maxilar esquerdo, espessamento da parede lateral direita da nasofaringe, com formação polipóide vegetante de 1,0 X 1,5 cm que não se acentuou pelo contraste e promovia assimetria na coluna aérea local, obliterando o tórus tubáreo direito; fossa de Rosenmüller preservada; plano gorduroso parafaríngeo simétrico e conservado (figura 2). A tomografia computadorizada de ossos temporais de mesma data revelou velamento subtotal da mastóide e cavidade timpânica direita, com leve retração focal de membrana timpânica (figura 3). Em setembro de 2000, foi submetida a paracentese da orelha direita com saída de líquido claro e colocação de tubo de ventilação tipo Shepard; na mesma ocasião, foi feita ressecção vídeoendoscópica transnasal da lesão da nasofaringe à direita, que acometia o referido óstio, tendo aproximadamente 1,5 X 2,0 cm, estendendo-se para dentro da tuba auditiva.OUVIDO DIREITO
OUVIDO ESQUERDO
TIMPANOMETRIA
Figura 1. audiometria de julho/00
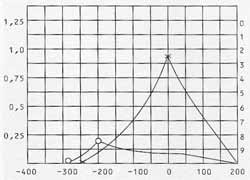
O diagnóstico anátomo-patológico foi de neoplasia escamosa in situ na maior porção, apoiado em córion conjuntivo com formação vascular e com área focal onde havia invasão neoplásica do mesmo. Após 2 meses, houve recidiva da lesão na nasofaringe, e foram realizadas turbinectomia parcial direita e remoção da lesão de tuba direita e de teto da nasofaringe por vídeoendoscopia. O anátomo-patológico foi de carcinoma espinocelular moderadamente diferenciado focal/invasor, in situ na sua maior porção. Na audiometria de controle notou-se entalhe em 2KHz leve (30dB), estando a audição preservada nas demais freqüências; orelha esquerda normal; boa discriminação. Nova avaliação audiométrica, em maio de 2001, mostrou perda neurossensorial à direita nas freqüências de 3 a 8KHz leve (35 dB) e normal à esquerda. A paciente foi acompanhada no setor de Oncologia, e submetida à radioterapia e quimioterapia em outro serviço. De fevereiro a julho de 2001, foram 19 ciclos de radioterapia acompanhados de 2 ciclos de quimioterapia; após um intervalo de 2 meses, concluiu os 6 ciclos finais da radioterapia com 2 ciclos de quimioterapia. A radioterapia foi realizada com acelerador linear de partículas - 6MV, tendo recebido a dose de 5000cGy, em cinco frações semanais de 200cGy/dia em campos facisis, englobando a nasofaringe e a tuba auditiva. A quimioterapia foi realizada com cisplatina (30mg/sem). Em seguimento de nosso serviço, a nasofibroscopia de março de 2002 demonstrou amputação parcial de corneto inferior direito, orlas e óstios tubáreos pérveos, nasofaringe livre de lesão, havendo discreta secreção mucóide amarelada; exame otoscópico com ótica rígida mostrou membranas timpânicas normais, íntegras, sem tubo de ventilação à direita, sem sinais de efusão na orelha média. A sorologia de abril de 2002 mostrou um anti VCA IgG reagente 166 Au/ml (D.O 1,755 - cut off 0,160) e anti VCA IgM negativo.
Figura 2. tomografia computadorizada de seios paranasais e nasofaringe de agosto/2000 com velamento parcial de seio maxilar esquerdo, espessamento da parede lateral direita da nasofaringe, com formação polipóide vegetante na mesma.
Figura 3. tomografia computadorizada de ossos temporais de agosto/2000 com velamento subtotal da mastóide e cavidade timpânica direita.
Discussão
A maioria dos casos de CNF é diagnosticada em estágio avançado, mas, devido à sintomatologia apresentada pela paciente, suspeitou-se precocemente de um tumor na nasofaringe e através do emprego do nasofibroscópio foi identificada uma massa na parede lateral do cavum. Para a adequada avaliação, foi realizada uma tomografia computadorizada que demonstrou lesão vegetante que comprometia o óstio da tuba deste lado com assimetria da coluna aérea da nasofaringe. Havendo necessidade de biopsiar a lesão para o diagnóstico, optou-se por colocação de tubo de ventilação no mesmo ato, até que se concluísse a investigação e fosse introduzido o tratamento adequado.
Após o resultado da biópsia de carcinoma espinocelular in situ, em sua maior porção e focal/invasor, solicitou-se a colaboração do serviço de oncologia; o estadiamento da paciente foi I (T1N0M0). Apesar de, na literatura indicar para o estadiamento I e II a realização de apenas radioterapia, neste caso, realizou-se radioterapia e quimioterapia coadjuvante com cisplatina que tem efeito radiossensibilizante. O grau de controle local nos tumores T 1 e T2 chega perto dos 90%, tornando o diagnóstico precoce um importante fator prognóstico de sobrevida. Outro fator de importância neste caso é que esta paciente não apresentava linfonodos acometidos, o que chega a ocorrer em 75 a 90% casos. A paciente não apresentava exposição ocupacional à madeira e nem era descendente de chineses.
Na avaliação audiométrica, durante a radioterapia, observou-se disacusia neurossensorial leve nas freqüências de 3 a 8KHz, à direita. A paciente apresentou rinorréia pós-radioterapia, mas evoluiu sem estenose no óstio tubáreo do lado da lesão, com total resolução do quadro de otite média secretora. Após seguimento de 10 meses de tratamento radioterápico e quimioterápico, não apresentou recidiva da lesão local e nem metástases à distância.
A sorologia com contagem da carga viral só foi realizada em abril de 2002. O diagnóstico de infecção aguda é confirmado quando a pesquisa de anticorpos específicos da classe IgM é positiva para antígeno do capsídeo do vírus (VCA). A reação positiva para anticorpos IgG, independente do título e negativa para IgM indica infecção pregressa e, por tratar-se de um dado isolado, será necessário um acompanhamento.
FÁTIMA REGINA ABREU ALVES - Médica Assistente do Serviço de Otorrinolaringologia do HSPM/SP. Pós-Graduanda (Mestrado) do Curso de Pós-graduação em Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
ANTONIO AUGUSTO SAMPAIO - Médico Assistente do Serviço de Otorrinolaringologia do HSPM/SP.
PATRICYA SANTOS F. DOS ANJOS - Médica Residente (R2) do Serviço de Otorrinolaringologia do HSPM/SP
SANDRA JAGER PATROCÍNIO -Médica Residente (R2) do Serviço de Otorrinolaringologia do HSPM/SP.
OSVALDO FONSECA SOUSA SANTOS-Médico Residente (R3) do Serviço de Otorrinolaringologia do HSPM/SP
All rights reserved - 1933 /
2026
© - Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico Facial