Caderno de Debates (Suplementos)
![]() Bem vindo ao nosso Caderno de Debates!
Bem vindo ao nosso Caderno de Debates!
Artigo publicado no Caderno de Debates da RBORL:
Vol.71 ed.5 de Setembro - Outubro em 2005 (da página 32 à 37)
Autor: J.A. Pinto1, N.M.O.2, S.R.H.2, E.P. Prado3
Relato de Caso
A técnica da palatoplastia no tratamento da estenose de rinofaringe
![]()
INTRODUÇÃO
A estenose de nasofaringe (ENF) adquirida é uma obliteração parcial ou total da comunicação normal entre a nasofaringe e a orofaringe, devido à formação de tecido cicatricial.1
A ENF adquirida é um problema médico grave, geralmente associado como uma complicação pós-operatória da cirurgia do Ronco Primário e/ou da Síndrome da Apnéia e Hipoapnéia Obstrutiva do Sono (SAHOS).2
Sua incidência varia de 1 a 2 % e a maioria dos casos se deve a problemas de técnica cirúrgica.3-5
O tempo necessário para que esta estenose se desenvolva é variável.2
De difícil solução, suas principais causas são: destruição excessiva da mucosa palatal, cirurgia na presença de processos inflamatórios, adenoidectomia no mesmo tempo cirúrgico da cirurgia sobre o palato (causa mais comum), entre outros.3
Pinto classifica as estenoses em três graus conforme a severidade: grau I, quando somente as porções laterais do palato mole aderem à parede posterior; grau II, quando a estenose torna-se circunferencial com abertura central de um a dois centímetros de diâmetro e grau III, com diâmetro menor que um centímetro ou fechamento total.3,6
Embora problemas com vias aéreas possam ser mais imediatamente catastróficos e potencialmente ameaçadores da vida, a ENF pode ser um problema muito significante e incapacitante com, às vezes, opções cirúrgicas limitadas para o seu reparo.7
Numerosas técnicas são relatadas, no entanto, nenhuma se mostrou totalmente eficaz.6
A necessidade de estabelecer diretrizes para o manejo desta entidade clínica incomum atesta para a natureza complexa do problema, assim como a necessidade de uma técnica confiável para sua correção cirúrgica.1
Este trabalho tem como objetivo, além de revisão da literatura, relatar três casos de tratamento cirúrgico de estenose de rinofaringe pós-uvulopalatoplastia assistida a laser (LAUP) e palatoplastia, operados em outros locais, através da técnica da palatoplastia realizada no Núcleo de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço de São Paulo (NOSP).
CASOS CLÍNICOS
Caso 1
J. M. S., 37 anos, operador industrial, procedente de Olinda/PE. Sua queixa principal era obstrução nasal. Como antecedentes pessoais tem história de haver nascido com lábio leporino incompleto, tendo sido operado aos 8 meses de idade. Há 6 anos foi submetido a uma palatoplastia para modificar a ressonância da voz. Referiu piora da respiração e fez mais três palatoplastias, sendo a última há 1 ano e meio.
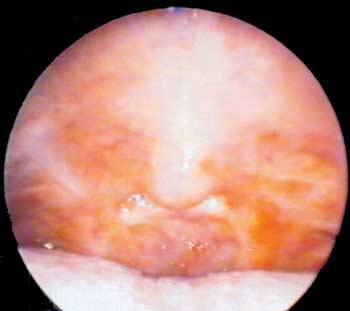
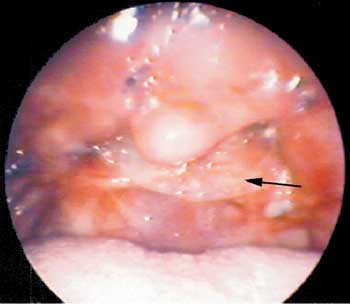
Ao exame otorrinolaringológico foi observado palato mole colapsado com fenda mediana permeável à nasofibroscopia (Figura 1), pilares posteriores aderidos bilateralmente à parede posterior da orofaringe e palato duro preservado. Presença de estenose principalmente à esquerda com aproximadamente 1,5cm de diâmetro ao nível de palato mole (ENF grau II).
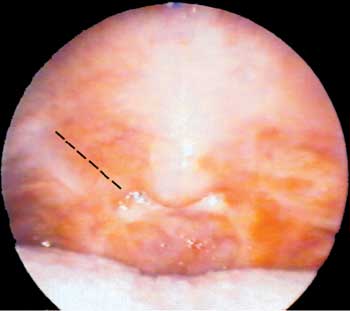
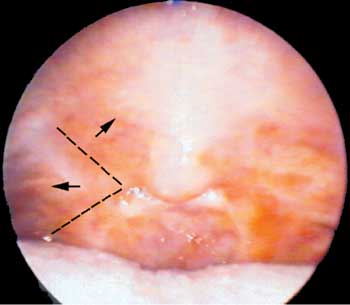
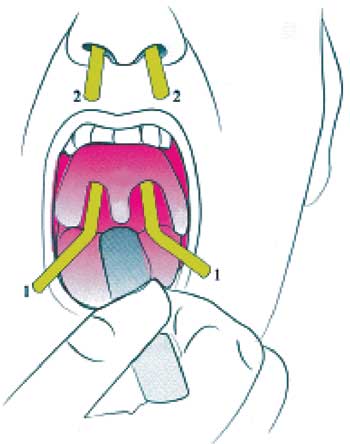
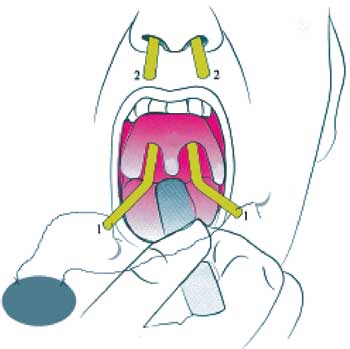
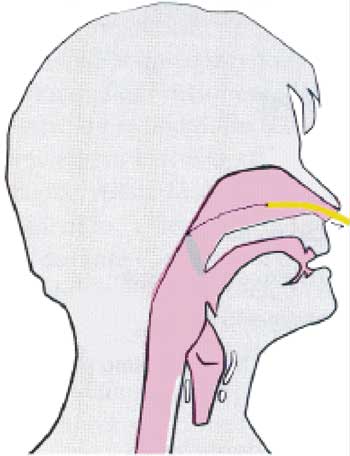
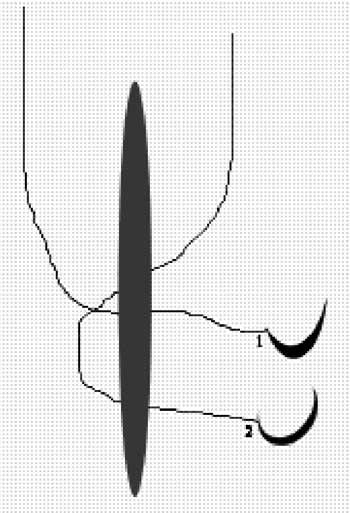
Foi submetido à técnica de palatoplastia com incisão no palato mole no sentido látero-superior (Figura 2), a partir do ponto superior da loja amigdaliana direita. O retalho triangular criado, de base súpero-lateral, é demucolizado, rebatido, tracionado e suturado na extremidade superior do palato mole. Uma segunda incisão é realizada na região estenótica e direcionada ínfero-lateralmente. O retalho triangular, criado de base lateral, é descolado da parede posterior, tracionado e suturado na parede lateral (Figura 3). Os mesmos procedimentos são repetidos do lado oposto. Foi confeccionada "stent" ("Sylastic®" - placa de silicone da XOMED de 0.1mm) que foi colocada desde a rinofaringe até a orofaringe introduzindo-se uma sonda nelaton em fossa nasal esquerda e outra em fossa nasal direita, até alcançar a orofaringe (Figura 4), retirando-se as duas extremidades das mesmas pela cavidade oral (Figura 5). Realizou-se, então, sutura com fio inabsorvível entre a extremidade 01 de cada sonda e as regiões súpero-lateral esquerda e direita do stent (Figura 6). Por conseguinte, a extremidade 02 de cada sonda é tracionada no sentido de retirá-las pelas fossas nasais, posicionando-se o stent no limite entre a orofaringe e a nasofaringe (recobrindo a área cruenta), posteriormente ao palato mole (Figura 7). A outra extremidade do fio inabsorvível é então separada da sonda e transfixada na região septal anterior, da mesma forma que se faz a fixação do splint nasal na septoplastia (Figuras 8 e 9).
Apresentou uma boa evolução pós-operatória e após um mês de cirurgia, o stent de rinofaringe foi retirado. A rinofaringe apresentou-se permeável, palato mole com boa mobilidade e bem cicatrizado (Figura 10). Em seis meses de follow-up o paciente está assintomático.
Caso 2
P. S. C., 56 anos, chegou ao nosso serviço com história de obstrução nasal, rinorréia constante, roncos e dificuldade de deglutição devido à obstrução nasal. Refere que o quadro clínico supracitado iniciou-se após LAUP por SAHOS.
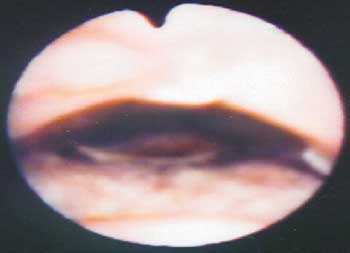
Ao exame otorrinolaringológico verificou-se marcante alteração na ressonância da voz, obstrução nasal significativa com problema de drenagem da mesma e obstrução quase total ao nível do palato mole. Na tentativa de visualizar a área, foi realizada uma nasofibroscopia flexível sem sucesso devido ao pequeno diâmetro do lúmen, classificando-se esta ENF como grau III.
Foi submetido à mesma técnica de palatoplastia descrita anteriormente para correção da estenose. E o stent colocado em rinofaringe foi mantido por cerca de um mês.
No primeiro mês de pós-operatório o paciente apresentava-se sem queixas e o exame nasofibroscópico revelou diâmetro adequado do espaço rinofaríngeo.
Em um ano de follow-up o paciente encontra-se assintomático.
Caso 3
J. A. M., 30 anos, branco. Chegou ao nosso serviço queixando-se de obstrução nasal, sinusites de repetição, anosmia, fala hiponasal, xerostomia, rouquidão e ronco. Paciente já havia sido submetido à LAUP por SAHOS grave.
Ao exame físico observou-se presença de estenose de rinofaringe grau II.
O paciente foi submetido à técnica de palatoplastia descrita neste trabalho com uso do stent por um mês. Após a retirada do stent, o paciente apresentava-se assintomático e com abertura adequada da rinofaringe.
Um ano após o procedimento cirúrgico, o paciente continua mantendo uma abertura adequada de nasofaringe com alívio completo dos sintomas previamente relatados.
Figura 1. Exame videoendoscópico da cavidade oral pré-operatório revelando estenose de rinofaringe.
Figura 2. Incisão súpero-lateral em palato mole.
Figura 3. Incisão Ínfero-lateral em região estenótica com rebatimento de retalhos.
Figura 4. Esquema da introdução de sonda por ambas as fossas nasais até o nível de orofaringe.
Figura 5. Esquema da retirada da extremidade distal de ambas as sondas pela cavidade oral.
Figura 6. Esquema da sutura com fio inabsorvível entre a sonda e as regiões súpero-lateral esquerda e direita do stent.
Figura 7. Tração das sondas locando-se o stent na área cruenta, posteriormente ao palato mole.
Figura 8. Esquema da fixação do stent na região septal anterior.
Figura 9. Exame Fibroscópico no 1º mês de pós-operatório demonstrando Stent em rinofaringe.
Figura 10. Exame após 1 ano de pós-operatório mostrando diâmetro adequado de nasofaringe.
DISCUSSÃO
A Uvulopalatofaringoplastia (UPFP) foi introduzida na década de 80 por Fujita para o tratamento da Síndrome da Apnéia e Hipoapnéia Obstrutiva do Sono (SAHOS) e da Roncopatia primária, assim como outras formas de palatoplastias são utilizadas para o tratamento destas doenças.2,7,8 Apesar dos benefícios, as complicações da cirurgia permanecem significantes.7,8
Podemos dividir as complicações em pré e intra-operatória, pós-operatória imediata e pós-operatória tardia6,9.
As complicações pré e intra-operatórias (como flacidez e colapso devido ao uso de narcóticos no pré ou intra-operatório; dificuldades à intubação e edema - de ocorrência comum - ou hemorragia pós-operatória) são relacionadas, principalmente, à potencial ocorrência de apnéias. Complicações relacionadas às vias aéreas representam cerca de 75% das complicações intra-operatórias da UPFP.1,6
Das complicações imediatas à UPFP, a insuficiência velofaríngea é a mais comum, cerca de 20%; outras complicações imediatas são deiscência de suturas, infecções, odinofagia e hemorragias.6-8
Complicações tardias são menos comuns. Destas, a mais a mais severa é a estenose de nasofaringe, devido à dificuldade de correção e pelo grave comprometimento da função palatina. Outras complicações menos freqüentes são infecção faríngea, rinolalia, xerostomia e sensação de corpo estranho na faringe.6,7 Atualmente, trauma cirúrgico (complicação pós-operatória da UPFP) é a causa mais comum, geralmente relacionada à inabilidade do cirurgião e desconhecimento técnico.2,4
A maioria destas complicações é autolimitada estando relacionadas à contratura e/ou ausência de úvula5,10. Entretanto, em alguns casos, o problema pode persistir por mais tempo causando desconforto ao paciente.6
De rara ocorrência, cerca de 1 a 2% segundo Pinto et al., o largo uso da UPFP tradicional e mais recentemente da LAUP para tratamento da SAOS e da Roncopatia primária têm levado a um aumento significante na incidência desta entidade clínica incomum.1,3,6
A ENF adquirida é uma obliteração parcial ou total da comunicação entre a nasofaringe e a orofaringe secundária à formação de tecido cicatricial1. Segundo Duyne e Coleman é o estreitamento ou a contração da via aérea superior ao nível da junção da orofaringe com a nasofaringe.2
Segundo Pinto et al., as estenoses são classificadas em três graus conforme a severidade: grau I, quando somente as porções laterais do palato mole aderem à parede posterior; grau II, quando a estenose torna-se circunferencial com abertura central de um a dois centímetros de diâmetro e grau III, com diâmetro menor que um centímetro ou fechamento total.3,6
Dentre os fatores que predispõem à ENF pós-UPFP podemos citar: infecção, uso excessivo de eletrocautério, necrose com laceração excessiva da mucosa e ressecção exagerada dos pilares posteriores.6,11
Atualmente, muito pouco tem sido escrito sobre esta complicação severa e seu manejo.4
O manejo do sangramento intra e pós-operatório com tampão nasofaríngeo e/ou eletrocautério é a mais importante causa de ENF. Adenoidectomia associada à UPFP aumenta muito o risco do desenvolvimento de ENF2. Outro erro técnico inclui o desnudamento das paredes faríngeas posterior e lateral.2,4
Além disso, o uso do laser KTP (potassium titanyl phosphate) para realização de adenoidectomia está associado a uma incidência extremamente elevada de ENF.4
O tempo necessário para a formação da estenose é variável. A severidade da estenose é também variável, podendo ser um estreitamento mínimo e assintomático até um fechamento total do intróito.2
A severidade clínica da lesão pode variar desde o estreitamento suave da abertura nasofaríngea com sintomas de obstrução nasal, discurso hiponasal e dificuldade de deglutição até a obstrução nasofaríngea completa causando rinorréia rebelde ao tratamento clínico, rinossinusite de repetição, otite média de efusão e distúrbio da olfação.1
Embora problemas com vias aéreas possam ser mais imediatamente catastróficos e potencialmente ameaçadores da vida, a ENF pode ser um problema muito significante e incapacitante com opções cirúrgicas limitadas para o seu reparo, havendo a necessidade de se estabelecer diretrizes para o manejo desta entidade clínica através de uma técnica confiável para sua correção cirúrgica.1,7
O tratamento cirúrgico das estenoses é sempre um desafio, devendo ser realizada aproximadamente 6 meses após o procedimento inicial. Numerosas técnicas são relatadas, no entanto, nenhuma se mostrou totalmente eficaz.6
Dentre as alternativas terapêuticas destacam-se a zetaplastia, a rotação de retalhos de mucosa faríngea ou bucal, o enxerto livre de pele ou mucosa e a vaporização com laser de CO2.1,3
Segundo Toh et al., o mais importante no procedimento cirúrgico é a abertura do segmento estenosado recobrindo toda a área cruenta com um flap epitelial. Dois pacientes no qual ele utilizou esta técnica de transposição de flaps palatais bivalvulados apresentaram melhora de seus sintomas e o autor sugere que para estenoses moderadas a severas, a rotação de flaps palatais bivalvulados é um método simples de correção de estenoses nasofaríngeas.1
Stepnick relatou a correção de um caso de ENF através da dissecção da área estenótica e reconstrução com um flap livre radial e injeção da parede posterior da faringe com KenalogÒ. Este paciente apresentou sinéquias de repetição da parede posterior com maus resultados clínicos.7
Coleman et al. avaliaram 6 pacientes que cursaram com ENF pós-UPFP, os quais foram tratados com laser de CO2 através de incisões radiais na membrana estenótica com variados números de aplicações. Os pacientes evoluíram satisfatoriamente, referindo melhora da respiração nasal e do ronco.2
Já Krespi et al., num estudo retrospectivo de 8 anos, onde 18 pacientes com ENF pós-UPFP foram tratados com laser de CO2, preconizou a utilização de um obturador nasofaríngeo para as estenoses de moderada a severa com intuito de manter os contornos e evitar a reestenose da neonasofaringe. Todos os pacientes apresentaram boa evolução com um neolúmen nasofaríngeo maior que 3cm.4
CONCLUSÃO
A ENF, apesar de sua baixa incidência, quando existente torna-se um problema incapacitante de difícil manejo cirúrgico.
Nossos três pacientes submetidos à técnica cirúrgica da palatoplastia evoluíram satisfatoriamente num follow-up de um ano, todos referindo desaparecimento de seus sintomas prévios.
A utilização da palatoplastia no tratamento da ENF ainda continua sendo uma boa opção terapêutica com melhora dos roncos e da obstrução nasal.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Toh E, Pearl AW et al. Bivalved Palatal Transposition Flaps for the Correction of Acquired Nasopharyngeal Stenosis. American Journal of Rhinology 2000; 14 (3): 199-204.
2. Duyne JV, Coleman Jr JA. Treatment of Nasopharyngeal Inlet Stenosis Following Uvulopalatopharyngoplasty With the CO2 Laser. Laryngoscope 1995; 105: 914-8.
3. Pinto JA, Colombini NEP, Faller GJ. Surgeries' Complications of Obstructive Sleeping Apnea Syndrome. Otolaryngology - Head and Neck Surgery 2002; 127: 151-2.
4. Krespi YP, Kacker A. Management of nasopharyngeal stenosis after uvulopalatoplasty. Otolaryngology - Head and Neck Surgery 2000; 123: 692-5.
5. Croft CB, Golding-Wood DG. Uses and Complications of Uvulopalatopharyngoplasty. J Laryngol Otol 1990; 104: 871-5.
6. Pinto JA. Uvulopalatofaringoplastia. In: Pinto JA. Ronco e Apnéia do Sono. 1a edição. São Paulo: Revinter; 2000. p.151-60.
7. Stepnick DW. Management of Total Nasopharyngeal Stenosis Following UPPP. Ear Nose Throat Journal 1993; 72 (1): 86-90.
8. Lee WC, Skinner DW et al. Complications of palatoplasty for snoring or sleep apnea. The Journal of Laryngology and Otology 1997; 111: 1151-4.
9. Katsantonis GP. Limitations, Pitfalls and Risk Management in Uvulopalatopharyngoplasty. In: Fairbanks & Fujita. Snoring and Obstructive Sleep Apnea. 2nd edition. New York: Raven Press; 1994; 147-62.
10. Vieira MBM, Leite SHP, Cunha FC. Zetapalatofaringoplastia (ZPFP): Nova Técnica Cirúrgica no Tratamento do Ronco e Apnéia Noturna. Revista Brasileira de Otorrinolaringologia 2001; 67 (1): 56-60.
11. Fairbanks DNF. Uvulopalatopharyngoplasty complications and avoidance strategies. Otolaryngol. Head Neck Surg., 102: 239-45, 1990.
1 Diretor do Núcleo de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço de
São Paulo e Diretor do Serviço de Otorrinolaringologia do Hospital e Maternidade São Camilo.
2 Residentes do Núcleo de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço de São Paulo.
3 Médica Otorrinolaringologista do Núcleo de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço de São Paulo.
Núcleo de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço de São Paulo.
Endereço para correspondência: Alameda dos Nhambiquaras, 159 Indianópolis São Paulo SP 04090-010.
Tel/Fax (0xx11) 5573-1970 - E-mail: japorl@uol.com.br
Artigo recebido em 29 de março de 2004. Artigo aceito em 17 de julho de 2004.
All rights reserved - 1933 /
2026
© - Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico Facial