Caderno de Debates (Suplementos)
![]() Bem vindo ao nosso Caderno de Debates!
Bem vindo ao nosso Caderno de Debates!
Artigo publicado no Caderno de Debates da RBORL:
Vol.71 ed.4 de Julho - Agosto em 2005 (da página 3 à 6)
Autor: Otávio A. Curioni1, Jozias A. Sobrinho1, Ali Amar1, Daniel K. Ortellado2, Marilene P. Rosa3, Abrão Rapoport1
Relato de Caso
Importância da avaliação imunohistoquímica no diagnóstico do sarcoma sinovial da cabeça e pescoço: relato de caso
![]()
INTRODUÇÃO
O sarcoma sinovial é uma neoplasia maligna que ocorre primariamente em extremidades (membros superiores e inferiores) e raramente é encontrada na cabeça e pescoço1. Em 1927, Lawrence Weld Smith2 nomeou essa lesão de sinovioma, dando uma conotação benigna à doença. A primeira descrição na cabeça e pescoço aparece em 1954 quando Jernstrom3 relatou um caso de sarcoma sinovial da faringe. A experiência clínica com essa lesão na região da cabeça e pescoço é limitada, em nítido contraste com a maior experiência nas lesões de extremidades.
Sua incidência estimada na população geral é de 2,75: 100.000 habitantes, sendo mais freqüente no sexo masculino que no feminino (2:1). A idade média de aparecimento é 28 anos, sendo mais freqüente nas extremidades inferiores (90% - 95%), ainda que apareça em regiões que, aparentemente, não têm relação com estruturas sinoviais, como a parede abdominal, parede torácica e períneo. Às vezes, cresce próximo às articulações, bainhas tendinosas e bursa, mas raramente envolvem a membrana sinovial. Sua incidência em cabeça e pescoço é baixa, variando entre 3% a 5% do total de casos da enfermidade3.
A característica morfológica dos achados histopatológicos da lesão é um importante fator de erro diagnóstico. O sarcoma sinovial apresenta morfologia bifásica das células tumorais, isto é, células fusiformes e células semelhantes a células epiteliais. Apesar do mimetismo, as células tumorais não possuem as características dos sinoviócitos. As células tipo epiteliais de cubóides a colunares formam glândulas ou crescem em cordões sólidos. As células fusiformes organizam-se em fascículos densamente celulares que circundam as células epiteliais. Alguns sarcomas sinoviais são monofásicos, formados apenas por células fusiformes ou do tipo semelhante a células epiteliais. Ambos os subtipos celulares estão dispostos em tecido colágeno associado a formações vasculares ramificadas e dilatadas de paredes finas (hemangiopericitoma-like)4. Todavia, outros são bifásicos, o que determinaria uma progressão e disseminação lenta4,5.
Decorrente de sua baixa freqüência na cabeça e pescoço e a tendência em ocorrer próximo a grandes articulações,tem sido postulada uma relação com o tecido sinovial. Sendo a região da cabeça e pescoço pobre em tecido sinovial, uma recente hipótese é que o sarcoma sinovial surgiria de células mesenquimais totipotentes6. Por outro lado, células sinoviais normais ou reativas não expressam queratina, tendo sido levantada a possibilidade de que o sarcoma sinovial não se diferencie através de estruturas sinoviais, como tradicionalmente aceito, mas através do verdadeiro epitélio.
Devido à escassa experiência com essa doença e a pouca literatura existente, tanto o diagnóstico quanto o tratamento em cabeça e pescoço não estão totalmente definidos. Em geral, o tratamento está baseado na ressecção com margem de segurança, para diminuir as taxas de recorrência local e a disseminação à distância. Por outro lado, o diagnóstico histológico, antes do advento da imunohistoquímica, era difícil, e levando a confusão, freqüentemente, com outros sarcomas.
RELATO DE CASOS
Paciente 1: feminina com 17 anos apresentou-se ao Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis com uma história de aparecimento de nódulo em região cervical há dois anos. À inspeção da face, notava-se uma assimetria facial às custas de lesão nodular profunda de região parotídea esquerda com 3x4 cm nos maiores eixos que, à palpação, apresentava superfície lisa, consitência fibroelástica, mobilidade em relação aos planos profundos e à pele que a recobria e era indolor. O exame otorrinolaringológico não apresentava anormalidades. A biópsia por punção com agulha fina mostrou tratar-se de lesão mesenquimal, podendo corresponder a mioepitelioma ou neoplasia mesenquimal. Os exames auxiliares de imagem (ultra-sonografia e tomografia computadorizada) evidenciaram lesão sólida no espaço parotídeo. Foi, então submetida à parotidectomia total com preservação do nervo facial e o diagnóstico histopatológico foi o de mioepitelioma. Vinte meses após a cirurgia apresentou recorrência local da lesão (Foto 1). Foi realizado novo exame histopatológico que revelou lesão neoplásica maligna (Foto 2) cujo laudo imunohistoquímico evidenciou: sarcoma sinovial: citoqueratina positiva focalmente; EMA, antígeno epitelial de membrana (E29) positivo; vimentina (V9) positivo; actina alfa de músculo liso (1 A 4) negativo; proteína S-100 negativo; CD34 - célula endotelial (QB-END/10) negativo; MIC 2, sarcoma de Ewing (12E7) positivo; desmina (D33) negativo. A paciente foi submetida a novo tratamento cirúrgico, obtendo-se ressecção com boas margens de segurança. Encontra-se no terceiro mês de pós-operatório, sem evidência clínica de recorrência.
Paciente 2: mulher de 38 anos, branca, foi encaminhada ao Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis com história de nódulo em região geniana esquerda, de aparecimento há 18 meses e que nos últimos quatro meses apresentou crescimento rápido e doloroso. À inspeção, observou-se uma assimetria facial devido à lesão nodular profunda de 8 X 6 cm em região malar esquerda que apagava o sulco nasogeniano e deslocava inferiormente a comissura labial esquerda. À palpação, a lesão apresentava mobilidade em relação ao plano ósseo. O exame otorrinolaringológico não revelou alterações. A biópsia evidenciou neoplasia mesenquimal (Foto 3) tendo-se realizado tratamento cirúrgico para ressecção da lesão. O exame imunohistoquímico mostrou tratar-se de sarcoma sinovial monofásico de alto grau de malignidade: citoqueratina (coquetel AE1/Ae3) positiva focalmente; EMA, antígeno epitelial de membrana (E29) positivo; vimentina (V9) positivo 4+/4+; KI67, antígeno (MIB-1) índice de proliferação celular superior a 20%; proteína p53 negativo; proteína S-100 (policlonal) negativo; natural killer (NK1) negativo; CD34 - célula endotelial (QB-END/10) positivo 4+/4+; desmina (D33) negativo. Oito meses após a cirurgia, não há sinais clínicos e/ou radiológicos de recorrência local, regional ou à distância.
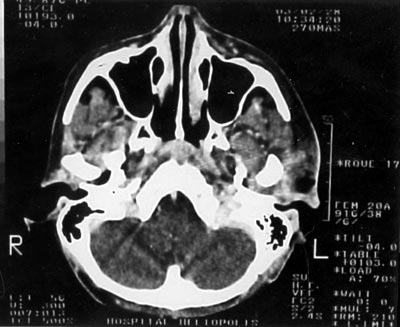
Foto 1. TC pescoço - Corte Axial: evidenciando aumento de partes moles de região parotídea esquerda, caracterizando recorrência local.
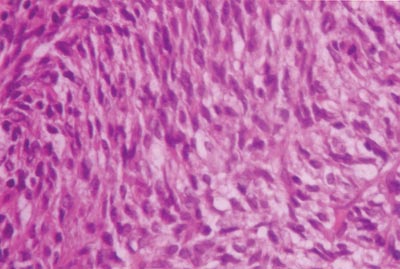
Foto 2. Caso 1 - HE 400 X - Preparação histológica de Sarcoma sinovial - HE - 400 XX
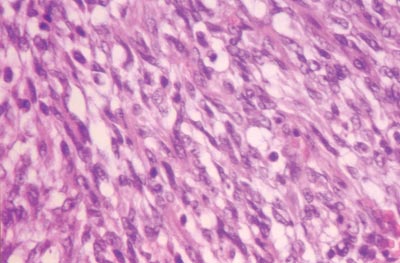
Foto 3. Caso 2 - HE 400 X - Preparação histológica de Sarcoma sinovial - HE - 400 XX
DISCUSSÃO
As maiores séries de sarcoma sinovial em cabeça e pescoço são coletâneas de casos de diferentes centros. Dada a pequena incidência e conseqüente pouca experiência dos profissionais envolvidos, tanto o diagnóstico quanto a orientação terapêutica são polêmicos. Entretanto, os cerca de 100 casos relatados caracterizam bem esse sítio, sendo a hipofaringe a região mais frequentemente afetada. Outras localizações são os espaços parafaríngeo, retrofaríngeo e cervical, tendo sido descritos também no palato mole, língua, região maxilo facial, tonsilas, ângulo mandibular, ouvido médio e esôfago cervical3.
Tem havido confusão acerca do diagnóstico do sarcoma sinovial de cabeça e pescoço, não havendo diferença microscópica entre ele e o de extremidades. O exemplo típico é o de um tumor que tenha forma bifásica, sendo que um predomínio epitelial do sarcoma sinovial pode ser mal diagnosticado como adenocarcinoma. Contrariamente, um diagnóstico incorreto de fibrossarcoma pode ser feito quando predomina o componente de células fusiformes4,7.
O sarcoma sinovial é caracterizado por um complexo e relativamente distinto imunofenótipo que inclui coexpressões de marcador mesenquimal (vimentina) e marcadores epiteliais (citoqueratinas, antígenos de membrana epitelial - EMA). Os achados morfológicos de diferenciação celular, embora raros, são fundamentais para a caracterização de diagnósticos diferenciais com outros sarcomas fusiformes tais como fibrossarcomas e tumores malignos de bainha de nervos periféricos. A imunoreatividade para proteínas CD99 e S-100 representaria potencial para erro diagnóstico e também têm sido relatados, em ambos, componentes de células fusiformes e epiteliais do sarcoma sinovial9. A caracterização imunohistoquímica do tipo sarcoma sinovial nos casos relatados foi definida pela positividade dos marcadores mesenquimal e epitelial, respectivamente, vimentina e citoqueratina, antígeno de membrana epitelial (EMA). Como os maçadores epiteliais (citoqueratina, EMA) podem não estar presentes concomitantemente no tumor, a pesquisa de ambos aumenta a acurácia diagnóstica.
Esse relato difere de outros com relação à apresentação inicial e localização específica dos tumores. Tipicamente, os pacientes apresentar-se-iam com massa cervical evoluindo há vários meses, com sintomas associados tais como rouquidão, disfagia e dispnéia. O sítio mais comumente relatado seria a hipofaringe8. Ambos os indivíduos apresentaram-se com queixas cosméticas devido à presença de massa cervical e facial e eram mulheres.
Nos casos de lesões de extremidades, um dos mais importantes fatores prognósticos de sobrevida é o volume do tumor. Em cabeça e pescoço, o volume tumoral determina também efeito no tocante à ressecção, uma vez que tumores extensos nessa região têm maiores chances de serem ressecados com margem estreita, na tentativa de eliminar a doença mantendo a função. No presente relato o tumor de menor tamanho apresentou recorrência precoce enquanto o de maior tamanho está sob controle. Embora o volume do tumor seja fator determinante, outros fatores são importantes, como a presença de metaplasia óssea e/ou extensa calcificação, idade (melhor em adultos jovens), localização em extremidades, menor atividade mitótica e presença de 50% ou mais de necrose9.
O tratamento de eleição é a ressecção cirúrgica com ampla margem de segurança. Mesmo assim as taxas de recorrência local alcançam 25% a 30% dos casos10. Postula-se a radioterapia pós-operatória para complementar tratamento e eliminar doença microscópica.
O papel da quimioterapia é ainda incerto. Alguns autores têm obtido um significativo aumento da sobrevida com seu uso, com respostas total ou parcial em 50% dos casos com metástase, porém com recorrências em menos de um ano11.
Recentemente, a descoberta de quimiossensibilidade do sarcoma sinovial a componentes da isofosfamida representou um avanço clínico na conduta terapêutica de sarcomas de partes moles de adultos8. A quimioterapia, a nosso ver, estaria indicada nos casos de recorrência locorregional ou à distância. Dada a raridade dessas lesões, os dados referentes a condutas multiterapêuticas ainda são limitados. Além disso, a escolha de uma conduta mais racional no sarcoma sinovial depende do seu reconhecimento e da correta classificação.
A sobrevida desses pacientes está diretamente relacionada à presença de metástase regional, recorrência e metástase à distância. A metástase para linfonodos regionais ocorre em cerca de 12% dos casos em cabeça e pescoço e cerca de 23% nos casos de extremidades. As metástases à distância ocorrem em aproximadamente 33% a 81% dos casos, afetando principalmente os pulmões em uma fase, geralmente avançada da enfermidade, até mesmo vários anos após o diagnóstico12,13,14,15. Em nossos dois casos não houve ocorrência de metástase regional ou à distância e ambas as pacientes encontram-se bem, sem evidência de doença em atividade, ainda que uma delas tenha sido submetida à ressecção de recidiva local.
CONSIDERAÇÕES FINAIS
Em decorrência da pouca experiência com o sarcoma sinovial nos diferentes centros especializados em cirurgia de cabeça e pescoço, é prudente uma abordagem cirúrgica radical com amplas margens de segurança e um seguimento minucioso, para detecção precoce de eventual recorrência. Quanto ao diagnóstico diferencial, impõe-se o emprego do método imunohistoquímico que inclui os marcadores mesenquimais e epiteliais.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Moore DM, Berke GS. Synovial Sarcoma of the Head and Neck. Arch Otolaryngol Head Neck Surg, 1987; 113:311-3.
2. Pack GT, Ariel IM: Synovial Sarcoma (malignant synovioma): A report of 60 cases. Surgery, 1950; 28:1047-84.
3. Karlsruher SJ, Samith Ma, Vallejos AH. Sarcoma Sinovial en cabeza y cuello. Rev Otorrinolaringol Cir Cabeza & Cuello, 1996; 56:73-80.
4. Dei Tos AP, Dal Cin P, Sciot R. Synovial sarcoma of he larynx and hypopharynx. Ann Otol Rhinol Laryngol, 1998; 107:1080-5.
5. Machen SK, Easley KA, Goldblum JR. Sarcoma synovial of the extremities. Am J Surg Pathol, 1999; 23: 268-75.
6. Kartha SS, Bumpous JM. Synovial cell sarcoma: Diagnosis, treatment, and outcomes. Laryngoscope, 2002; 112:1979-82.
7. Majeste RM, Beckman EN. Synovial sarcoma with an overwhelming epithelial component. Cancer, 1988; 61: 2527-31.
8. Connelly EF, Budd GT. Ifosfamide in the treatment of tissue sarcomas. Semin Oncol, 1996; 23: 16-21.
9. Rosai J. Ackerman's Surgical Pathology. 8th Edition, St Louis, Ed: Mosby 1996, cap.25, volume 2, 2090-3.
10. Cantin J, Mc Neer GP, Chu F, Booher RJ. The problem of local recurrence after treatment of soft tissue sarcomas. Ann Surg, 1967; 168: 47-52.
11. Ryan JR, Baker LH, Benjamin RS. The natural history of metastasic synovial sarcoma: experience of the Southwest Oncology Group. Clin Orthop, 1982; 164: 257-60.
12. Cadman NL, Soule EH, Kelly PJ. Synovial Sarcoma: An analysis of 134 tumors. Cancer, 1965; 18: 613-27.
13. Roth JÁ, Enziger FM, Tannenbaum M. Synovial sarcoma of head and neck: A follow-up study of 24 cases. Cancer, 1975; 35:1243-53.
14. Ishida T, Kojima T, Iijima T. Synovial sarcoma with a predominant epithelial component. Int J Surg Pathol, 1994; 1:261-8.
15. Jernstrom P. Synovial sarcoma of the pharynx: Report of a case. Am J Clin Pathol, 1954; 24:957-61.
1Cirurgião do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis
2Residente do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis
3Médica do Serviço de Anatomia Patológica do Hospital Heliópolis
Endereço para Correspondência: Prof. Dr. Abrão Rapoport - Rua Iramaia, nº 136 - Jd. Europa
CEP- 01450-020 - São Paulo - SP - Tel.: (011) 289-6229 - e-mail: hosphel.cpg@terra.com.br
Trabalho realizado no Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis (Hosphel), São Paulo, Brasil
Artigo recebido em 06 de outubro de 2003. Artigo aceito em 26 de março de 2004.
All rights reserved - 1933 /
2026
© - Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico Facial