INTRODUÇÃOA hipertensão arterial sistêmica (HAS) é uma doença prevalente, com alta morbi-mortalidade em todo o mundo, mas com controle clínico bem-sucedido na maioria dos casos, desde que seja feito diagnóstico precoce e adesão do doente ao tratamento proposto. É uma doença multifatorial, apresentando relação com fatores genéticos e ambientais, porém a fisiopatologia não está totalmente elucidada1,2.
Outra doença que vem sendo vista com alta morbidade na população é a Síndrome da Apnéia Obstrutiva do Sono (SAOS), e está despertando grande interesse na comunidade médica, pela ainda escassa elucidação de todas as conseqüências que ela pode trazer, e de seus mecanismos para atingir tais complicações3.
O ronco está presente em 90 a 95% dos casos de SAOS, e é por isto que é um sintoma que deve ser investigado4. Essa síndrome está presente em 9% da população masculina entre 30 e 60 anos, e em 4% da população feminina nessa mesma faixa etária5. O quadro clínico da doença pode abranger até centenas de pausas respiratórias durante o sono, com dessaturações intensas da oxihemoglobina, arritmias cardíacas e sintomas diurnos e noturnos, como enurese noturna, cefaléia matinal, sonolência excessiva diurna, queda do rendimento intelectual, sintomas depressivos, impotência sexual e até alterações da personalidade. É a mais séria manifestação dos distúrbios respiratórios sono-dependentes.
A SAOS vem sendo relacionada cada vez mais a patologias cardiovasculares, principalmente à hipertensão, que é citada como a morbidade mais prevalente entre os pacientes de SAOS previamente ao seu diagnóstico6. Neste quadro, a SAOS vem sendo cada vez mais estudada como fator relacionado à gênese da hipertensão em alguns pacientes, embora não haja um consenso quanto a essa questão.
OBJETIVOSNeste estudo temos como meta avaliar as alterações implicadas na presença da hipertensão arterial em pacientes portadores de SAOS.
MATERIAIS E MÉTODOSEstudamos uma população de pacientes do Ambulatório de Ronco e Apnéia do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo, no período de fevereiro de 1999 a fevereiro de 2002, em um total de 42, sendo 30 (71,42%) pacientes homens e 12 (28,58%) mulheres, com idades variando de 21 a 77 anos (média de 45,3, dp = 9,372706), todos com diagnóstico de SAOS confirmado pela polissonografia.
Essa população foi dividida em dois grupos, de 21 pacientes cada, considerando a presença ou ausência de hipertensão arterial sistêmica. O critério usado é de medidas da pressão sistólica maior que 140 e diastólica maior que 90, medidas em pelo menos três leituras, em diferentes ocasiões, ou com menos leituras mas acompanhadas de sintomas ou com leituras muito altas2.
Os grupos foram avaliados tanto por critérios subjetivos quanto objetivos em nosso estudo.
A avaliação subjetiva contou com a classificação do paciente em 3 escalas7,8,9:
- Escala de Epworth: é um questionário de 8 itens graduados de 0 a 3 pontos, de acordo com a intensidade as sonolência. Somam-se os resultados obtidos nos 8 itens, e teremos uma pontuação que será tanto mais alta quanto maior for a sonolência. O total de pontos é de 24, e consideramos normal um escore igual ou menor que 6.
- Escala de Sonolência Diurna de Stanford: consiste na graduação da sonolência do paciente durante o dia em uma escala de 0 a 10.
- Escala de Ronco de Stanford: classifica a intensidade do ronco pelo paciente em uma escala de 0 a 10 pontos.
Objetivamente, avaliamos os pacientes com o exame de polissonografia, que sabidamente é um exame indispensável no diagnóstico qualitativo e quantitativo da SAOS, bem como de sua gravidade. Ela nos dá o índice de distúrbios respiratórios (IDR), que contabiliza os episódios de apnéia (parada da respiração durante o sono por mais que 10 segundos) e de hipopnéia (há parada da respiração, porém por menos de 10 segundos). O IDR então é aplicado para a classificação da apnéia em:
- Leve - de 5 a 15 eventos por hora
- Moderada - de 15 a 30 eventos/hora
- Grave - mais que 30 eventos/hora.
A análise estatística de nossos dados foi feita a partir de médias e desvio padrão, com teste de significância pelo software Microsoft Excel e Analyse-it , usando o teste ANOVA.
RESULTADOSA amostragem, como já afirmamos, foi dividida em 2 grupos com o mesmo número de pacientes, e vamos agora aferir as diferenças encontradas nas análises propostas acima.
Na Figura 1, observamos gráficos comparativos entre a média obtida na escala de Epworth nos dois grupos. Há uma diferença entre as médias, com número maior entre os pacientes hipertensos em relação ao grupo controle. Ao aplicarmos os testes estatísticos, entretanto, a diferença não mostrou-se significativa, conforme Tabela 1.
Resultados semelhantes obtivemos ao comparar as escalas de Ronco e Sonolência Diurna de Stanford, onde o grupo de pacientes hipertensos teve um resultado em média maior que no grupo controle, mas sem significância estatística. (Figuras e Tabelas 2 e 3)
Tabela 1

Tabela 2

Tabela 3
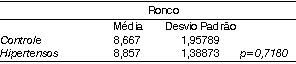
Tabela 4

Tabela 5

Para a Figura 4, com gráfico de pontos, apresentamos a comparação entre os valores de IDR nos grupos (Tabela 4). Neste caso, a análise nos mostrou significância estatística entre os grupos, com os hipertensos apresentando IDR maior que o grupo controle. Os dados diferenciando os pacientes em apnéia leve, moderada e grave estão na Tabela 6, onde vemos que os pacientes hipertensos apresentaram maior número de apnéias graves.
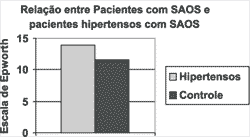
Figura 1
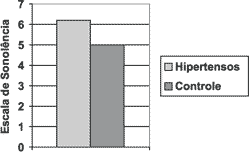
Figura 2
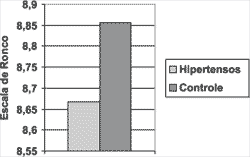
Figura 3
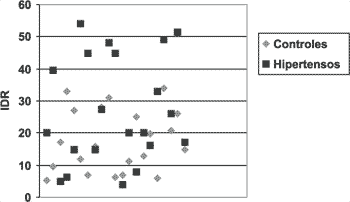
Figura 4
Não há ainda esclarecimento bem definido quanto aos fatores responsáveis pela relação entre hipertensão e SAOS. Há estudos que mostram ser muito prevalente a hipertensão em pacientes com apnéia obstrutiva previamente ao diagnóstico de SAOS6, favorecendo hipótese de ser a condição de hipóxia do paciente apneico um fator de elevação da pressão arterial. Outros dados nos mostram que há, em pacientes normotensos, elevações noturnas da pressão arterial (PA), concomitantes com dessaturações de oxiemoglobina. Essas elevações de PA reduzem-se em número com a presença de NCPAP (Non-Continuous Positive Air Pressure)10. Estudos experimentais sugerem participação da bradicinina na relação HAS/SAOS, o que evidencia responsividade vascular alterada em apneicos hipertensos. A respiração alterada na SAOS produz reduções na pressão intratorácica que facilita o retorno venoso ao coração. A resposta máxima à bradicinina está diminuída em apneicos hipertensos, mas esta redução mostrou-se reversível após tratamento com CPAP (Continuous Positive Air Pressure)11.
Além da HAS, outras patologias cardiovasculares estão ligadas à SAOS, como angina, doença isquêmica do miocárdio e acidentes vasculares cerebrais, sem contar com outros fatores de risco concomitantes3,12. Muito correlacionada à HAS e SAOS também está a obesidade13, uma vez que aparece prevalente tanto em pacientes hipertensos quanto em pacientes com apnéia obstrutiva.
Nosso estudo mostrou que os pacientes hipertensos são, entre aqueles que portam SAOS, aqueles que apresentam maior graduação nas escalas de Epworth, Ronco e Sonolência de Stanford, porém sem ter significância estatística.
Já no caso da avaliação da gravidade da SAOS, os valores de IDR em hipertensos mostrou-se significativamente elevado em relação ao grupo controle. Dividindo os pacientes de cada grupo em apnéia leve, moderada e grave, podemos observar maior proporção de pacientes graves nos hipertensos em relação ao grupo controle, em que predomina a apnéia leve.
Tais dados reforçam a relação existente entre SAOS e HAS, uma vez que a gravidade da apnéia nestes pacientes mostrou-se mais intensa. Deve haver, então, pelo otorrinolaringologista, maior atenção a este grupo de pacientes, pois estão em maiores riscos de complicação da SAOS e também há a apnéia obstrutiva como fator de alteração de débito cardíaco e reatividade vascular.
CONCLUSÃONosso estudo mostrou claramente que a concomitância de hipertensão arterial sistêmica e SAOS representa um fator agravante no grau da apnéia, comprovada por polissonografia, embora nas análises subjetivas não houvesse diferença significante entre os grupos. Como a gravidade da apnéia obstrutiva relaciona-se com a hipertensão, o pronto tratamento da SAOS deve constituir-se de parte fundamental no tratamento de hipertensos apneicos, principalmente para prevenir complicações mais graves, como doença isquêmica do miocárdio e acidentes vasculares cerebrais.
REFERÊNCIAS BIBLIOGRÁFICAS1. He J, Whelton PK: Epidemiology and prevention of hypertension. Med Clin North Am 1997;81:1077.
2. The sixth report of the Joint National Committee on prevention, detection, evaluation and treatment of high blood pressure. Arch Intern Med 1997;157:2413.
3. He J, Kryeger MH, Zorich FJ, Conway W, Roth T. Mortality and apnea index in obstructive sleep apnea. Chest 1988;94:9-14.
4. Hoffstein V. Is snoring danger to your health? Sleep 1996;19:221-4.
5. Roux F, D'Ambrosio C, Mohsenin V. Sleep-related breathing disorders nad cardiovascular disease. Am J Med 2000:108:396-400.
6. Smith R, Robert J, Delaive K, Walld R, Manfreda J, Kryeger MH. What are obstructive sleep apnea pacients being treated for prior to the diagnosis? Chest 2002; 121(1): 164-72.
7. Hoddes E, Zarcone V, Smythe H, Philipps R, Demente WC. Quantification of sleepiness: a new approach. Psychophysiology 1973; 10:431-6.
8. Johns MW. A new method for measuring daytime sleepiness: the Epworth Sleepiness Scale. Sleep 1991;14:540-45.
9. Johns MW. Reliability and factor analysis of the Epworth Sleepiness Scale. Sleep 1992; 15:376-81.
10. Xiao D, Kang J, Wang Q. The occurrence of hypertension in patients with obstructive sleep apnea syndrome. Zhonghua Jie He He Hu Xi Za Zhi 1998: 21 (11): 654-7.
11. Duchna HW, Guilleminault C, Stoohs RA, Faul JL, Moreno H, Hoffman BB, Blaschke TF. Vascular reactivity in obstructive sleep apnea syndrome. Am J Resp Crit Care 2000; 161(1);187-91.
12. 12.Lopes RP.,Couto LGF, Fomin DS, Oliveira JAA. Associação entre ronco e infarto agudo do miocárdio. Anais do II Triológico de Otorrinolaringologia Programa Oficial 2001. p.83.
13. Carneiro CG, Cavallari FEM, Fomin DS, Oliveira JAA. Roncos e síndrome da apnéia obstrutiva do sono: associação com obesidade. Anais do II Triológico de Otorrinolaringologia. Programa Oficial 2001. p.84.
1 Médico residente na área de otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto, USP.
2 Mestre em Otorrinolaringologia pela Faculdade de Medicina de Ribeirão Preto/USP e Médico Assistente do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto, USP.
3 Professor Titular e Chefe da Disciplina de Otorrinolaringologia do Departamento de Oftalmologia, Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Faculdade de Medicina de Ribeirão Preto, USP.
Trabalho vinculado ao Departamento de Oftalmologia, Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo.
Endereço para correspondência: Departamento de Oftalmologia, Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Faculdade de Medicina de Ribeirão Preto.
Av. Bandeirantes, 3900 - Ribeirão Preto SP 14049-900 - Fone (0xx16) 602-2863 - Fax (0xx16) 602-2860
Artigo recebido em 19 de julho de 2002. Artigo aceito em 22 de agosto de 2002.


