INTRODUÇÃOA mucosite oral (MO) é uma complicação comum na vigência de quimioterapia e (ou) radioterapia, representando, respectivamente, cerca de 40% e 100% dos casos de inflamação da mucosa oral
1,2. Eritema, ulceração, hemorragia, edema e dor estão entre os sinais e sintomas, comprometendo nutrição, fala e ingestão hídrica do paciente, predispondo-o à infecção sistêmica
3-5. A Organização Mundial de Saúde (OMS) classifica a mucosite oral em: grau 0: ausente; grau 1: eritematosa; grau 2: eritematosa e ulcerada, tolerando-se sólidos; grau 3: eritematosa e ulcerada, tolerando apenas líquidos; grau 4: eritematosa e ulcerada, impossibilitada a alimentação
3. A laserterapia de baixa potência (LBP) atua na prevenção e tratamento da MO, proporcionando ações analgésica e anti-inflamatória, maior conforto ao paciente, manutenção da integridade da mucosa e melhor reparação tecidual
2-6. Propõe-se, com esse trabalho, analisar a eficiência da laserterapia no tratamento da mucosite oral.
APRESENTAÇÃO DO CASOBMCR, setor de oncologia pediátrica, 15 anos, sexo feminino, diagnosticada, inicialmente, com Sarcoma de Ewing em clavícula direita, submetida à quimioterapia com ifosfamida, etoposide e vincristina (doxorrubicina em ciclos subsequentes), sob nutrição parenteral, queixava-se de dor intensa. Detectando-se neutropenia febril e pancitopenia, a paciente recebeu concentrados de hemácias e plaquetas, além de granulokine, cefepime, fluconazol e nistatina. Sob tratamento ortodôntico, higiene oral precária, manifestaram-se lesões de mucosite grau 3 (OMS) na mucosa jugal e trígono retromolar esquerdos. A odontologia retirou o aparelho, removeu o biofilme e fez polimento dentário. Instituiu-se laserterapia três vezes por semana para tratamento das lesões de mucosite. Inicialmente, utilizamos o comprimento de onda (λ) 780 nm, densidade de energia 4,3 J/cm
2, analgésico, em torno das lesões. Na segunda sessão, aplicou-se o LBP com λ de 660 nm, densidade de energia 4,3 J/cm
2, terapêutico, em torno das lesões (Figura 1). BMCR foi orientada quanto à higiene oral e uso de bochechos com gluconato de clorexidina a 0,12%. Após a primeira sessão, houve remissão da dor; após a segunda, a paciente já se alimentava; após a quarta sessão, as lesões haviam diminuído, cicatrizando quase em sua totalidade após a quinta aplicação. Novo ciclo de quimioterapia foi iniciado duas semanas depois. Laser preventivo de λ 660 nm, densidade de energia 1,3 J/cm
2 por ponto, na região de mucosa jugal, assoalho bucal, língua e palato, três vezes por semana, foi aplicado, visando evitar recidiva das lesões. Atualmente, no quarto ciclo quimioterápico, a paciente não mais desenvolveu lesões de mucosite. Evidenciam-se, pois, eficácias clínica e funcional na LBP: acelerando a cicatrização das lesões, diminuindo as dores e o tempo de internação da paciente.
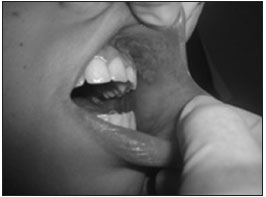
Figura 1. Região submetida à laserterapia (comprimento de onda 660 nm, densidade de energia, 4,3 J/cm
2) - mucosa jugal.
A mucosite bucal é definida como uma inflamação e ulceração dessa mucosa com formação de pseudomembrana e fonte potencial de infecções, especialmente na neutropenia febril
1, a exemplo da paciente BMCR. Patologicamente, na mucosite, uma úlcera rasa gera exsudato intersticial, resíduos celulares e de fibrina, produzindo uma pseudomembrana análoga à escara de uma ferida superficial em pele. A mucosite quimioinduzida varia de 40% a 76% para pacientes tratados com quimioterapia padrão e de alta dose, respectivamente
1. Na quimioterapia intensiva para remissão pós-recidiva, a associação ifosfamida, carboplatina e etoposide, assim como o irinotecan, são reconhecidamente tóxicos à mucosa oral
2. Agentes antimetabólitos (metotrexate, citarabina, mercaptopurina), alquilantes (melfalano, bulsufano), antibióticos (doxorrubicina) e o etoposide, ambos utilizados pela paciente, também induzem mucosite
1,2,6. No caso em questão, o LBP elimina a dor já na primeira aplicação. Atribui-se tal fato à liberação de β-endorfina nas terminações nervosas da úlcera, promovendo, simultaneamente, a bioestimulação dos tecidos, reparando mais rapidamente as ulcerações
2.
COMENTÁRIOS FINAISFaz-se necessário fomentar o uso do laser de baixa potência para prevenção e terapia de mucosite oral nos pacientes oncológicos. À Otorrinolaringologia, o mesmo se apresenta como uma opção viável, de baixo custo e sem efeitos colaterais.
REFERÊNCIAS1. Volpato LE, Silva TC, Oliveira TM, Sakai VT, Machado MA. Radiation therapy and chemotherapy-induced oral mucositis. Braz J Otorhinolaryngol. 2007;73(4):562-8. PMID: 17923929
2. Cruz LB. A influência do laser de baixa energia na prevenção de mucosite oral em crianças e adolescentes com câncer submetidos à quimioterapia [Dissertação]. Porto Alegre: Universidade Federal do Rio Grande do Sul; 2005.
3. Rampini MP, Ferreira EMS, Ferreira CG, Antunes HS. Utilização da terapia com laser de baixa potência para prevenção de mucosite oral: revisão de literatura. Rev Bras Cancerol. 2009;55(1):59-68.
4. Khouri VY, Stracieri ABPL, Rodrigues MC, Moraes DA, Pieroni F, Simões PB, et al. Uso do laser terapêutico para prevenção e tratamento da mucosite oral. Braz Dent J. 2009;20(3):215-20. DOI:
http://dx.doi.org/10.1590/S0103-644020090003000085. Zanin T, Zanin F, Carvalhosa AA, Castro PHS, Pacheco MT, Zanin IC, et al. Use of 660-nm diode laser in the prevention and treatment of human oral mucositis induced by radiotherapy and chemotherapy. Photomed Laser Surg. 2010;28(2):2337. DOI:
http://dx.doi.org/10.1089/pho.2008.2242 1. Acadêmico de Medicina da Universidade Federal de Campina Grande, UFCG (Acadêmico de Medicina)
2. Médico, formado pela Universidade Federal da Paraíba, UFPB (Médico do Programa Saúde da Família (Tavares,PB), Plantonista do Hospital Regional José Pereira Lima (Princesa Isabel, PB))
3. Acadêmica de Medicina da Universidade Federal de Campina Grande, UFCG (Acadêmica de Medicina)
4. Pós-graduada em Odontologia pela Pontifícia Universidade Católica do Rio de Janeiro, PUC-RJ (Cirurgiã-dentista e perita odontológica da Universidade Federal de Campina Grande, UFCG)
Universidade Federal de Campina Grande, UFCG.
Endereço para correspondência:
Niedson José de Siqueira Medeiros
Rua José Alves Medeiros. Bairro Cruzeiro
Princesa Isabel - PB. Brasil. CEP: 58755-000
Tel.: (0xx83) 9959-5550
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 01 de agosto de 2012. cod. 9741.
Artigo aceito em 15 de dezembro de 2012.


