INTRODUÇÃOCarcinoma epidermoide de língua é o câncer mais comum da cavidade oral, respondendo por 25% a 40% dos casos. A língua oral tem uma rica rede linfática e uma estrutura muscular que a torna o sítio mais frequentemente associado com metástases cervicais dentre os tumores dos outros sítios da boca
1.
As recidivas locais constituem a principal falha no tratamento dos carcinomas da boca. Contudo, a presença de metástase linfonodal por ocasião do tratamento inicial representa um dos principais fatores prognósticos adversos, com redução de aproximadamente 50% na expectativa de sobrevida
2,3. Recidivas são frequentes, especialmente entre pacientes com doença em estádio clínico avançado - III e IV - e dentro dos primeiros dois anos após o tratamento. Apesar do pior prognóstico relacionado à doença metastática, as recidivas regionais isoladas são pouco frequentes nos carcinomas das vias aerodigestivas superiores
4.
O objetivo deste estudo é verificar as causas de falha no tratamento dos carcinomas de língua e assoalho de boca em função do estadiamento.
MÉTODOO presente estudo foi aprovado no Comitê de Ética e Pesquisa da instituição onde foi realizado, sob o nº 071/2000.
Foram revisados os prontuários dos pacientes com carcinoma epidermoide de língua e soalho de boca, tratados cirurgicamente entre janeiro de 1978 e dezembro de 2007, em serviço de referência terciária. Excluídos os casos assintomáticos com seguimento inferior a 12 meses, foram selecionados 365 pacientes. Nos pacientes com doença no estádio I, não submetidos ao esvaziamento cervical eletivo, foi considerada recidiva regional apenas a segunda recidiva, após o tratamento do pescoço. Para o diagnóstico de segundo tumor primário, foi considerada a doença em outro sítio anatômico ou com pelo menos dois centímetros de distância do tumor original. Nos casos submetidos a tratamento de resgate, foi considerado sucesso terapêutico quando sem evidência de nova recidiva até a última consulta. Todos os pacientes foram reestadiados conforme a classificação TNM de 2002. Foi avaliada a frequência de recidivas locais, regionais, à distância e segundo tumor primário, conforme o sítio primário, estadiamento e radioterapia pós-operatória. As recidivas regionais e a distância relacionadas ao segundo tumor foram consideradas separadamente.
A sobrevida atuarial foi calculada pelo método de Kaplan-Meier e a diferença entre os grupos pelo teste de log-rank. O teste de qui-quadrado foi usado nas variáveis qualitativas. A análise multivariada usou o teste de regressão logística. Foram consideradas significantes as diferenças com valor de
p < 0,05.
RESULTADOSQuanto ao sítio primário, 160 casos apresentavam tumor na língua, 198 no soalho e sete casos acometiam igualmente ambos os sítios. A idade média foi de 53 anos (22 a 84). Em relação ao estádio T, 48 casos eram T1; 156 T2; 98 T3; e 63 T4. Quanto ao estadiamento pN, 193 eram pN0 e 172 pN+. Os tipos de recidiva são detalhados nas Tabelas 1 e 2. A radioterapia pós-operatória foi empregada em 27 pacientes pN0 e em 126 pacientes pN+. Entre os casos pN+, as recidivas locais foram observadas em 17/46 (36,9%) casos sem radioterapia e em 46/126 (36,5%) casos irradiados no pós-operatório (
p = 0,95).
Os resgates de recidivas locorregionais foram realizados com sucesso em 16/51 (31,3%) casos pN0 e em 3/77 (3,9%) casos pN+ (
p = 0,0001). Da mesma forma, o tratamento do segundo tumor primário teve sucesso em 13/29 (44,8%) pacientes resgatáveis no grupo pN0 e em 2/21 (9,9%) no grupo pN+ (
p = 0,01). As recidivas de acordo com o estadiamento T e a análise multivariada são mostradas na Tabela 3. À análise multivariada, os fatores T e pN foram os mais importantes para a recidiva local, com um valor
p, respectivamente, de 0,0002 e 0,02. A sobrevida atuarial de acordo com o estadiamento pN é mostrada na Figura 1.
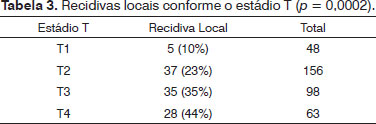
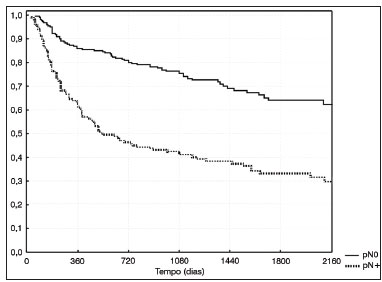
Figura 1. Sobrevida livre de doença conforme o estádio pN.
Recidiva é um relevante fator prognóstico: mesmo entre pacientes submetidos a um novo procedimento com finalidade curativa, os índices de controle da doença são baixos. Fisiologicamente, há duas possibilidades de recorrência: persistência do tumor, que permanece quiescente por longo período ou uma segunda lesão. Recorrência tardia parece estar mais relacionada às características do paciente do que ao efeito da terapêutica
4.
O tratamento do câncer do andar inferior da boca permanece principalmente cirúrgico, com a radioterapia adjuvante adicionada à doença em estádio avançado ou em pacientes com alto risco de falha locorregional
1. Apesar da menor sobrevida nos pacientes com metástase linfonodal, o controle regional é alcançado na maioria dos pacientes submetidos ao esvaziamento cervical e radioterapia pós-operatória. A principal falha ocorre no controle local, que está relacionada ao estadiamento T mais avançado e também ao estadiamento pN, conforme demonstrou a análise multivariada. Metade dos casos com recidiva regional apresentou recidiva associada no sítio primário. Nos casos com fenótipo de metastatização linfonodal, o tumor primário parece ser mais agressivo localmente, mas também deve ser considerada a possibilidade de recidiva em linfonodos sublinguais ou mesolinguais, não removidos no esvaziamento cervical, que poderiam ser confundidas com recidivas no sítio primário
5,6.
Outro fator que repercutiu na sobrevida foi a menor taxa de resgate nas recidivas locorregionais de pacientes inicialmente pN+, possivelmente relacionado ao estádio inicial mais avançado e maior utilização de radioterapia pós-operatória
7. A baixa frequência de recidiva à distância sugere um subdiagnóstico, considerando a não realização de exames subsidiários adicionais nas recidivas locorregionais irressecáveis. As metástases distantes têm relação direta com o estadiamento locorregional e na presença de recidiva
8.
Apesar da maior frequência de segundo tumor nos casos pN0, que pode ser explicada pela maior sobrevida deste grupo, uma vez que a incidência de segundo tumor é estável ao longo do tempo, também houve maior sucesso no tratamento desses pacientes no grupo inicialmente pN0
4,7. Acreditamos que o segundo tumor em maior número nos casos sem metastatização regional (pN0) possa ser explicado pela barreira natural na história da neoplasia de boca representada pela disseminação para os linfonodos regionais. Na ausência destes, a segunda neoplasia ocorre na faringe, esôfago, pulmão ou para o pâncreas. Esta última, muito mais frequente na história de sobrevidas longas. As metástases regionais refletem maior agressividade tumoral em todos os sítios e diminuição importante da sobrevida, a despeito do controle regional ser alcançado na maioria dos casos
3,4,9.
Tem-se demonstrado que, em pacientes com tumores HPV-positivos, as variáveis relacionadas a metástases regionais exercem um papel muito menos importante para o prognóstico que entre pacientes com tumores HPV-negativos. A melhor sobrevida entre pacientes HPV-positivos deve-se em parte ao melhor controle locorregional, supostamente refletindo maior sensibilidade à radioterapia e radiossensibilização pela cisplatina
10.
CONCLUSÃOO índice de sucesso no resgate cirúrgico é menor entre pacientes pN+, quando comparado com aqueles pN0, com maior índice de recidiva local e menor sobrevida.
REFERÊNCIAS1. Süslü N, Hoşal AŞ, Aslan T, Sözeri B, Dolgun A. Carcinoma of the oral tongue: a case series analysis of prognostic factors and surgical outcomes. J Oral Maxillofac Surg. 2013;71(7):1283-90. DOI:
http://dx.doi.org/10.1016/j.joms.2013.01.0182. Shah JP, Candela FC, Poddar AK. The patterns of cervical lymph node metastases from squamous carcinoma of the oral cavity. Cancer. 1990;66(1):109-13. PMID: 2354399 DOI:
http://dx.doi.org/10.1002/1097-0142(19900701)66:1<109::AID-CNCR2820660120>3.0.CO;2-A 3. Kowalski LP, Medina JE. Nodal metastases: predictive factors. Otolaryngol Clin North Am. 1998;31(4):621-37. DOI:
http://dx.doi.org/10.1016/S0030-6665(05)70076-1 4. Amar A, Franzi SA, Rapoport A. Evolution of patients with squamous cell carcinoma of upper aerodigestive tract. São Paulo Med J. 2003;121(4):155-8. PMID: 14595507
5. Ozeki S, Tashiro H, Okamoto M, Matsushima T. Metastasis to the lingual lymph node in carcinoma of the tongue. J Maxillofac Surg. 1985;13(6):277-81. DOI:
http://dx.doi.org/10.1016/S03010503(85)80064-3 6. Zhang T, Ord RA, Wei WI, Zhao J. Sublingual lymph node metastasis of early tongue cancer: report of two cases and review of the literature. Int J Oral Maxillofac Surg. 2011;40(6):597-600. PMID: 21277742 DOI:
http://dx.doi.org/10.1016/j.ijom.2010.12.009 7. Chedid HM, Franzi SA, Amar A, Lehn CN, Rapoport A, Dedivitis RA, et al. Recurrences of Oral and Oropharyngeal Cancer. Int Arch Otorhinolaryngol. 2009;13(1):69-77.
8. Coca-Pelaz A, Rodrigo JP, Suárez C. Clinicopathologic analysis and predictive factors for distant metastases in patients with head and neck squamous cell carcinomas. Head Neck. 2012;34(6):771-5. DOI:
http://dx.doi.org/10.1002/hed.218049. Leemans CR, Tiwari R, Nauta JJ, van der Waal I, Snow GB. Recurrence at the primary site in head and neck cancer and the significance of neck lymph node metastases as a prognostic factor. Cancer. 1994;73(1):187-90. PMID: 8275423 DOI:
http://dx.doi.org/10.1002/1097-0142(19940101)73:1<187::AID-CNCR2820730132>3.0.CO;2-J10. Klozar J, Koslabova E, Kratochvil V, Salakova M, Tachezy R. Nodal status is not a prognostic factor in patients with HPV-positive oral/ oropharyngeal tumors. J Surg Oncol. 2013;107(6):625-33. PMID: 23192334 DOI:
http://dx.doi.org/10.1002/jso.232921. Doutor em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço pela Universidade Federal de São Paulo UNIFESP, São Paulo - SP (Assistente do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, São Paulo - SP)
2. Docente Livre pelo Departamento de Cirurgia da Faculdade de Medicina da Universidade de São Paulo, São Paulo - SP (Diretor Técnico de Departamento de Saúde do Hospital Heliópolis, São Paulo, Cirurgião do Hospital São José, São Paulo)
3. Docente Livre pela Faculdade de Ciências Médicas de Santos UNILUS, Santos (Chefe do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, São Paulo, Cirurgião do Hospital São José, São Paulo)
4. Professor Livre-Docente. Supervisor do Grupo de Laringe do Departamento de Cirurgia de Cabeça e Pescoço do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Médico)
5. Professor Associado do Departamento de Cirurgia de Cabeça e Pescoço da Faculdade de Medicina da Universidade de São Paulo (Professor Associado do Departamento de Cirurgia de Cabeça e Pescoço da Faculdade de Medicina da Universidade de São Paulo)
6. Professor Titular do Departamento de Cirurgia de Cabeça e Pescoço da Faculdade de Medicina da Universidade de São Paulo (Professor Titular do Departamento de Cirurgia de Cabeça e Pescoço da Faculdade de Medicina da Universidade de São Paulo)
Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, São Paulo - SP, Brasil.
Endereço para correspondência:
Rogério Aparecido Dedivitis
Rua Cônego Xavier, nº 276
São Paulo - SP. CEP: 04231-030
Telefone: (11) 2067-0300
E-mail:
dedivitis.hns@uol.com.br Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 30 de junho de 2013. cod. 10981
Artigo aceito em 1 de agosto de 2013.


