INTRODUÇÃOO nariz desempenha funções vitais no organismo. Promove a filtração, o aquecimento e a umidificação do ar inspirado; representa o primeiro órgão na defesa contra alérgenos inalados; atua como órgão sensorial da olfação e caixa de ressonância na produção da fala. Condições que afetam a geometria nasal, como o desvio septal e a hipertrofia das conchas, podem prejudicar a patência nasal e, por conseguinte, a fisiologia nasal, por redução das dimensões internas da cavidade nasal e aumento da resistência ao fluxo aéreo respiratório
1-3.
A rinometria acústica é a técnica que permite aferir a geometria nasal de forma objetiva e não invasiva
4,5. Trata-se de um teste que se baseia na análise de ondas sonoras refletidas pela cavidade nasal em resposta a uma onda sonora incidente
6.
O presente trabalho teve por objetivo determinar as dimensões internas nasais de adultos com obstrução nasal decorrente de desvio septal e/ou hipertrofia de conchas e comparar estes resultados com os dados de normalidade. Para tanto, foram analisadas as áreas seccionais, e respectivas distâncias em relação às narinas, e os volumes de segmentos específicos da cavidade nasal, comparativamente aos respectivos valores de referência, determinados em indivíduos sem evidências de obstrução nasal, em estudo anterior realizado por Gomes
7.
MÉTODO
CasuísticaO projeto recebeu aprovação do Comitê de Ética em Pesquisa do Hospital de Reabilitação de Anomalias Craniofaciais da Universidade de São Paulo (HRAC/USP), sob o protocolo nº 381/2006-SVAPEPE-CEP, e da Comissão de Pesquisa Científica do Hospital Estadual Bauru (HEB), sob o protocolo nº HEB-CC-097/06.
Uma amostra de conveniência constituída por 30 adultos com obstrução nasal decorrente de desvio septal e/ou hipertrofia de conchas foi analisada, prospectivamente (cor branca ou parda, adultos com idade entre 18 e 40 anos, de ambos os sexos). Os participantes foram selecionados entre os indivíduos que se apresentaram para consulta no Ambulatório de Otorrinolaringologia do Hospital Estadual Bauru (HEB) com queixa espontânea e principal de obstrução nasal, de qualquer intensidade, confirmada posteriormente por exame físico. Aqueles que atendiam aos critérios de inclusão foram convidados a participar do estudo. Não foram incluídos pacientes com hipertrofia de tonsilas faríngeas ou obstrução de outras etiologias, com cirurgia nasal prévia, ou qualquer outra condição que impedisse a realização de todas as etapas do estudo. Pacientes que faziam uso de medicação nasal de qualquer tipo eram solicitados a interromper o tratamento durante 5 a 7 dias para a realização da rinometria acústica.
Exame clínicoO diagnóstico da obstrução nasal foi feito com base no conjunto de dados aferidos em anamnese e exame físico detalhado realizados segundo protocolo elaborado para este fim (Figura 1A-B). O protocolo de avaliação consistia, primeiramente, de anamnese dirigida, na qual foram levantados os seguintes parâmetros:

Figura 1. A: Protocolo de anamnese desenvolvido para o presente estudo; B: Protocolo de exame físico otorrinolaringológico desenvolvido para o presente estudo.
1. Tempo e duração das queixas obstrutivas;
2. Lado da obstrução nasal;
3. Frequência da obstrução nasal;
4. Sintomas de rinite;
5. Sintomas faríngeos;
6. Sintomas nasossinusais;
7. Sintomas otológicos;
8. Antecedentes nasais;
9. Doenças associadas e hábitos.
O exame físico otorrinolaringológico consistiu de rinoscopia anterior, realizada com foco de luz frontal e espéculo nasal, antes e após vasoconstrição nasal, rinoscopia posterior com espelho de Garcia, para a avaliação da rinofaringe, além de otoscopia e exame do segmento cervical, para pesquisa de lesões associadas. Quando as porções mais superiores das fossas nasais e da rinofaringe não puderam ser avaliadas de maneira satisfatória ao exame clínico, os pacientes foram submetidos à videonasofaringolaringoscopia flexível com endoscópio Storz de 3,4 mm de diâmetro. Esses cuidados foram tomados com o intuito de excluir lesões obstrutivas das porções respiratórias das fossas nasais, como tumorações nasais, pólipos de origem inflamatória ou neoplásica. No exame da cavidade nasal, foram avaliadas as características da mucosa e das secreções nasais, o grau e tipo de desvio septal e a presença de hipertrofia das conchas nasais inferiores. As variáveis aferidas tiveram caráter exclusivamente exploratório, para fins do presente estudo.
Rinometria AcústicaA avaliação rinométrica foi realizada no Laboratório de Fisiologia do HRAC/USP. Para tanto, foi utilizado o sistema
Eccovision Acoustic Rhinometer (HOOD Laboratories), realizada de acordo com Trindade et al.
8 e Gomes et al.
9. Um rinograma ilustrativo de um caso com obstrução nasal é mostrado na Figura 2.
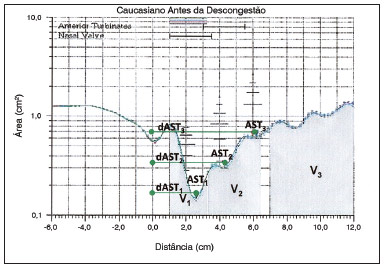
Figura 2. Rinograma típico de um paciente com obstrução nasal, mostrando os locais de medidas das áreas de secção transversa (AST), de suas distâncias em relação às narinas (dAST) e dos volumes nasais (V).
A partir do gráfico área-distância, foram calculadas as áreas de secção transversa nasais (AST), em cm
2, e suas distâncias em relação às narinas (dAST), em cm, na 2ª deflexão da curva, correspondente à área da válvula nasal (AST
1 e dAST
1), na 3ª deflexão (AST
2 e dAST
2), correspondente à extremidade anterior da concha nasal inferior e/ou média e na 4ª deflexão (AST
3 e dAST
3), correspondente à extremidade médio-posterior da concha nasal média
10. A primeira deflexão observada no rinograma, correspondente à região da narina, não foi considerada. Por esta razão, foram consideradas as três deflexões acima descritas como 1ª, 2ª e 3ª, respectivamente. A partir da integração da curva área-distância, foram, também, determinados os volumes do segmento situado entre 10 e 32 mm em relação à narina, correspondente à região da válvula nasal (V
1), do segmento situado entre 33 e 64 mm, correspondente à região das conchas nasais (V
2), e do segmento situado entre 70 e 120 mm, correspondente à região da nasofaringe (V
3), em cm
3.
11 As áreas e volumes foram medidos na cavidade nasal direita e esquerda e os resultados somados. O exame foi feito antes e após 10 minutos à aplicação de cinco gotas de vasoconstrictor nasal tópico (cloridrato de xilometazolina a 0,1%).
Análise dos dadosAs variáveis aferidas são expressas como média ± desvio-padrão. Para fins de comparação, foram utilizados os valores das áreas seccionais, de suas distâncias em relação às narinas, e dos volumes nasais observados em adultos sem evidências de obstrução nasal, de faixa etária equivalente, determinados em projeto desenvolvido anteriormente no Laboratório de Fisiologia do HRAC/USP
7-9,12. Para atender aos objetivos do presente estudo, a partir dos valores individuais aferidos em 60 cavidades nasais de 30 indivíduos sem obstrução nasal, calculou-se a soma das áreas e volumes observados nas cavidades direita e esquerda para cada indivíduo analisado e a média das distâncias. Os valores médios obtidos no grupo são apresentados na Tabela 1.
Para a identificação de valores rinométricos indicativos de obstrução nasal, calculou-se, a partir desses valores de referência, o limite inferior de normalidade, subtraindo dois desvios-padrão à média relatada
13. Comparações entre os grupos foram realizadas utilizando o teste "
t" de S
tudent (
p < 0,05).
RESULTADOSPara fins de análise, os dados aferidos em homens e mulheres foram reunidos em um só grupo (n = 30), visto que na condição basal, ou seja, antes da descongestão nasal, não foram constatadas diferenças estatisticamente significantes entre os dois sexos. Vinte e quatro apresentavam desvio de septo associado à hipertrofia de conchas nasais inferiores, cinco apresentavam desvio de septo isolado e um apresentava hipertrofia de conchas nasais inferiores isolada, ao exame clínico.
Na Tabela 2 são apresentados os valores médios das áreas seccionais e dos volumes (soma dos lados direito e esquerdo) e das distâncias dos três segmentos estudados relativamente às narinas (média dos lados direito e esquerdo) obtidos nos pacientes com obstrução nasal (ON).
Comparando os resultados obtidos com os valores controles (Tabela 1), verificou-se que, antes da descongestão nasal, os valores de AST do grupo ON foram significativamente menores nos três segmentos analisados. Após a descongestão, a diferença foi estatisticamente significante apenas para AST
1. A Tabela 2 mostra, ainda, que no grupo ON a variação percentual dos valores médios de AST
1, AST
2 e AST
3, após o uso do vasoconstritor, correspondeu a +17%, +58% e +54%, de maior magnitude que em indivíduos sem obstrução.
Com relação às distâncias dos segmentos analisados relativamente às narinas, a Tabela 2 mostra que, antes da descongestão nasal, as médias de dAST
1 e dAST
2 foram significativamente maiores no grupo ON. Após a descongestão, a diferença foi estatisticamente significante apenas para dAST
2.
Com relação aos volumes, antes e após a descongestão nasal, foram observados valores significativamente menores no grupo ON em todas as regiões analisadas, sendo que a variação percentual dos valores médios de V
1, V
2 e V
3, após o uso do vasoconstritor, correspondeu a +18%, +55% e +41%, respectivamente, de maior magnitude que em indivíduos sem obstrução.
Da comparação dos resultados individuais com os limites de normalidade calculados a partir dos dados de Gomes
7, complementada pela observação dos rinogramas, verificou-se que 18 pacientes do grupo ON apresentaram área subnormal (menor que o limite inferior de normalidade), em um ou mais, dos segmentos analisados (AST
1, AST
2 e AST
3); os demais (n = 12) apresentaram áreas acima do limite inferior de normalidade.
Para melhor interpretação desses achados, o grupo ON foi dividido em dois subgrupos: ON com AST subnormal (n = 18), e, ON com AST normal (n = 12). As médias das áreas individuais foram recalculadas, e, novamente, comparadas com os valores médios de referência de Gomes
7, conforme mostra a Tabela 3. Assim procedendo, constatou-se que as médias do subgrupo "ON com AST normal" foram significativamente menores que as do grupo controle de Gomes
7 apenas para AST
1. Já no subgrupo "ON com AST subnormal", as diferenças foram estatisticamente significantes nos três segmentos analisados, relativamente ao grupo controle de Gomes
7 e ao subgrupo "ON com AST normal".
Na Tabela 3 observa-se, ainda, que no subgrupo "ON com AST subnormal", a variação percentual dos valores médios de AST
1, AST
2 e AST
3 foi de maior magnitude (+27%, +82% e +74%, respectivamente) que a observada no subgrupo "ON com AST normal" (+6%, +32% e +33%, respectivamente), esta última comparável àquela observada no grupo controle de Gomes
7.
DISCUSSÃONo presente estudo, em condições basais, ou seja, sem o uso de vasoconstritor, três deflexões foram identificadas nos rinogramas gerados, à semelhança do que se verificou anteriormente em adultos e crianças normais
7-9. Foi possível constatar que o segmento mais estreitado, ou seja, a área de secção transversa mínima (ASTm), em 26 dos 30 casos analisados, estava localizada na porção anterior da cavidade nasal, a uma distância de até 3 cm das narinas, como descrito por Clement & Gordts
14, em artigo publicado pelo
Comitê de Padronização de Avaliação Objetiva da Via Aérea Nasal. Nestes 26 casos, portanto, a AST
1 e ASTm eram equivalentes. Essa primeira deflexão do rinograma, correspondente à válvula nasal, e identificada na literatura europeia como
I-notch em referência a
Isthmus nasi, se deslocava no sentido anterior sob efeito da descongestão, como observado no estudo original de Grymer et al.
15. Identificou-se, também, em todos os rinogramas, outra deflexão, situada à frente da deflexão que chamamos de primeira, correspondente à narina. Por se tratar apenas de um marco de referência (posição 0.0), foi desconsiderada nesta análise.
Analisando, mais detalhadamente, os resultados obtidos e comparando-os a dados normativos, foi possível constatar que as áreas seccionais médias dos três segmentos nasais analisados - válvula (AST
1), porção anterior (AST
2) e porção posterior das conchas nasais (AST
3) mostraram-se significantemente menores que áreas de referência definidas por Gomes
7 em adultos sem evidências de obstrução nasal. Naquele estudo, utilizando igual metodologia, foram observadas, em 60 cavidades nasais, áreas seccionais médias de 0,54, 0,98 e 1,42 cm
2, respectivamente, ao passo que, no presente estudo, as áreas corresponderam a 0,45, 0,80 e 1,13 cm
2 do lado direito, e, a 0,37, 0,87 e 1,22 cm
2 do lado esquerdo, respectivamente. Todos esses valores foram, de fato, significativamente menores que os observados nos indivíduos normais, o que se repetiu na análise dos volumes das três regiões nasais analisadas - válvula (V
1), conchas (V
2) e nasofaringe (V
3), na qual se observaram médias de 1,68, 3,98 e 18,93 cm
3, nos indivíduos normais, e valores de 1,46, 3,17 e 13,19 cm
3, do lado direito, e 1,31, 3,35 e 12,81 cm
3, do lado esquerdo, nos indivíduos com obstrução, respectivamente.
Estes valores são similares aos relatados por diferentes autores. No entanto, a comparação deve ser feita com cautela, porque inúmeras variáveis não controladas entre os diversos estudos influenciam as dimensões internas nasais, tais como grau de obstrução, idade, sexo, postura, raça, temperatura ambiente, ruídos externos, respiração, entre outras
6,16-21. É certo, portanto, que o comprometimento atingia, se não a todos, ao menos, a maioria dos pacientes analisados, o que se comprovou na análise individual dos dados. Ressalte-se que embora não pareçam diferenças substanciais, trata-se aqui de medidas quadráticas e cúbicas, o que significa que variações aparentemente pequenas podem representar, em verdade, modificações de grandeza suficiente para alterar a patência nasal.
Após a aplicação tópica de vasoconstritor nasal, procedimento usado de rotina na avaliação rinométrica para minimizar a interferência da mucosa sobre as medidas e aferir o aspecto esquelético, os valores médios aumentaram todos, como observado também para adultos normais
7. Outro dado a destacar é que o aumento percentual das áreas seccionais e volumes médios após a descongestão nasal, ou seja, a resposta ao vasoconstritor foi claramente maior no grupo com obstrução, comparativamente ao observado por Gomes
7 em normais, indicando a presença de um componente funcional na origem dos sintomas obstrutivos dos pacientes analisados, em adição às alterações esqueléticas observadas ao exame otorrinolaringológico. Sintomas compatíveis com obstrução de origem funcional foram, de fato, constatados na anamnese em alguns deles.
Ainda que não se tenha observado diferenças entre os lados, vale lembrar que se optou, no presente estudo, por analisar os valores resultantes da soma dos lados, com a finalidade de evitar as possíveis diferenças relacionadas ao ciclo nasal. Trata-se de um fenômeno fisiológico episódico que se caracteriza por ciclos alternados de congestão e descongestão da mucosa que afetam reciprocamente as duas cavidades nasais, levando a fases de repouso de baixo fluxo e fases de trabalho de alto fluxo
22,23.
Com relação às distâncias das três principais constrições identificadas no rinograma (dAST
1, dAST
2, dAST
3), em adultos controles, valores médios de 2,12, 3,82 e 5,74 cm, respectivamente, foram observados
7,12. No grupo com obstrução, analisado no presente estudo, do lado direito, as médias corresponderam a 2,14, 4,00 e 5,83 cm, respectivamente, e, do lado esquerdo, 2,24, 4,04 e 5,88 cm, respectivamente, ou seja, valores maiores, particularmente para dAST
1 e dAST
2. Diferenças entre lados, quando constatadas, não pareceram de significado clínico. Os resultados obtidos sugerem que a obstrução pode ter causado um certo deslocamento das principais constrições do trato nasal no sentido posterior, ao menos em parte dos casos, comportamento também observado após eliminada a participação da mucosa com a descongestão nasal.
Por fim, a análise visual dos rinogramas levou à constatação de que 12 dos 30 pacientes com evidências clínicas de obstrução nasal apresentavam curvas aparentemente normais (curva W-ascendente). Dividindo, então, o grupo total em dois subgrupos, e analisando, mais uma vez as médias, constatou-se que aquele com áreas subnormais (curva W-descendente) diferia do grupo controle em todos os segmentos analisados, enquanto o grupo de 12 pacientes com áreas individuais paradoxalmente normais diferia do grupo controle apenas em AST
1, o que pode significar uma tendência a pequenos estreitamentos circunscritos à região da válvula e explicar a sensação subjetiva de obstrução nasal experimentada por estes pacientes, dada a natureza resistiva desse segmento. Estudos nesse sentido são, portanto, necessários, visto que a sensação de obstrução não se limita ao tamanho da via aérea, ou, mesmo, à relação entre fluxos laminar e turbulento, como bem assinalaram Clement & Gordts
14.
Observou-se, ainda, que, enquanto no subgrupo com valores subnormais a resposta ao vasoconstritor se mostrou nitidamente aumentada em relação à observada em normais, nos 12 pacientes com valores normais a resposta se mostrou diminuída comparativamente a dos normais. Assim sendo, há que se investigar se esse comportamento não estaria relacionado a alterações na regulação autonômica da mucosa nasal, o que denotaria uma mucosa nasal doente, não reativa a estímulos adrenérgicos
24.
Em suma, face às demandas por uma medicina baseada em evidências, a presente investigação demonstra que a rinometria acústica pode contribuir para a análise objetiva da obstrução da via aérea nasal, complementando os dados subjetivos aferidos por escalas e questionários e os achados da clínica otorrinolaringológica. Neste aspecto, o estudo pôde também contribuir para a sistematização de um protocolo de avaliação clínica (Figura 1A-B), útil para fins de documentação e pesquisa
16.
CONCLUSÃOOs achados do presente estudo traduzem a presença de significativo comprometimento da patência nasal associado à obstrução nasal por desvio septal e hipertrofia de conchas nasais, comprovada pela rinometria acústica. Ressalte-se, contudo, que um subgrupo de pacientes com resultados rinométricos normais foi identificado entre os pacientes analisados, apesar dos achados clínicos apontarem para a presença de alterações estruturais, o que deverá ser objeto de estudo em pesquisas subsequentes.
REFERÊNCIAS1. Wetmore RF. Importance of maintaining normal nasal function in the cleft palate patient. Cleft Palate Craniofac J. 1992;29(6):498-506. PMID: 1450189 DOI:
http://dx.doi.org/10.1597/1545-1569(1992)029<0498:IOMNNF>2.3.CO;2 2. Warren DW, Drake AF, Davis JU. Nasal airway in breathing and speech. Cleft Palate Craniofac J. 1992;29(6):511-9. PMID: 1450191 DOI:
http://dx.doi.org/10.1597/1545-1569(1992)029<0511:NAIBAS>2.3.CO;2 3. Bertier CE, Trindade IEK. Deformidades nasais: avaliação e tratamento cirúrgico. In: Trindade IEK, Silva Filho OG. Fissuras labiopalatinas: uma abordagem interdisciplinar. São Paulo: Editora Santos; 2007. p.87-107.
4. Roithmann R, Demeneghi P, Faggiano R, Cury A. Effects of posture change on nasal patency. Braz J Otorhinolaryngol. 2005;71(4):478-84. PMID: 16446964
5. Roithmann R. Specific tests for nasal permeability. Braz J Otorhinolaryngol. 2007;73(1):2. PMID: 17505591
6. Roithmann R, Cole P, Chapnik J, Shpirer I, Hoffstein V, Zamel N. Acoustic rhinometry in the evaluation of nasal obstruction. Laryngoscope. 1995;105(3 Pt 1):275-81.
7. Gomes AOC. Dimensões nasais e nasofaríngeas de indivíduos sem evidências de obstrução nasal avaliadas por rinometria acústica no repouso e na fala [Dissertação de Mestrado]. Bauru: Universidade de São Paulo - Hospital de Reabilitação de Anomalias Craniofaciais; 2004.
8. Trindade IEK, Gomes AOC, Sampaio-Teixeira ACM, Trindade SHK. Adult nasal volumes assessed by acoustic rhinometry. Braz J Otorhinolaryngol. 2007;73(1):32-9.
9. Gomes AOC, Sampaio-Teixeira ACM, Trindade SHK, Trindade IEK. Nasal cavity geometry of healthy adults assessed using acoustic rhinometry. Braz J Otorhinolaryngol. 2008;74(5):746-54.
10. Corey JP. Acoustic rhinometry: should we be using it? Curr Opin Otolaryngol Head Neck Surg. 2006;14(1):29-34. DOI:
http://dx.doi.org/10.1097/01.moo.0000193166.57129.80 11. Antila J, Sipilä J, Tshushima Y, Polo O, Laurikainen E, Suonpää J. The effect of laser-uvulopalatopharyngoplasty on the nasal and nasopharyngeal volume measured with acoustic rhinometry. Acta Otolaryngol Suppl. 1997;529:202-5. PMID: 9288310 DOI:
http://dx.doi.org/10.3109/00016489709124122 12. Camargo T. Distância da válvula nasal de adultos com e sem fissura labiopalatina estimada por rinometria acústica [monografia]. Bauru: Universidade de São Paulo; 2008.
13. Snedecor GW, Cochran WG. Statistical methods. 7 ed. Ames: Iowa State University Press; 1980.
14. Clement PA, Gordts F.; Standardisation Committee on Objective Assessment of the Nasal Airway, IRS, and ERS. Consensus report on acoustic rhinometry and rhinomanometry. Rhinology. 2005;43(3):169-79. PMID: 16218509
15. Grymer LF, Hilberg O, ElbrØnd O, Pedersen OF. Acoustic rhinometry: evaluation of the nasal cavity with septal deviations, before and after septoplasty. Laryngoscope. 1989;99(11):1180-7. DOI:
http://dx.doi.org/10.1288/00005537-198911000-00015 16. Prado PC. Dimensões internas nasais de adultos com obstrução nasal avaliadas por rinometria acústica [Dissertação de Mestrado]. Bauru: Hospital de Reabilitação de Anomalias Craniofaciais da Universidade de São Paulo; 2009.
17. Morgan NJ, MacGregor FB, Birchall MA, Lund VJ, Sittampalam Y. Racial differences in nasal fossa dimensions determined by acoustic rhinometry. Rhinology. 1995;33(4):224-8.
18. Fisher EW, Palmer CR, Daly NJ, Lund VJ. Acoustic rhinometry in the pre-operative assessment of adenoidectomy candidates. Acta Otolaryngol.1995;115(6):815-22. PMID: 8749205 DOI:
http://dx.doi.org/10.3109/00016489509139407 19. Tomkinson A, Eccles R. Acoustic rhinometry: an explanation of some common artefacts associated with nasal decongestion. Clin Otolaryngol Allied Sci. 1998;23(1):20-6. PMID: 9563661 DOI:
http://dx.doi.org/10.1046/j.1365-2273.1998.00066.x 20. Hilberg O, Pedersen OF. Acoustic rhinometry: recommendations for technical specifications and standard operating procedures. Rhinol Suppl. 2000;16:3-17.
21. Parvez L, Erasala G, Noronha A. Novel techniques, standardization tools to enhance reliability of acoustic rhinometry measurements. Rhinol Suppl. 2000;16:18-28.
22. Cole P. The respiratory role of the upper airways: a selective clinical and pathophysiological review. Saint Louis: Mosby Year Book; 1993.
23. Mlynski G. Surgery of the nasal septum. Facial Plast Surg. 2006;22(4):223-9. DOI:
http://dx.doi.org/10.1055/s-2006-954840 24. Ciprandi G, Cirillo I, Pistorio A, La Grutta S. Relationship between rhinitis duration and worsening of nasal function. Otolaryngol Head Neck Surg. 2008;138(6):725-9. PMID: 18503843 DOI:
http://dx.doi.org/10.1016/j.otohns.2008.03.027 1. Professora Titular (Faculdade de Odontologia de Bauru e Hospital de Reabilitação de Anomalias Craniofaciais da Universidade de São Paulo - HRAC-USP)
2. Mestre em Ciências da Reabilitação. Doutorando do Programa de Pós-Graduação em Ciências da Reabilitação do HRAC-USP (Enfermeiro, HRAC-USP)
3. Doutor em Otorrinolaringologia pela Faculdade de Medicina - USP (Médico (Otorrinolaringologista), Faculdade de Medicina de Botucatu e do Hospital Estadual Bauru)
4. Doutor em Otorrinolaringologia pela Faculdade de Medicina de Botucatu-UNESP (Médico (Otorrinolaringologista), Faculdade de Medicina de Botucatu e do Hospital Estadual Bauru)
5. Doutor em Ciências pelo HRAC-USP. (Biólogo, Laboratório de Fisiologia - HRAC-USP)
Hospital de Reabilitação de Anomalias Craniofaciais/Faculdade de Odontologia de Bauru - Universidade de São Paulo.
Endereço para correspondência:
Inge Elly Kiemle Trindade
Rua Silvio Marchione, nº 3-20
Bauru - SP. Brasil. CEP: 17012-900
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 11 de dezembro de 2012. cod. 10657.
Artigo aceito em 5 de julho de 2013.


