INTRODUÇÃOO nervo facial, quando seccionado, pode ser reparado em seu tronco por enxerto ou anastomose. A secção do facial intratemporal pode ser determinada por iatrogenia, traumatismo craniano ou por projéteis de arma de fogo. Existe, ainda, a possibilidade de secção voluntária do nervo em cirurgias de schwannoma do facial
1. Desde que as condições sejam favoráveis, é preferível a cirurgia no tronco do nervo, dando a possibilidade ao paciente de recuperar seus movimentos faciais a encaminhá-lo à cirurgia plástica.
O objetivo do trabalho é discutir as técnicas em questão e mostrar o que podemos esperar das mesmas, baseados em sete casos pessoais e na literatura. Na última década, muito pouco se publicou sobre essas modalidades técnicas de reparação do nervo facial. Encontramos na literatura artigos sobre outras técnicas cirúrgicas relacionadas a esse nervo e que não são o escopo desse trabalho.
MÉTODOForam operados sete pacientes, nos últimos oito anos, para reparação do nervo facial, quatro do sexo masculino e três do feminino, com as idades variando entre 5 e 54 anos, com média de 28,7 anos. As cirurgias foram quatro enxertos e três anastomoses.
Todos os pacientes tinham o lacrimejamento simétrico e normal, segundo o teste de Schirmer. Todos foram submetidos à audiometria tonal e discriminação vocal e imitanciometria, quando não havia perfuração da membrana timpânica. Cinco casos foram de paralisia facial iatrogênica após mastoidectomias e dois por projéteis de arma de fogo. Seis pacientes nos foram encaminhados por colegas para tratamento da paralisia e em um nossa ajuda foi solicitada na fase final da cirurgia.
Em seis pacientes, a paralisia ocorreu imediatamente após o trauma e em um paciente, que tomou tiro no ouvido, não foi possível a obtenção desse dado pelo fato dele ter perdido a consciência por dois dias. Nesse caso, a tomografia computadorizada (TC) de ossos temporais mostrou parte do projétil de arma de fogo no trajeto do segmento timpânico do nervo facial. No outro caso por tiro, a TC de ossos temporais mostrou projétil no segmento mastoideo do nervo.
A via de acesso cirúrgico em todos os casos foi a transmastóidea, preservando a parede posterior do conduto em cinco casos e derrubando-a em dois (mastoidectomia radical). Em quatro pacientes, havia supuração da orelha média em pequena quantidade.
Para enxerto do nervo facial, foram utilizados o nervo sural em três casos e o nervo grande auricular em um caso.
Nos três casos de anastomose, o nervo facial foi retirado do seu canal para retificação do seu trajeto, tornando possível a aproximação dos cotos (Figura 1).
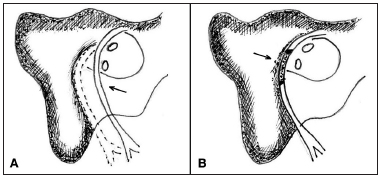
Figura 1. A: Anastomose do nervo facial; B: Enxerto do nervo facial.
Em apenas duas das sete cirurgias (um enxerto e uma anastomose) foram dados dois pontos no epineuro com
Mononylon 10-0
®. Nas outras, colocamos
Gelfoam® e coágulo sanguíneo para manter o enxerto ou a anastomose na posição desejada. Em cinco pacientes, ressecamos pequena porção do coto para eliminar possíveis neuromas de amputação. Esse procedimento não foi necessário em dois casos por serem lesões recentes. Realizamos sempre secções perpendiculares nas extremidades livres do facial. Os enxertos tiveram os seguintes comprimentos: 7, 8, 11 e 12 mm.
Para análise dos resultados, utilizamos a tabela de Janssen
2, que por avaliar segmentos da face diminui a subjetividade da avaliação (Tabela 1).
Em cinco casos, contamos com a eletromiografia após o 5º ou 6º mês de cirurgia, que nos forneceu informações a respeito da reinervação da face. Na criança, optamos por não fazer esse exame e uma paciente ficou afastada por 11 meses, quando reapareceu com boa recuperação dos movimentos faciais. O trabalho foi aprovado pelo Comitê de Ética em Pesquisa da instituição, sob o número 500-09.
RESULTADOSAs tabelas mostram os resultados obtidos na motricidade da face. Os primeiros movimentos da musculatura facial foram observados, nos casos de anastomose, seis a sete meses após a cirurgia para reparação do nervo (Figura 2 e Tabela 2).

Figura 2. Anastomose. Contração frontal ausente à direita; fechamento total do olho direito; contração da comissura labial; repouso com boa simetria facial.

Para os enxertos, esse período foi pouco maior (Figura 3 e Tabela 3).
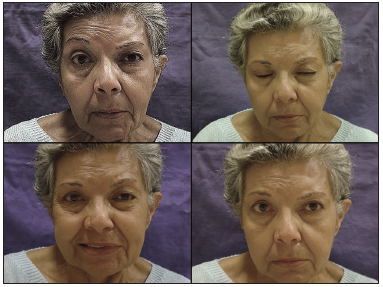
Figura 3. Enxerto. Contração frontal ausente à esquerda; fechamento total do olho esquerdo; contração da comissura labial; repouso com boa simetria facial.
Um princípio importante na cirurgia do facial é primeiro intervir no tronco do nervo, mas isso só é possível se os exames clínicos e elétricos mostrarem que o efetor muscular é ainda bom e que o segmento lesado é acessível pela cirurgia
3.
Os enxertos e anastomoses do nervo facial, apesar de suas limitações, podem recuperar parcialmente os movimentos emocionais da face
4. Os resultados da cirurgia são nitidamente superiores à abstenção terapêutica
5. Desejamos sempre saber qual é a melhor solução para o paciente - enxerto ou anastomose?
Discutimos as duas técnicas neste trabalho, procurando compará-las, baseados na nossa experiência pessoal e na literatura internacional.
Diante de uma secção do nervo facial, a sutura raramente é possível sem recanalização (
rerouting)
3. A recanalização consiste em estabelecer um novo trajeto para o facial, de modo a aproximar os cotos do nervo seccionado. Pode suprir falhas de até 23 mm
6. Algumas das vantagens da recanalização são: não interpor um nervo diferente (enxerto) entre as extremidades lesadas do facial e haver apenas uma junção entre os cotos do nervo. Uma das críticas que se faz a essa técnica é de interferir no suprimento sanguíneo do nervo ao mobilizá-lo
6,7. Outro dado importante é que todos os nervos utilizados como enxerto são multifasciculados, ao contrário do facial, que é monofasciculado, ocorrendo melhor regeneração quando os cotos do próprio nervo são aproximados
6.
Salaverry
6 cita sete possibilidades de recanalização intratemporal, dependendo do segmento ou segmentos do facial atingidos e da extensão da lesão.
Os enxertos têm a vantagem de permitir a reparação do nervo facial com pouca manipulação das extremidades
5, interferindo menos com a vascularização do mesmo
7 e preservando a anatomia da orelha média
5 e como desvantagens: interpor um nervo diferente entre os cotos do facial, ter sempre duas junções entre as extremidades do nervo afetado e o enxerto e de determinar perda ou diminuição da sensibilidade no local doador
8. Como enxerto, são utilizados mais frequentemente o nervo grande auricular, ramo do plexo cervical superficial
9-13 ou o nervo sural, quando há necessidade de enxertos mais longos
9,10.
Utilizamos o nervo sural três vezes e o grande auricular uma vez. Preferimos o primeiro pelo fato de evitar cicatriz no pescoço.
Alguns cuidados devem ser tomados na colocação do enxerto, a saber:
1. Ressecção dos cotos fibróticos e desvitalizados do nervo facial. Após secção do facial, ocorre edema nos cotos e, se a reaproximação não é feita logo, aparece na extremidade proximal um crescimento desordenado pelo enovelamento dos axônios, que é o neuroma de amputação, que deverá ser removido6. Foi observado que até 72 horas após a secção do facial ainda não há formação de neuroma7. Observou-se, após a secção do nervo facial em porcos, que no 5º dia já havia retração e fibrose dos cotos14.
2. Secção das extremidades do facial sempre perpendicular ao tronco do nervo, adotada pela maioria dos autores10,12,13,15-18. Fisch & Rouleau4 e Fisch9 recomendam a secção oblíqua dos cotos e das extremidades do enxerto para aumentar a superfície de contato entre eles. Cruz & Macha12 admitem que é mais difícil obter um paralelismo perfeito nas secções oblíquas e por esse motivo preferem as perpendiculares. Em todos os nossos casos, realizamos secções perpendiculares.
3. Justaposição perfeita entre o facial e o enxerto, usando o mínimo de sutura no epineuro pelo risco de determinar reação de fibrose no nervo4,5.
Na região do canal de Fallopio, não sujeita a movimentos, apenas a justaposição pode ser feita, sem a necessidade de sutura7, como fizemos em três dos nossos casos, colocando Gelfoam® e coágulo sanguíneo para manter o enxerto em posição. Em um paciente com enxerto, demos dois pontos no epineuro com Mononylon10-0®.
A eficácia da junção entre os nervos parece não aumentar com os pontos. Foi demonstrado no gato que a colagem do nervo facial dá uma melhor reinervação que a sutura epineural com fio 10-0 ou a simples aproximação das extremidades19. Alguns autores utilizaram a cola de fibrina em cirurgia do nervo facial em número significativo de pacientes com sucesso5,18.
Portmann et al.3 recomendam a colocação de veia sobre a qual o enxerto é assentado entre os cotos do facial, aplicando a cola entre a veia e o nervo, fora do ponto de junção entre eles, de tal modo que a cola não penetre nessa junção.
4. Adaptação do enxerto no seu leito. O enxerto deve ser sempre maior do que o espaço a ser enxertado, pela retração habitual do mesmo12. Deve-se evitar a torção do enxerto e tensão do sistema12. O enxerto deve repousar sobre um leito, como o canal do facial, não ficando nunca suspenso e sem apoio18.
Comparando-se as duas técnicas, existem autores que preferem as anastomoses aos enxertos, enquanto outros preferem o contrário. Spector et al.
8 preferem a recanalização, na qual obtiveram os melhores resultados. Observaram que os enxertos determinam mais movimentos de massa, com menos movimentos individualizados na face e com sincinesia mais acentuada.
Cazelles et al.
5 preferem a anastomose para pequenas perdas de substância de 1 a 4 mm, com recanalização de uma só extremidade. Acima de 5 mm, preferem o enxerto.
McCabe
7 prefere os enxertos às anastomoses, pois considera que a ampla mobilização do nervo não é benéfica, podendo interferir com a vascularização do mesmo.
Sterkers et al.
18 compararam os resultados das duas técnicas em 60 pacientes e observaram que a qualidade de recuperação era melhor no grupo com enxerto do que no grupo com anastomose. Em caso de tração mínima dos cotos, optam pelo enxerto, sendo essa também a nossa opinião.
Até quando a cirurgia pode ser feita?
Em princípio, melhores resultados são obtidos quanto mais precoce a cirurgia, mas nem sempre essa regra é válida.
Fisch & Rouleau
4, em dois pacientes submetidos a enxerto com 18 e 36 meses de paralisia facial, obtiveram resultados bom e excelente, respectivamente.
Cazelles et al.
5 obtiveram melhora da motricidade facial numa paciente com paralisia facial há 3 anos, na qual foi colocado enxerto.
Salaverry
6 obteve sucesso com enxerto em dois pacientes com paralisia facial por projétil de arma de fogo operados um com um ano e o outro com quatro anos e dois meses de paralisia.
No concernente à recuperação pós-cirúrgica em casos de enxertos, nos primeiros três meses após a intervenção, o paciente percebe uma sensação de estiramento da face. Essa sensação é seguida de uma melhora na simetria da face ao repouso, melhor observada no sulco labial e na boca. Entre três e seis meses, a simetria facial e o tônus ao repouso melhoram no terço médio da face
8.
No final do sexto mês, quando é feita anastomose direta, costuma haver movimento voluntário na região nasolabial. Entre seis e nove meses, as contrações faciais são mais fortes. Há uma resposta limitada ou ausente no ramo temporal do nervo facial (região frontal) e no ramo mandibular (lábio inferior). Normalmente, a recuperação da atividade motora facial é completada entre nove e 18 meses após a cirurgia
8. Foi observado na Universidade de Tóquio que, algumas vezes, esse período pode chegar a dois ou três anos
20.
CONCLUSÃO1. Enxertos e anastomoses são soluções adequadas para reparar o nervo facial seccionado, mas nunca permitem uma recuperação facial completa, podendo ocorrer sincinesias.
2. Em princípio, o nosso objetivo é fazer a anastomose, mas quando existe uma tração mínima dos cotos do facial, preferimos o enxerto.
3. Em ambas as técnicas, conseguimos acima de 70% de recuperação motora em média (72,5% nos enxertos e 73,3% nas anastomoses), com qualidade de recuperação semelhante.
REFERÊNCIAS 1. Cruz NA, Dorsa PG, Cruz Filho NA. Schwannoma multicêntrico do nervo facial - cirurgia por via da fossa média do crânio e da mastoideo. Folha Med. 1991;103:219-25.
2. Miehlke A, editor. Surgery of the facial nerve. 2
nd ed. Philadelphia, London: WB Saunders;1973.
3. Portmann M, Jemmi G, Bacciu S, Bébéar JP, Zini C, Gandolfi A, et al. Surgery of the facial nerve. Rev Laryngol Otol Rhinol (Bord). 1986;107(3):223-31.
4. Fisch U, Rouleau M. Facial nerve reconstruction. J Otolaryngol. 1980;9(6):487-92.
5. Cazelles L, Wang J, Bouccara D, Sterkers O. Intratemporal surgery of the facial nerve. Apropos of 34 cases. Ann Otolaryngol Chir Cervicofac.1997;114(1-2):23-8.
6. Salaverry MA. Cirurgia otoneurológica do nervo facial. [Tese de doutorado]. Rio de Janeiro: Universidade Federal do Rio de Janeiro;1974.
7. McCabe BF. Facial nerve grafting. Surg.1970;45(1):70-5.
8. Spector JG, Lee P, Peterein J, Roufa D. Facial nerve regeneration through autologous nerve grafts: a clinical and experimental study. Laryngoscope. 1991;101(5):537-54.
http://dx.doi.org/10.1288/00005537199105000-000179. Fisch U. Facial nerve grafting. Otolaryng Clin North Am. 1974;7(2):517-29.
10. Glasscock ME 3rd, Wiet RJ, Jackson CG, Dickins JR. Rehabilitation of the face following traumatic injury to the facial nerve. Laryngoscope. 1979;89(9 Pt 1):1389-404.
http://dx.doi.org/10.1002/lary.554089090411. Portmann M, Bébéar JP, Bagot d'Arc M. Fibrin glue (Tissucol) in otology and otoneurosurgery. Apropos of our first 100 cases. Rev Laryngol Otol Rhinol (Bord).1982;103(1):15-8.
12. Cruz NA, Macha N. Nerve grafts in iatrogenic intratemporal facial paralysis Ann Otolaryngol Chir Cervicofac. 1987;104(1):51-8.
13. Wiet RJ. Iatrogenic facial paralysis. Otolaryngol Clin North Am. 1982;15(4):773-80.
14. Barrs DM. Facial nerve trauma: optimal timing for repair. Laryngoscope.1991;101(8):835-48.
http://dx.doi.org/10.1288/00005537199108000-0000715. Kettel K. Nerve grafting and nerve suture in postoperative facial palsies; a report of 69 cases. Arq Neuropsiquiatr.1954;12(4):415-38.
16. Pulec JL. Facial nerve grafting. Laryngoscope. 1969;79(9):1562-82.
http://dx.doi.org/10.1002/lary.554079090417. Charachon R, Junien-Lavillauroy C, Accoyer B, Roux O. Surgical treatment of traumatic facial paralysis. Ann Otolaryngol Chir Cervicofac. 1975;92(4-5):213-28.
18. Sterkers O, Badr el Dine M, Bagot d'Arc M, Tedaldi R, Sterkers JM. Anastomosis of the facial nerve using fibrin glue, apropos of 60 cases. Rev Laryngol Otol Rhinol (Bord). 1990;111(5):433-5.
19. Bento RF, Miniti A. Anastomosis of the intratemporal facial nerve using fibrin tissue adhesive. Ear Nose Throat J. 1993;72(10):663.
20. Kondo K, Takeuchi N, Tojima H, Ito K, Yamasoba T. Reconstruction of the intratemporal facial nerve using interposition nerve graft: time course of recovery in facial movement and electrophysiological findings. Acta Otolaryngol Suppl. 2007;(559):85-90.
http://dx.doi.org/10.1080/036552307015965411. Doutor em Otorrinolaringologia pela Faculdade de Medicina da USP (Responsável pelo setor de Otologia do Hospital Beneficência Potuguesa de São Paulo - Clínica Ivan F. Barbosa).
2. Doutor em Otorrinolaringologia pela Escola Paulista de Medicina - UNIFESP (Chefe de ORL da Santa Casa de Lorena).
3. Ex-Preceptor dos Residentes da Clínica de Otorrinolaringologia Ivan F. Barbosa - Hospital Beneficência Portuguesa de São Paulo (Médico Otorrinolaringologista em Limeira).
Hospital Beneficência Portuguesa de São Paulo.
Endereço para correspondência:
Nelson Alvares Cruz Filho
Rua Maestro Cardim, nº 770. Bela Vista
SP. Brasil. CEP: 01323-001
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 16 de fevereiro de 2013. cod. 10775.
Artigo aceito em 8 de abril de 2013.


