INTRODUÇÃOA utilização da incisão tipo ritidectomia modificada (IRM) para cirurgia da parótida foi proposta como uma alternativa à clássica abordagem cervicomastóideofacial (ICMF), buscando evitar a cicatriz na região cervical anterior, perceptível em alguns pacientes e insatisfatória para indivíduos mais jovens1. Alguns autores passaram a favorecer esta modificação para a abordagem de tumores benignos, principalmente pela possibilidade de se manter a incisão camuflada em áreas pouco visíveis da linha capilar, com melhor resultado estético cicatricial, mas sem comprometer a exposição cirúrgica ou aumentar o tempo operatório2-5. Estudos recentes sugeriram que essa abordagem também estaria relacionada a menor grau de disfunção da motricidade facial6. Todavia, ainda existem poucos dados comparativos sobre os resultados funcionais obtidos em pacientes submetidos à parotidectomia por essas diferentes vias.
Portanto, procuramos comparar os aspectos clínicos, cirúrgicos e funcionais de pacientes submetidos à parotidectomia e abordados pela incisão cervicomastóideofacial ou ritidectomia modificada.
MÉTODOEstudo tipo coorte histórica longitudinal avaliando 95 pacientes submetidos à parotidectomia em serviço especializado entre março de 2004 e março de 2010, e aprovado pelo Comitê de Ética em Pesquisa da Instituição (CEP 10027). Foram incluídos 60 pacientes submetidos à parotidectomia parcial com diagnóstico pré-operatório clínico e ou citológico de neoplasia benigna da parótida acompanhados por período mínimo de 6 meses após o tratamento e igualmente distribuídos entre o grupo submetido à cirurgia via IRM (grupo A = 30) ou ICMF (grupo B = 30).
Foram considerados como critérios de exclusão os casos suspeitos para malignidade com previsão de parotidectomia total, associada ou não a esvaziamento cervical, e pacientes com sialadenite crônica. As variáveis de interesse analisadas foram idade, sexo, tempo de internação hospitalar, volume de secreção drenada no pós-operatório, tamanho do tumor e volume da parótida ressecados, ocorrência de fístula salivar e disfunção da motricidade facial, caracterizada pela limitação de movimentos de grupos musculares da face detectada pelo exame físico e considerada imediata se observada até a primeira semana após a cirurgia, e tardia se presente até 6 meses após o procedimento.
Técnica cirúrgicaTodos os pacientes foram submetidos à anestesia geral venosa e inalatória e as cirurgias foram realizadas sem a utilização de monitorização intraoperatória do nervo facial. Após posicionamento em decúbito dorsal com extensão e lateralização cervical, foi realizada a preparação do campo operatório e infiltração de solução salina com adrenalina 1:100.000 UI na região cervicofacial para vasoconstrição local. Para a abordagem clássica via ICMF, uma incisão em forma de baioneta é colocada anteriormente ao contorno da orelha com uma leve curvatura na linha lobular seguida de extensão cervical anterior, distando cerca de 3 cm do ângulo da mandíbula, e o retalho fasciocutâneo é elevado no plano da fáscia do sistema músculo aponeurótico superficial (SMAS) com exposição da glândula, como demonstrado por outros autores7.
No acesso com IRM, a incisão anterior ao contorno da orelha é continuada posteriormente na dobra do lóbulo da orelha e seguindo a incisura retroauricular até a linha capilar onde segue por uma curvatura inferior por cerca de 5 a 10 cm. Realiza-se, então, a elevação do retalho fasciocutâneo do SMAS e exposição da parótida para localização do nervo facial e ressecção da porção superficial da glândula (Figura 1). Utilizam-se em ambas as técnicas de acesso os mesmos pontos de referência, sendo estes o bordo anterior do músculo esternocleidomatóideo ao nível da ponta da mastoide, o ventre posterior do músculo digástrico e a ponta cartilaginosa do tragus, permitindo a localização do tronco do nervo facial e a dissecção minuciosa de seus ramos para elevação da porção superficial da glândula em bloco com a neoplasia.
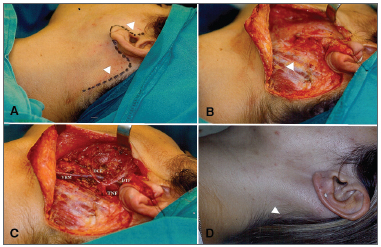
Figura 1. Parotidectomia superficial via incisão tipo ritidectomia modificada. A: Desenho da incisão pré auricular com extensão na linha capilar (setas); B: Dissecção do retalho fasciocutâneo, exposição da parótida e borda anterior de músculo esternocleidomatóideo (seta); C: Visão do campo operatório após ressecção da porção superficial da parótida (TNF - Tronco do nervo facial, DCF - Divisão cervicofacial, DTF - Divisão temporofacial, VRM - Veia retromandibular); D: Cicatriz tardia camuflada na linha capilar (seta).
As variáveis categóricas foram apresentadas de forma descritiva com contagens e proporções. Comparações de proporções entre dois grupos independentes foram determinadas com teste do Qui-quadrado ou teste Exato de Fisher quando adequado. Médias de variáveis quantitativas foram comparadas entre dois grupos independentes com o uso do teste
t de
Student. As suposições de normalidade e igualdade de variâncias deste teste foram avaliadas utilizando-se teste de Shapiro-Wilks e teste F, respectivamente. Quando as suposições do teste
t não foram satisfeitas, aplicou-se o teste não paramétrico da soma dos postos de Wilcoxon. Variáveis comparadas com teste
t e teste de Wilcoxon foram descritas com media (± desvio padrão) e mediana (intervalo interquartil), respectivamente. Todas as probabilidades de significância (valores de
p) apresentadas foram do tipo bilateral e valores menores que 0,05 considerados estatisticamente significantes. Os resultados foram ainda submetidos à análise de regressão logística exata multivariada. A análise estatística dos dados foi efetuada utilizando-se SAS versão 9.2 (
Statistical Analysis System, Cary, NC, USA).
RESULTADOSForam avaliados 60 pacientes com tumores benignos da parótida (Gráfico 1), sendo 32 homens (53,4%) e 28 mulheres, distribuídos em dois grupos conforme a incisão cirúrgica utilizada. Diferenças significantes foram observadas para as variáveis demográficas de idade (Gráfico 2) e distribuição de gênero (Tabela 1), assim como para as variáveis cirúrgicas de volume total da parótida ressecada (média 34,29 cm
3 no Grupo A e 48,12 cm
3 no Grupo B,
p = 0,0428), ocorrência de disfunção da motricidade facial imediata (23,33% no Grupo A
versus 73,33% no Grupo B,
p = 0,0001) e tardia (10% no Grupo A
versus 36,7% no grupo B,
p = 0,0146). As demais variáveis de tempo de internação hospitalar, volume de drenagem pós-operatória, tamanho do tumor ressecado e presença de fístula salivar pós-operatória não apresentaram diferenças significantes entre os dois grupos (Tabelas 2 e 3).
A análise multivariável demonstrou que a chance de disfunção da motricidade facial no pós-operatório imediato foi 86% menor para indivíduos do grupo submetido ao acesso IRM quando comparados a indivíduos do grupo B (ICMF) após o ajuste por idade, OR ajustado (exato) = 0,142, CI 95% (exato) 0,032-0,539,
p (exato) = 0,0022, não sendo o mesmo observado para a disfunção motora tardia, que na análise multivariada corrigida para idade não demonstrou diferença entre os dois grupos (OR ajustado = 0,263, CI 95% 0,039-1,293,
p = 0,1172).
DISCUSSÃOA parotidectomia parcial é o tratamento de escolha para a maior parte dos tumores benignos da parótida, permitindo ressecção completa da neoplasia e morbidade aceitável. Todavia, sua realização envolvendo a dissecção do pescoço e do nervo facial pode resultar em sequelas estéticas e complicações funcionais insatisfatórias para alguns pacientes. Alterações temporárias da motricidade facial podem ser observadas entre 10% a 70% dos casos, sendo as taxas de paralisia definitiva de ramos do nervo facial variáveis8. Portanto, a exposição adequada da região, aliada à expertise cirúrgica, são condições fundamentais para minimizar a ocorrência destas complicações. A incisão cervicomastóideofacial, descrita por Blair em 1912 e modificada por Bailey em 1941, consagrou-se como a abordagem mais utilizada, pois seu formato em baioneta, estendendo-se da região pré-auricular até a região cervical submandibular, permite uma exposição adequada de toda parótida, aliada a bons resultados funcionais9,10.
Apesar disso, a busca por acessos minimamente invasivos e/ou cicatrizes pouco perceptíveis tem levado um crescente número de pesquisadores a sugerirem a incisão tipo ritidectomia modificada como uma alternativa superior à ICMF quando considerado o aspecto estético da cicatriz. Procurando avaliar as indicações da IRM, encontramos que essa foi principalmente indicada para pacientes femininas (67,9%) e jovens, com média de idade inferior a 35 anos, o que também foi observado em estudo retrospectivo realizado por Lohuis et al.11, no qual 30 pacientes submetidos à parotidectomia pela IRM apresentaram média de idade de 28,8 anos. Isso sugere que a escolha da IRM para pacientes mais jovens se deva pelo melhor aspecto estético desta incisão, em geral mais importante para esse grupo de pacientes.
É interessante notar que, em estudo avaliando a satisfação dos pacientes com a cicatriz resultante da parotidectomia, não foram observadas diferenças entre aqueles operados via IRM ou ICMF6. Talvez esse resultado se deva à grande diferença de idade entre os dois grupos avaliados por esses pesquisadores, com pacientes mais idosos e em maior número no grupo operado pela via cervicomartóideofacial (n = 59) comparado à IRM (n = 20), pois os valores estéticos podem não ser os mesmos entre diferentes faixas etárias. Assim como em outros estudos9,11, encontramos que a média de tamanho do tumor ressecado foi semelhante em ambos os grupos (2,34 cm em IRM
versus 2,58 cm ICMF), demonstrando que a escolha da incisão não se limita pela exposição obtida por estas diferentes formas de abordagem. Amin et al.12 também demonstraram a versatilidade da IRM para realização de parotidectomia total ou parcial independente do tamanho tumoral, que em seus dados variou entre 1 cm a 5 cm, assim como em nossa casuística, na qual foram ressecados tumores entre 0,9 cm a 5,3 cm pela via IRM e entre 0,5 cm e 6,1 cm para ICMF.
Outro aspecto frequentemente avaliado nas comparações das diferentes vias de acesso para a parótida é a relação entre o tipo de incisão e o risco de disfunção motora da face. Em estudos realizados por Lin e Lee13,14 não foram observadas diferenças entre a incidência de paralisia facial para pacientes submetidos à parotidectomia pela incisão tipo ritidectomia modificada ou a clássica abordagem cervicofacial, contrariamente ao observado em nossa avaliação, que relacionou à IRM resultados funcionais de motricidade facial significativamente melhores que à ICMF, tanto no pós-operatório imediato (
p = 0,0001) quanto no tardio (
p = 0,0146), embora o ajuste por idade na análise multivariável sugira que a ocorrência de disfunção facial tardia não seja diretamente relacionada ao tipo de incisão adotada.
A menor ocorrência de disfunção motora facial em pacientes submetidos à parotidectomia pelo acesso IRM também foi observada por Wasson et al.6, que encontraram 34% de disfunção motora facial em pacientes operados via ICMF, comparado a 20% nos casos abordados por aquela via. A menor ocorrência de disfunção motora facial imediata, independentemente da idade do paciente, pode estar relacionada a vários fatores, como secção limitada do músculo platisma sem a extensão cervical da incisão clássica e menor volume de parótida ressecada. Apesar de observarmos que o volume total da parótida ressecada ter sido significativamente menor nos casos abordados pela IRM, não foram observadas ressecções incompletas ou margens comprometidas neste grupo.
Estudos de dissecção em cadáveres fixados em formol comparando a exposição cirúrgica pela IRM àquela obtida pela ICMF demonstraram que ambos os acessos apresentam exposição semelhantes, como já havia sido sugerido por estudos clínicos realizados com pacientes operados por neoplasias benignas5,15,16. Além disso, a IRM foi comparativamente semelhante à ICMF quanto ao tempo de internação hospitalar e volume da drenagem cervical, como observado em outros estudos comparativos. Observamos que houve tendência a maior ocorrência de fístula salivar nos paciente em que se utilizou a IRM (13,3%) se comparada à incisão clássica (6,7%).
Contudo, esta diferença não demostrou-se estatisticamente significativa, como também observado por Lee et al.14, apesar deste acesso às vezes necessitar de maior dissecção de tecido subcutâneo para a exposição do campo operatório. A IRM se mostrou até o presente momento como uma opção de acesso adequada para tumores benignos de parótida por oferecer uma cicatriz esteticamente mais aceitável para a maioria dos pacientes e resultados funcionais comparáveis à incisão clássica. Todavia, deve se destacar que a mesma não tem sido recomendada para a abordagem de neoplasias malignas17 e outro aspecto pouco conhecido sobre a IRM para parotidectomia seria se a mesma estaria condicionada às contraindicações relativas desta incisão para a ritidectomia estética, como o tabagismo, que neste caso pode aumentar a chance de necrose tecidual em até três vezes se comparado à indivíduos não tabagistas18. Seria ainda adequado lembrar a recomendação de que este acesso seja utilizado por cirurgiões com experiência em cirurgia de parótida, sendo o acesso clássico adequado para indivíduos em treinamento ou pouco volume cirúrgico11.
CONCLUSÃOA incisão tipo ritidectomia modificada foi indicada principalmente para indivíduos jovens e do sexo feminino, estando a mesma associada à menor ocorrência de disfunção temporária da motricidade facial. Estudos futuros com amostras mais homogêneas e numerosa poderão determinar o benefício deste acesso para outros grupos de pacientes.
REFERÊNCIAS1. Appiani E. Abordaje para la parotidectomia y transplante muscular. Prensa Med Argent. 1967;54(25):1242-3.
2. Maniglia JY, Patrocínio LG, Maniglia C, Maniglia L, Dias IFO, Patrocínio JA. Uma nova incisão superficial para parotidectomia. Rev Bras Otorrinolaringol. 1999;65(6):498-501.
3. Hagan WE, Anderson JR. Rhytidectomy techniques utilized for benign parotid surgery. Laryngoscope. 1980;90(4):711-5.
4. To EW, Pang PC, Chu GM. The use of modified rhytidectomy for parotidectomy. Br J Plast Surg. 2000;3(1):80.
5. Terris DJ, Tuffo KM. Fee WE Jr. Modified facelift incision for parotidectomy. J Laryngol Otol. 1994;108(7):574-8.
6. Wasson J, Karim H, Yeo J, Panesar L. Cervicomastoidfacial versus modified facelift incision for parotid surgery: a patient feedback comparison. Ann R Coll Surg Engl. 2010;92(1):40-3.
7. Olsen KD. Parotid Superficial Parotidectomy. In: Bailey BJ, Calhoum KH, Coffey AR, Neely JG, editors. Atlas of Head & Neck Surgery - Otolaryngology. 1
st ed. Philadelphia: Lippincott-Raven Publishers;1996. p.2-3.
8. Hegazy MA, El Nahas W, Hoshdy S. Surgical outcome of modified versus conventional parotidectomy in treatment of benign parotid tumors. J Surg Oncol. 2011;103(2):163-8.
9. Upile T, Jerjes WK, Nouraei SA, Grant W, Singh S, Sudhoff H, et al. Further anatomical approaches to parotid surgery. Eur Arch Otorhinolaryngol. 2010;267(5):793-800.
10. Appiani E, Delfino MC. Plastic incisions for facial and neck tumors. Ann Plast Surg. 1984;13(4):335-52.
11. Lohuis PJ, Tan ML, Bonte K, van den Breckel MW, Balm AJ, Vermeersch HB. Superficial parotidectomy via facelift incision. Ann Otol Rhinol Laryngol. 2009;118(4):276-80.
12. Amin A, Mostafa A, Rifaat M, Nabawi A, Shallan M, Rabie A, et al. Parotidectomy for benign parotid tumors: An aesthetic approach. J Egypt Natl Canc Inst. 2011;23(2):67-72.
13. Lin TC, Chen PR, Wen YH, Chou YF. Intra-auricular modification of facelift incision with sternocleidomastoid flap - a cosmetic approach for parotidectomy: how we do it. Clin Otolaryngol. 2011;36(4):375-9.
14. Lee SY, Koh YW, Kim BG, Hong HJ, Jeong JH, Choi EC. The extended indication of parotidectomy using the modified facelift incision in benign lesions: retrospective analysis of a single institution. World J Surg. 2011;35(10):2228-37.
15. Cohen S. Personal experience with an alternate incision for parotidectomy. J Otolaryngol. 1988;17(7):382-4.
16. Liu H, Li Y, Dai X. Modified face-lift approach combined with a superficially anterior and superior-based sternocleidomastoid muscle flap in total parotidectomy. Oral Surg Oral Med Oral Pathol Oral Radiol. 2012;113(5):593-9.
17. Murthy P, Hussain A, McLay KA. Parotidectomy through a rythidectomy incision. Clin Otolaryngol Allied Sci. 1997;22(3):206-8.
18. Marcus BC. Rhytidectomy: current concepts, controversies and the state of the art. Curr Opin Otolaryngol Head Neck Surg. 2012;20(4):262-6.
1. Mestre em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço pela Universidade Federal de São Paulo - Escola Paulista de Medicina (Médico responsável pelo setor de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço - Hospital São José - Joinville - SC).
2. Professor Doutor - Disciplina de Otorrinolaringologia Cabeça e Pescoço, Universidade Estadual de Campinas (UNICAMP).
3. Médico Cirurgião de Cabeça e Pescoço e Cirurgião Crânio-Maxilo-Facial (Setor de Cirurgia de Cabeça e Pescoço - Hospital São José - Joinville - SC). Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço. Hospital São José. Joinville - SC.
Endereço para correspondência:
Agnaldo Graciano
Rua 3 de Maio, nº 58, sala 108
Joinville - SC. Brasil. CEP: 89201-030
E-mail: agnaldograciano@gmail.com
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 17 de dezembro de 2006. cod. 9061.
Artigo aceito em 11 de março de 2010.


