INTRODUÇÃONo Brasil, foram estimados, para o ano de 2012, 518.510 novos casos de câncer, 20.280 deles em cavidade oral e laringe1. O termo Câncer de Cabeça e Pescoço é definido por bases anatômicas e topográficas para descrever tumores malignos do trato aerodigestivo superior, incluindo a cavidade oral, faringe e laringe. O tipo histológico mais comum é o carcinoma de células escamosas, presente em mais de 90% dos casos2,3. Os hábitos de fumar e beber, quando associados, são sinérgicos, potencializando em 30 vezes o risco para o desenvolvimento desse tipo de câncer3.
Os pacientes com câncer da região de cabeça e pescoço, além de estarem com uma doença que ameaça suas vidas, têm de lidar com o impacto de seu tratamento sobre aspectos funcionais e estéticos4. Esta região é o sítio anatômico de funções básicas, como fala, deglutição, audição e respiração, relacionados à interação social, que são de importância vital para um indivíduo4-6.
O tratamento pode ser realizado por meio de cirurgia quase sempre associada à radioterapia. A quimioterapia e a imunoterapia são relevantes terapias adjuvantes7,8. A cirurgia pode gerar mutilações permanentes, perda de órgãos e/ou alteração de suas funções. A radioterapia associada ou não à quimioterapia pode ocasionar efeitos colaterais transitórios e que cessam ao fim do tratamento, porém, muito limitantes ao paciente7,9-11. Alterações na aparência, na voz e a dificuldade de engolir, quando presentes, trazem graus variados de limitações4,9-15. Dor local, dispneia acompanhada muitas vezes de secreção amarelada, espessa e mal cheirosa, tosse intermitente, fadiga crônica, alteração do olfato, ansiedade, depressão e a não aceitação da imagem corporal colaboram para a perda da autoestima e o isolamento social. Esses e outros fatores associados a complicações, como mucosite, xerostomia, alteração do paladar e infecções decorrentes da terapia oncológica, podem desencadear um impacto negativo na qualidade de vida desses indivíduos4,14-23.
Considera-se qualidade de vida a forma como o sujeito encara os diferentes aspectos de sua vida como um todo. Está relacionada ao grau de satisfação encontrada na convivência familiar, amorosa, social e ambiental e ao sentido existencial1,3,4,15,24,25. Avaliar a qualidade de vida dos pacientes acometidos por neoplasias malignas é importante para que se possa conhecer melhor o impacto da doença e de seu tratamento no seu cotidiano e aprimorar o protocolo do atendimento com medidas de suporte clínico, social e de reabilitação mais abrangentes8,24.
O objetivo deste estudo foi avaliar a qualidade de vida de pacientes com carcinoma de células escamosas em cabeça e pescoço em terapia oncológica.
MÉTODOEstudo analítico prospectivo realizado em três momentos do tratamento antineoplásico, início, metade e final. Foram incluídos pacientes com diagnóstico histopatológico somente de carcinoma de células escamosas em lesão primária na região de cabeça e pescoço; atendidos entre julho de 2010 e junho de 2012; com idade igual ou superior a 40 anos; que apresentassem condições cognitivas de compreender e responder às perguntas e que não haviam recebido tratamento prévio para esta lesão.
Para a avaliação da capacidade cognitiva do paciente, foi aplicado questionário
Mini Mental State Examination (MMSE)26. Foram excluídos os pacientes com qualquer outro tipo de neoplasia maligna, idade inferior a 40 anos e que não apresentaram capacidade cognitiva e condição de comunicação.
O paciente incluído que aceitou participar da pesquisa e assinou o termo de consentimento livre esclarecido foi encaminhado pelo médico à cirurgiã-dentista treinada para realizar a coleta dos dados. Os pacientes responderam aos questionários no dia da primeira consulta com a dentista, que calculou juntamente com o médico oncologista a duração provável do tratamento e determinou, assim, o segundo ponto de corte para a segunda aplicação dos questionários. O terceiro ponto de corte foi o final do tratamento oncológico, quando o paciente recebeu a alta. Os dados referentes à doença foram coletados do prontuário médico hospitalar. O paciente respondeu, no mesmo momento, aos dois questionários: O EORTC
Quality of life questionnaire (QLQ-C30)27 e ao
Quality of Life Questionnaire-Head and Neck (QLQ-H&N35)28 do grupo
European Organization for the Research and Treatment of Cancer - EORTC, que autorizou seu uso para esta pesquisa, e que foram validados no Brasil24. Os autores preconizam a aplicação dos dois instrumentos, que são complementares. O QLQ-C30 apresenta 30 questões agrupadas em cinco escalas funcionais, nove escalas relacionadas a sintomas e uma escala global. O QLQ-H&N35 apresenta 35 questões, das quais 30 são agrupadas em 13 escalas e cinco de resposta simples. Aborda sintomas relacionados à localização específica do tumor, efeitos colaterais associados ao tratamento administrado e domínios adicionais da qualidade de vida afetados pela doença ou seu tratamento.
As respostas foram convertidas em uma escala linear de pontuação, com valores de 0 a 100, conforme preconizado pela EORTC27,28. Os resultados foram expressos em médias, com seus respectivos intervalos de confiança. Uma pontuação alta nas questões relacionadas aos sintomas reflete a presença mais intensa dos mesmos, enquanto uma pontuação alta nas questões relacionadas à função reflete a melhor condição de vida do paciente.
A dentista acompanhou o paciente ao longo do tratamento e ajustou a data da segunda coleta de dados quando houve atraso no tratamento. Os participantes desta pesquisa receberam tratamento odontológico prévio ao tratamento oncológico, tratamento das lesões bucais decorrentes da radio e/ou quimioterapia, e tratamento reabilitador protético pós-tratamento oncológico quando foi indicado.
Foi utilizado o programa estatístico
Statistical Package for the Social Sciences, SPSS versão 17 e realizado teste de Friedman para amostras pareadas nível de significância de 0,05.
O estudo seguiu as recomendações éticas de pesquisas em seres humanos preconizadas na Resolução nº 196/96 do Conselho Nacional de Saúde, tendo sido aprovado por meio do Parecer consubstanciado nº 2187/10 do Comitê de Ética em pesquisa. Não houve riscos para os sujeitos envolvidos no estudo, ficando assegurada a confidencialidade e o sigilo das informações prestadas pelos participantes.
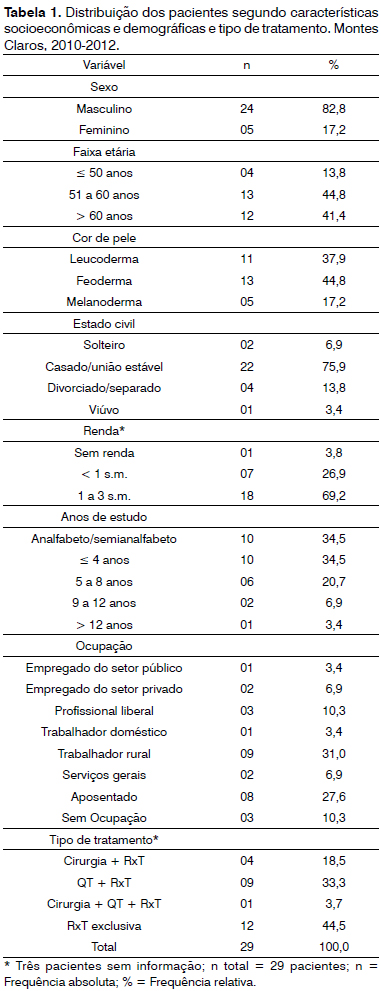
RESULTADOSParticiparam da pesquisa 29 pacientes com idade entre 43 a 74, média de 57 anos, entre 2010 e 2012. A maioria dos pacientes foram homens (82,8%), casados (75,9%), feodermas (44,8%), procedentes do outras cidades do norte de Minas Gerais e referenciados para tratamento em Montes Claros (82,7%), com baixa escolaridade (69,0%), trabalhador rural (31,0%), de baixa renda, expostos a pelo menos um fator de risco (95,5%), quase todos fumantes e etilistas (63,5%).
O tamanho do tumor foi avaliado de acordo com a classificação TNM29, sendo que T3 e T4 corresponderam a 45,2% dos casos. A localização da lesão primária foi mais prevalente em língua ou faringe (22,7% cada), seguida pela laringe (18,2%), lábio (13,6%) e palato, orelha ou cordas vocais (4,5% cada). Em relação à terapia oncológica empregada, a maioria dos pacientes foi submetida à radioterapia exclusiva (44,5%), seguida por tratamento combinado com quimioterapia e radioterapia (33,3%) e cirurgia e radioterapia (18,5%), além de cirurgia, radioterapia e quimioterapia combinadas (Tabela 1).
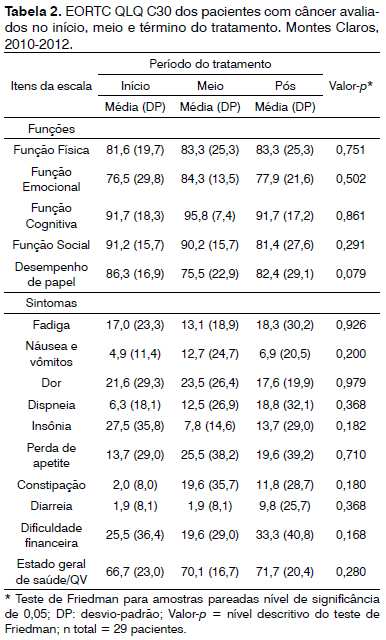
A Tabela 2 apresenta os escores médios de funções e sintomas para qualidade de vida geral, QLQ-C30, comparando os três cortes prospectivos. Não houve diferença estatisticamente significante entre os três momentos para nenhuma função ou sintoma. Observa-se que altos escores médios para as funções do paciente sugerem, numa visão geral, baixo impacto da doença nas funções física, emocional, cognitiva, social e desempenho de papel pessoal. Houve melhora no estado de saúde geral e declínio da função social ao longo do tratamento. O desempenho de papel pessoal foi inferior no meio da terapêutica e a função emocional recebeu o menor valor médio entre todas as funções. Considerando a escala de sintomas, a ocorrência de insônia foi maior ao início do tratamento, entretanto, náusea e vômito, dor, perda de apetite e constipação foram maiores no meio do tratamento. Ao final do tratamento, observou-se maior ocorrência de fadiga, dispneia, diarreia e dificuldade financeira.
O questionário específico QLQ-H&N35, detalhado na Tabela 3, evidenciou diferença entre os três momentos do tratamento altamente significativa para gosto e cheiro (
p = 0,020), deglutição (
p = 0,040), tosse (
p = 0,013), e perda de peso (
p = 0,011). A ocorrência de dificuldade de interação ocorreu principalmente no início do tratamento, com média de 11,6. A dor e a deglutição, problemas dentários, tosse, uso de analgésicos foram sintomas de maior impacto no meio do tratamento. Ao término do tratamento, utilização de suplemento alimentar, dificuldades em abrir a boca, maior alteração de sentidos (olfato e paladar), problemas com a fala, dificuldades sociais em alimentação, prejuízo na sexualidade e sensação de estar doente obtiveram valores médios maiores em relação ao outros dois momentos do tratamento.
DISCUSSÃOAs características sociodemográficas e econômicas dos participantes desta investigação estão de acordo com o perfil epidemiológico do câncer de cabeça e pescoço encontrado na literatura, homens, acima de 45 anos de idade, feodermas, trabalhadores rurais e expostos a, pelo menos, um fator de risco, como exposição solar, tabaco ou álcool, com baixa condição econômica1.
Dos pacientes avaliados, 44,5% foram elegíveis à radioterapia exclusiva, e 33,3% foram tratados com radioterapia associada à quimioterapia. Os avanços tecnológicos nos procedimentos radioterápicos e os novos protocolos quimioterapêuticos têm favorecido a escolha destas formas de tratamento. Entretanto, há o risco potencializado de toxicidade induzida pela quimioirradiação, com surgimento de efeitos adversos dolorosos e debilitantes que podem levar à necessidade de interrupção do tratamento, o que compromete o prognóstico do paciente3,6,30. Diferentes modalidades terapêuticas para alguns sítios tumorais em cabeça e pescoço podem apresentar resultados de sobrevida e controle da doença similares, porém, com diferentes complicações, sequelas e resultados funcionais. Esses efeitos e sequelas induzidas podem influenciar negativamente na qualidade de vida dos indivíduos e poderão, no futuro, auxiliar no julgamento clínico e na definição de condutas terapêuticas. Nesse contexto, o interesse pela qualidade de vida desses pacientes está diretamente ligado às práticas assistenciais cotidianas dos serviços de saúde3,7,14,15,18,23,25,31,32.
Não houve diferença estatisticamente significante entre os três momentos para nenhuma função ou sintoma na avaliação do questionário QLQ-C30 (Tabela 2). Os escores médios das funções avaliadas estavam altos no início do tratamento e modificaram-se pouco prospectivamente. De forma semelhante, a qualidade de vida global não sofreu alteração significativa. Resultados similares foram encontrados por Braam et al.6 na avaliação de 44 pacientes submetidos à radioterapia cervicofacial exclusiva ou adjuvante à cirurgia. Entretanto, Bansal et al.30, em avaliação de 45 pacientes com indicação de radioterapia em cabeça e pescoço, mostraram correlação entre a piora da função física e ao aumento dos sintomas como fadiga, dor e perda do apetite. Blanco et al.12 mostraram aumento nas escalas de sintomas (dor, fadiga e perda de peso) e declínio nas escalas funcionais, com prejuízo nas funções físicas, social, emocional e desempenho de papel. No presente estudo, com exceção da dor e da insônia, nenhum dos sintomas retornou aos níveis basais na alta do tratamento.
Observou-se baixo impacto da doença em suas funções física, emocional, cognitiva, social e desempenho de papel pessoal, diferentemente de Scharloo et al.33, em estudo prospectivo com 177 pacientes, no qual houve melhora da função emocional e piora da função social ao longo do período de acompanhamento. Os pacientes de Montes Claros apresentaram o menor valor médio para função emocional entre todas as funções, entretanto, houve grande variação dos dados prospectivamente, o que pode refletir grande subjetividade desses parâmetros. Além disso, houve declínio da função social ao longo do tratamento. Em um estudo realizado por Connor et al.4, os pacientes apresentaram piora progressiva da função física, contrastando com este estudo, em que houve melhora nessa escala funcional ao longo do período, além de melhora no estado de saúde geral.
A interação social esteve mais prejudicada no início da terapia anticâncer e melhorou na metade do tratamento (Tabela 3). Resultados inversos foram encontrados por Ohrn et al.34 utilizando os mesmos questionários na avaliação de 18 pacientes. Para os autores, a alimentação e contato social apresentaram maiores médias per e pós-radioterapia.
Comparando-se médias ao final do tratamento aos valores obtidos no início e metade do tratamento, na avaliação do questionário QLQ-H&N35 (Tabela 3), observa-se aumento na queixa de boca seca, da viscosidade salivar com prejuízo significativo na capacidade de deglutição (
p = 0,040). Isso pode ser associado em parte aos procedimentos cirúrgicos utilizados no tratamento de tumores de cabeça e pescoço5, apesar do número de pacientes operados ser reduzido nessa amostra. Outros possíveis fatores colaboradores são a maior presença de tumores primários em sítios aerodigestivos, como língua e faringe (22,7% cada), e a utilização de tratamentos não cirúrgicos, tal como a quimiorradioterapia, em protocolos de preservação de órgãos5. O aumento dos sintomas náuseas e vômitos, perda de apetite e constipação observados na metade do tratamento pode estar relacionado ao surgimento de efeitos agudos clássicos radio e quimioinduzidos.
Outra complicação comum é a disgeusia, capacidade distorcida ou prejudicada do paladar, atingindo 50% a 75% daqueles que receberam radioterapia e quimioterapia ou ambas14,35. Houve redução do paladar e olfato, nos três períodos avaliados (11,5-32,3-36,5, respectivamente, com
p = 0,020). Acredita-se que esse agravamento na percepção do paladar ocorra com a dose cumulativa da radiação14,35. Cerca de 15% desses indivíduos continuam a ter disgeusia mesmo após o término do tratamento14,35-37. Estes sintomas podem ter contribuído para a progressiva perda de peso relatada pelos pacientes (
p = 0,011).
Uma nutrição adequada é importante e precisa ser incentivada e facilitada35-37, apesar do aumento da utilização de suplementos somente no final da terapia oncológica (Tabela 3). As alterações no olfato e paladar associadas à dificuldade em abrir a boca e dificuldades sociais em se alimentar podem ter contribuído para aumento na utilização de suplementos alimentares. Blanco et al.12 encontraram maior ocorrência de alterações do sentido, principalmente após 3 meses do tratamento cirúrgico, entretanto, com melhora parcial após 6 meses.
Neste estudo, a dor esteve presente nos três momentos da avaliação, com respostas semelhantes nos dois questionários. É predominante ao meio do tratamento, declina no seu final. O alto desvio padrão da média sugere grande variabilidade da sua percepção. O aumento da dor durante o tratamento pode ser devido a lesões oportunistas adversas decorrentes da radioterapia e/ou quimioterapia, o que pode justificar o aumento do uso de medicação analgésica (Tabela 3). A dor é comum em pacientes com câncer em cabeça e pescoço. É relatada por cerca de metade dos pacientes antes da terapia oncológica, por 81% deles durante, 70% no final, e em 36% em 6 meses ou mais após o tratamento38. Pode ser consequência do tratamento curativo, associada à malignidade, ao sofrimento físico e psicológico e devido a mecanismos nociceptivos e neuropáticos. Em alguns casos, a ocorrência de dor é uma coincidência não relacionada diretamente ao câncer38.
Avaliar a qualidade de vida em pacientes oncológicos é complexo, considerando-se o grande número de variáveis que interferem na autopercepção do paciente, desde suas condições sociais até as particularidades da sua doença. Engloba seu caráter individual de avaliação, que é interdependente do seu sistema de crenças, valores e até de sua resistência física3,5,15. Por estas mesmas razões, é uma ferramenta fundamental para avaliar o impacto da doença e de seu tratamento, obtendo-se evidências epidemiológicas que suportem mudanças nos protocolos de suporte multiprofissional mais efetivo aos pacientes5,8,17,19,24.
CONCLUSÃOHouve redução significativa da qualidade de vida dos pacientes ao longo do tratamento em relação a alguns sintomas comuns no tratamento do câncer, que não ocorreu na avaliação das dimensões relacionadas às funções física, cognitiva, social. É necessário que a equipe multidisciplinar utilize as informações obtidas nesta investigação para a construção de um protocolo de assistência ao paciente mais amplo que contemple suas demandas de sintomas e de condição de vida.
REFERÊNCIAS1. Instituto Nacional de Câncer José Alencar Gomes da Silva. Coordenação Geral de Ações Estratégicas. Coordenação de Prevenção e Vigilância. Estimativa 2012: incidência de câncer no Brasil/Instituto Nacional de Câncer José Alencar Gomes da Silva, Coordenação Geral de Ações Estratégicas, Coordenação de Prevenção e Vigilância. Rio de Janeiro: INCA; 2011. 118p.
2. Moreno AB, Lopes CS. Avaliação da qualidade de vida em pacientes laringectomizados: uma revisão sistemática. Cad Saúde Pública. 2002;18(1):81-92.
3. Araújo SSC, Padilha DMP, Baldisserotto J. Saúde bucal e qualidade de vida em pacientes com câncer de cabeça e pescoço. Rev Fac Odontol Porto Alegre. 2007;48(1/3):73-6.
4. Connor NP, Cohen SB, Kammer RE, Sullivan PA, Brewer KA, Hong TS, et al. Impact of conventional radiotherapy on health-related quality of life and critical functions of the head and neck. Int J Radiat Oncol Biol Phys. 2006;65(4):1051-62.
5. Martino R, Ringash J. Evaluation of quality of life and organ function in head and neck squamous cell carcinoma. Hematol Oncol Clin North Am. 2008;22(6):1239-56.
6. Braam MP, Roesink JM, Raaijmakers CP, Busschers WB, Terhaard CH. Quality of life and salivary output in patients with head-and-neck cancer five years after radiotherapy. Radiat Oncol. 2007;2:3.
7. Cardoso MFA, Novikoff S, Tresso A, Segreto RA, Cervantes O. Prevenção e controle das sequelas bucais em pacientes irradiados por tumores de cabeça e pescoço. Radiol Bras. 2005;38(2):107-15.
8. de Graeff A, de Leeuw JR, Ros WJ, Hordijk GJ, Blijham GH, Winnubst JA. Pretreatment factors predicting quality of life after treatment for head and neck cancer. Head Neck. 2000;22(4):398-407.
9. Alvarenga L de M, Ruiz MT, Pavarino-Bertelli EC, Ruback MJC, Maniglia JV, Goloni-Bertollo EM. Epidemiologic evaluation of head and neck patients in a university hospital of Northwestern São Paulo State. Braz J Otorhinolaryngol. 2008;74(1):68-73.
10. Braz DS, Ribas MM, Dedivitis RA, Nishimoto IN, Barros AP. Quality of life and depression in patients undergoing total and partial laryngectomy. Clinics (São Paulo). 2005;60(2):135-42.
11. Wan Leung S, Lee TF, Chien CY, Chao PJ, Tsai WL, Fang FM. Health-related quality of life in 640 head and neck cancer survivors after radiotherapy using EORTC QLQ-C30 and QLQ-H&N35 questionnaires. BMC Cancer. 2011;11:128.
12. Alvarez-Buylla Blanco M, Herranz González-Botas J. Quality of life evolution in patients after surgical treatment of laryngeal, hypopharyngeal or oropharyngeal carcinoma. Acta Otorrinolaringol Esp. 2011;62(2):103-12.
13. Aarstad AK, Beisland E, Osthus AA, Aarstad HJ. Distress, quality of life, neuroticism and psychological coping are related in head and neck cancer patients during follow-up. Acta Oncol. 2011;50(3):390-8.
14. Stoeckli SJ, Guidicelli M, Schneider A, Huber A, Schmid S. Quality of life after treatment for early laryngeal carcinoma. Eur Arch Otorhinolaryngol. 2001;258(2):96-9.
15. Gouveia Sobrinho EA, Carvalho MB, Franzi SA. Aspectos e tendências da avaliação da qualidade de vida de pacientes com câncer de cabeça e pescoço. Rev Soc Bras Cancerol. 2001;4(15):10-8.
16. Amar A, Rapoport A, Franzi SA, Bisordi C, Lehn CN. Qualidade de vida e prognóstico nos carcinomas epidermóides de cabeça e pescoço. Rev Bras Otorrinolaringol. 2002;68(3):400-3.
17. Gomes TABF, Rodrigues FM. Qualidade de vida do laringectomizado traqueostomizado. Rev Bras Cir Cabeça Pescoço. 2010;39(3):199-205.
18. Paula FC, Gama RR. Avaliação de qualidade de vida em laringectomizados totais. Rev Bras Cir Cabeça Pescoço. 2009;38(3):177-82.
19. Gonçalves JJ, Rocha AM. A decision support system for quality of life in head and neck oncology patients. Head Neck Oncol. 2012;4:3.
20. Lopes MA, Coletta RD, Alves FA, Abbade N, Rossi JA. Reconhecendo e controlando os efeitos colaterais da radioterapia. Rev Assoc Paul Cir Dent. 1999;52(3):241-4.
21. Martins ACM, Caçador NP, Gaeti WP. Complicações bucais da quimioterapia antineoplásica. Acta Sci. 2003;24(3):663-70.
22. Migliorati CA, Migliorati EKJ. Medicina bucal: a nova era da odontologia. In: Feller C, Gorad R. Atualização na clínica odontológica: módulos de atualização. São Paulo: Artes Médicas; 2000. p.437-66.
23. Knox JJ, Puodziunas AL, Feld R. Chemotherary-induced oral mucositis.: Prevention and management. Drugs Aging. 2000;17(4):257-67.
24. Vartanian JG, Carvalho AL, Furia CLB, Castro Junior G, Rocha CN, Sinitcovisky IML, et al. Questionários para a avaliação de qualidade de vida em pacientes com câncer de cabeça e pescoço validados no Brasil. Rev Bras Cir Cabeça Pescoço. 2007;36(2):108-15.
25. Bottomley A. The cancer patient and quality of life. Oncologist. 2002;7(2):120-5.
26. Folstein MF, Folstein SE, McHugh PR. "Mini-mental state". A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 1975;12(3):189-98.
27. Aaronson NK, Ahmedzai S, Bergman B, Bullinger M, Cull A, Duez NJ, et al. The European Organization for Research and Treatment of Cancer QLQ-C30: a quality-of-life instrument for use in international clinical trials in oncology. J Natl Cancer Inst. 1993;85(5):365-76.
28. Bjordal K, Hammerlid E, Ahlner-Elmqvist M, de Graeff A, Boysen M, Evensen JF, et al. Quality of life in head and neck cancer patients: validation of the European Organization for Research and Treatment of Cancer Quality of Life Questionnaire-H&N35. J Clin Oncol. 1999;17(3):1008-19.
29. Sobin LH, Wittekind C. TNM classification of malignant tumors. 6th edition. New York: Wiley-Liss; 2002. p.264.
30. Bansal M, Mohanti BK, Shah N, Chaudhry R, Bahadur R, Shukla NK. Radiation related morbidities and their impact on quality of life in head and neck cancer patients receiving radical radiotherapy. Qual Life Res. 2004;13(2):481-8.
31. Bertan FC, Castro EK. Qualidade de vida e câncer: revisão sistemática de artigos brasileiros. Psico. 2009;40(3):366-72.
32. Borggreven PA, Verdonck-de Leeuw IM, Muller MJ, Heiligers ML, de Bree R, Aaronson NK, et al. Quality of life and functional status in patients with câncer of the oral cavity and oropharynx: pretreatment values of a prospective study. Eur Arch Otorhinolaryngol. 2007;264(6):651-7.
33. Scharloo M, Baatenburg de Jong RJ, Langeveld TP, van Velzen-Verkaik E, Doorn-Op den Akker MM, Kaptein AA. Illness cognitions in head and neck squamous cell carcinoma: predicting quality of life outcome. Support Care Cancer. 2010;18(9):1137-45.
34. Ohrn KE, Sjödén PO, Wahlin YB, Elf M. Oral health and quality of life among patients with head and neck cancer or haematological malignancies. Support Care Cancer. 2001;9(7):528-38.
35. Mosel DD, Bauer RL, Lynch DP, Hwang ST. Oral complications in the treatment of cancer patients. Oral Dis. 2011;17(6):550-9.
36. Chambers MS, Garden AS, Kies MS, Martin JW. Radiation-induced xerostomia in patients with head and neck cancer: pathogenesis, impact on quality of life, and management. Head Neck. 2004;26(9):796-807.
37. Epstein JB, Tsang AH, Warkentin D, Ship JA. The role salivary function in modulating chemotherapy-induced oropharyngeal mucositis: a review of the literature. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2002;94(1):39-44.
38. Epstein JB, Hong C, Logan RM, Barasch A, Gordon SM, Oberle-Edwards L, et al. A systematic review of orofacial pain in patients receiving cancer therapy. Support Care Cancer. 2010;18(8):1023-31.
1. Mestre e Doutorando (Professor do curso de Odontologia e preceptor da Residência Médica em Otorrinolaringologia da Universidade Estadual de Montes Claros. Doutorando Pós-graduação em Ciências da Saúde - UNIMONTES).
2. Especialista (Professor do Curso de Odontologia da Universidade Estadual de Montes Claros).
3. Mestre (Professora do Curso de Odontologia da Universidade Estadual de Montes Claros).
4. Acadêmico (Bolsista de Iniciação Científica / FAPEMIG).
5. Mestre (Professor do Curso de Odontologia da Universidade Estadual de Montes Claros).
6. Doutor (Professor do Curso de Odontologia da Universidade Estadual de Montes Claros. Professor do Programa de Pós-graduação em Ciências da Saúde - UNIMONTES).
7. Mestre (Professor do Curso Médico da Universidade Estadual de Montes Claros e Preceptor da Residência Médica em Otorrinolaringologia do Hospital Universitário da UNIMONTES).
Universidade Estadual de Montes Claros - UNIMONTES e Hospital Santa Casa de Montes Claros.
Endereço para correspondência:
Mário Rodrigues de Melo Filho
Av. Nelson Viana, nº 146. Morada da Serra
Montes Claros - MG. Brasil. CEP: 39401-354.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 27 de julho de 2012. cod. 9536.
Artigo aceito em 27 de outubro de 2012.
Agradecimento: Fundação de Amparo a Pesquisa do Estado de Minas Gerais - FAPEMIG.


