INTRODUÇÃOA doença do refluxo gastroesofágico (DRGE) é uma das afecções mais comuns do trato digestório. Pode ser definida como doença crônica decorrente do fluxo retrógrado do conteúdo gastroduodenal para o esôfago e/ou órgãos adjacentes a ele, causando um espectro variado de sintomas e sinais esofageanos e/ou extraesofageanos associados ou não a lesões teciduais1.
É uma afecção de grande importância médico-social por ter uma elevada e crescente incidência e por determinar sintomas de intensidade variável, que se manifestam por tempo prolongado. Sintomas supraesofágicos foram referidos por 58% dos pacientes que apresentaram sintomas clássicos e, nesses pacientes, houve piora de escore de qualidade de vida2.
No Brasil, um estudo populacional empreendido em 22 metrópoles, no qual foi entrevistada uma amostra populacional de 13.959 indivíduos, observou-se que 4,6% das pessoas avaliadas apresentavam pirose uma vez por semana e que 7,3% apresentavam tal queixa duas ou mais vezes por semana3. Com base nesses dados, estima-se que a prevalência da DRGE em nosso meio em sua forma clássica seja ao redor de 12%. Admite-se a existência de sintomas esofágicos e extraesofágicos e que os sintomas podem ou não ser acompanhados por lesões teciduais esofágicas diagnosticadas pelo exame endoscópico.
Refluxo laringofaríngeo é um termo utilizado desde 1996 por Koufman para designar sintomas, sinais ou lesões teciduais decorrentes do retorno do conteúdo gastroduodenal até o trato aerodigestivo superior4. Seus sintomas frequentes são: dor de garganta, sensação de globus faríngeo, pigarro, disfonia, tosse seca, crises de laringoespasmo5, associados ou não com sintomas como pirose, epigastralgia e dor retroesternal6-8. A avaliação diagnóstica inclui exame laringoscópico (videolaringoscopia, nasofibrolaringoscopia), em que é possível verificar alguns sinais sugestivos, porém, não específicos de refluxo, como edema e hiperemia laríngeos difusos, edema de pregas vocais, edema de pregas vestibulares, edema da mucosa subglótica, hipertrofia da região interaritenoídea, muco espesso endolaríngeo e granuloma ou tecido de granulação6-8. Há também correlação com estenose subglótica e carcinoma laríngeo9-12. Como estes sinais inflamatórios são comuns a outras doenças que acometem o seguimento laringofaríngeo, ainda há grande dificuldade diagnóstica desta doença.
A endoscopia digestiva alta apresenta baixa sensibilidade diagnóstica no refluxo laringofaríngeo, sendo que uma grande parcela dos pacientes com esta manifestação supraesofágica da DRGE não apresentam esofagite ou quaisquer sinais que sugiram hipotonia do esfíncter esofagiano inferior (EEI).
Os exames de monitorização prolongada do esôfago auxiliam no diagnóstico da doença, porém, apesar de altamente específicos, têm baixa sensibilidade, principalmente nos casos de refluxo laringofaríngeo. A pHmetria esofágica pode ser feita com um ou dois sensores, sendo imprescindível o segundo tipo quando há suspeita de refluxo supraesofágico13-15. As dificuldades relacionadas à aceitação do exame e às limitações técnicas do mesmo (somente detecta episódios de refluxo líquido e ácido) levaram ao desenvolvimento pH-impedanciometria esofágica, cuja técnica permite avaliar refluxo de teor líquido ou gasoso, ácido ou não ácido16. No entanto, ambos os exames têm um difícil acesso assistencial, principalmente em países em desenvolvimento, além da pouca adesão dos pacientes pelo incômodo durante a realização. Soma-se a este fato não haver consenso sobre os parâmetros de normalidade para estes exames em pacientes com refluxo laringofaríngeo.
Desta forma, o diagnóstico do refluxo laringofaríngeo baseia-se, em grande parte, na presença de sintomas e sinais laringoscópicos sugestivos. A fim de minimizar a subjetividade destas avaliações, em especial daquelas associadas ao exame de imagem videolaringoscópica, um grupo de pesquisadores propuseram um sistema de pontuação, o
Reflux Finding Score, baseado nos achados inflamatórios endolaríngeos supostamente sugestivos de acometimento por refluxo. Tal índice foi validado na língua inglesa em 2001 por Belafsky et al. e tem sido amplamente utilizado na literatura mundial como parâmetro diagnóstico do refluxo laringofaríngeo. O escore de pontuação atribui graus de intensidade de sinais inflamatórios e a presença ou ausência de lesões sugestivas da doença. O
Reflux Finding Score tem demonstrado alta reprodutibilidade e confiabilidade, sendo que um paciente com escore acima de 7 pontos tem uma probabilidade de 94% de apresentar refluxo laringofaríngeo17. O instrumento também tem sido utilizado para monitorar a evolução da doença e a resposta ao tratamento.
A diversidade cultural impõe que tal instrumento, para ser utilizado no Brasil, seja traduzido de acordo com diretrizes que, se obedecidas, resultam em uma equivalência conceitual, semântica e de conteúdo com o modelo original, para posteriormente validá-lo.
O objetivo desse estudo foi traduzir para o português brasileiro com adequada adaptação cultural e testar a confiabilidade do
Reflux Finging Score.
MÉTODOSeguindo diretrizes internacionais18-20, foram realizadas as seguintes etapas para tradução:
1. Tradução para o português realizada de forma independente por dois tradutores brasileiros médicos otorrinolaringologistas com experiência em laringologia, com proficiência na língua inglesa;
2. Consenso entre os dois tradutores de uma versão para o português, em conjunto com outro tradutor bilíngue (coautor da pesquisa);
3. Retrotradução realizada por dois nativos da língua inglesa, de forma independente;
4. Comparação da retrotradução com o original, por meio da avaliação da equivalência conceitual, semântica e de conteúdo; elaboração de uma tradução pelo comitê formado pelos dois tradutores, dois retrotradutores, e um dos coautores da pesquisa;
5. Teste da confiabilidade da versão pré-final no Brasil, realizado por três otorrinolaringologistas, que serão os profissionais a utilizarem o instrumento.
Três otorrinolaringologistas treinados realizaram o teste de confiabilidade por meio da análise de 24 exames de videolaringoscopia de um banco de dados de um hospital universitário terciário. Aplicaram o instrumento traduzido de forma cega (os exames referiam-se a pacientes com ou sem refluxo laringofaríngeo, gravados de forma aleatória). Cada um dos três examinadores experientes (A, B e C) aplicou duas vezes a Escala de Achados Endolaríngeos de Refluxo, com intervalo mínimo de 24 horas. As imagens selecionadas foram misturadas aleatoriamente em duas sequências distintas para o teste e o reteste, a fim de minimizar o viés.
A análise estatística foi realizada por porcentagem de acerto, utilizando-se cores. A cor verde foi utilizada quando o examinador pontuava o subdomínio de forma idêntica nas duas avaliações cegas. A cor amarela foi utilizada para erros considerados pequenos/aceitáveis, ou seja, se o examinador diferisse apenas em uma graduação sua análise, era considerada satisfatória a avaliação, como exemplo, se na primeira avaliação - teste - pontuasse o edema difuso como leve (1 ponto) e na segunda - reteste- como moderado (2 pontos), dentre cinco pontuações possíveis (0, 1 ,2 ,3 ,4 ou 5); outro exemplo, se o examinador pontuasse "4" em uma avaliação e "3" na outra e assim por diante. Essa consideração foi pertinente por tratar-se de uma avaliação qualitativa, em que erros são mais frequentes quando comparados com avaliações quantitativas.
A cor vermelha foi utilizada para erros superiores a uma graduação ou diferença de pontuação maior do que 1. Vale ressaltar que os subdomínios "1" (edema subglótico), "7" (granuloma/tecido de granulação) e "8" (granuloma/granulação) foram considerados como cor verde os acertos e cor vermelha os erros, já que são classificados apenas como 0 ou 1 (ausente ou presente).
Os dados do teste e reteste de cada examinador foram colocados em uma planilha do Excel 97-2003 e, então, importados para o programa EpiInfo, no qual foram geradas tabelas para cada subdomínio e cada examinador comparando a coerência do teste e reteste (confiabilidade). Essa tabela foi novamente importada para o excel com cores e foi calculada a porcentagem de acertos, erros aceitáveis e erros dos diferentes examinadores para cada subdomínio.
Além da descrição porcentual dos acertos, erros aceitáveis e erros, foi também calculado o índice Kappa para avaliar a concordância intraexaminador para cada subdomínio.
RESULTADOSA partir do instrumento diagnóstico
Reflux Finding Score (Tabela 1) em inglês (língua original), foram realizadas as duas traduções de forma independente, ambas por médicos otorrinolaringologistas com proficiência em língua inglesa (Tabelas 2 e 3).
Ambas as traduções foram analisadas pelos dois tradutores em conjunto com um terceiro bilíngue e coautor da pesquisa e, por meio de um consenso, realizou-se uma terceira tradução (Tabela 4).
A partir dessa versão, foi realizada a retrotradução por dois nativos americanos, de forma independente. Ambas as versões foram semelhantes (Tabela 5).
Em um novo comitê constituído pelos quatro tradutores além de um dos coautores da pesquisa, foi analisada a equivalência conceitual, semântica e de conteúdo com resultado satisfatório, dada a notável semelhança entre a versão original e a retrotraduzida. O comitê optou por acrescentar a palavra "endolaríngeos" ao termo Escala de Achados de Refluxo, por entender que facilita sua compreensão. Desta forma, o título final ficou como Escala de Achados Endolaríngeos de Refluxo. Outra modificação foi a do termo "comissura posterior" para "região interaritenóidea" seguindo a nômina anatômica21, aceita por todos os tradutores. A tradução proposta pelos autores para o português brasileiro de
Reflux Finding Score encontra-se na Tabela 6.
Após análise dos 24 exames gravados em DVD, realizadas por três examinadores (A, B e C) de forma cega e com intervalo de, no mínimo, 24 horas entre o teste e o reteste do mesmo exame, verificaram-se as seguintes concordâncias intraexaminadores (Gráficos 1 a 8).
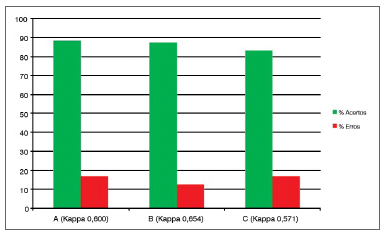
Gráfico 1. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio edema subglótico.
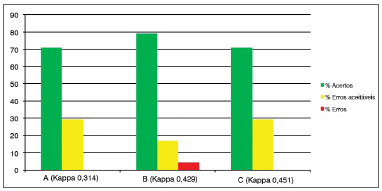
Gráfico 2. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio obliteração dos ventrículos.
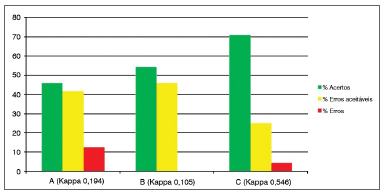
Gráfico 3. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio eritema/hiperemia.
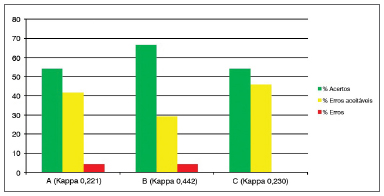
Gráfico 4. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio edema das pregas vocais.
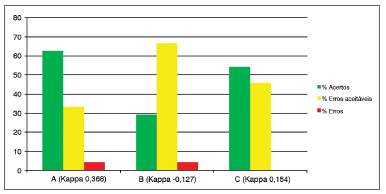
Gráfico 5. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio edema laríngeo difuso.
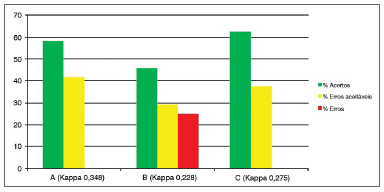
Gráfico 6. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio hipertrofia da região interaritenóidea.
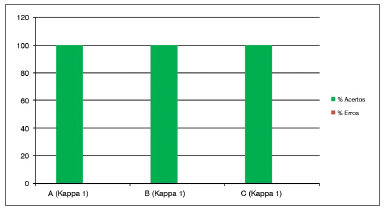
Gráfico 7. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio granuloma/tecido de granulação.
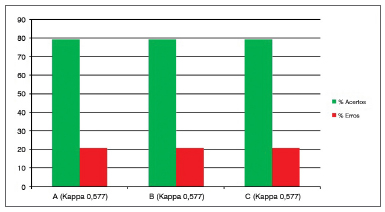
Gráfico 8. Porcentagem de concordância intraexaminadores (A, B e C) para o subdomínio muco endolaríngeo espesso.
Por se tratar de um instrumento diagnóstico a ser aplicado por médicos com perícia em laringologia, não houve dificuldades de compreensão quanto aos termos técnicos e conteúdo do mesmo. Tanto a tradução quanto a retrotradução apresentaram concordância de 99% em todos os subdomínios, e as mínimas diferenças encontradas (por exemplo, a tradução do título, que ora foi traduzido como escore, ora como escala) foram sanadas após o consenso com médicos especialistas e tradutores, não envolvendo discordância em aspecto de conteúdo. Optou-se por introduzir no título da escala, o termo "endolaríngeos" para melhor compreensão e facilidade no uso clínico. Outra modificação na versão para o português foi a tradução de "posterior commissure" como "região interaritenóidea", que corresponde a mesma região anatômica, de forma que foi seguida a terminologia anatômica internacional21.
Após o treinamento inicial quanto aos aspectos técnicos da escala, todos os médicos otorrinolaringologistas foram capazes de aplicar o instrumento e não relataram dificuldades de compreensão quanto aos termos contidos em seus subdomínios.
Foi, então, aplicado o teste e reteste em 24 exames de videolaringoscopia com o resultado expresso nos Gráficos de 1 a 8, para os três examinadores (A, B e C).
Os subdomínios "edema subglótico" (Gráfico 1) e "muco laríngeo espesso" (Gráfico 8) são os que não havia possibilidade de "erro aceitável", ou seja, ou o examinador ao avaliar o exame no primeiro momento (teste) e no segundo momento (reteste) deveria colocar a mesma pontuação para não se considerar "erro". Nesses dois subdomínios, os acertos foram 80% ou mais, e os erros 20% ou menos, considerados satisfatórios como inteligibilidade da questão e reprodutibilidade intraobservador (Kappa variou de 0,57 a 0,65).
O outro subdomínio em que não foram considerados "erros aceitáveis" por haver apenas duas alternativas de respostas, foi "granuloma/tecido de granulação" (Gráfico 7), em que houve 100% de acerto intraobservador e interobservador (Kappa 1).
"Obliteração dos ventrículos" (Gráfico 2) também foi um subdomínio em que houve de 70% a 80% de coerência nas respostas intraobservadores , uma porcentagem de "erros aceitáveis" entre 20% a 50% e menos de 5% de erros. Por se tratar de uma análise subjetiva (obliteração parcial ou total), há coerência satisfatória (Kappa 0,3 a 0,45). Vale ressaltar que o teste Kappa não pontua os "erros aceitáveis", por isso, os valores relativamente baixos mesmo com uma porcentagem de "erros" menor do que 5%.
Para o terceiro subdomínio, "Eritema/Hiperemia" (Gráfico 3), considerado um dos mais subjetivos, houve uma porcentagem de acertos de 40% a 70%, "erros aceitáveis" 20% a 50% e "erros" 0% a 13%, também considerada satisfatória compreensão do subdomínio e aceitável porcentagem de erro pela subjetividade do método (Kappa 0,1 a 0,54).
Os subdomínios "Edema das pregas vocais" (Gráfico 4), "Edema laríngeo difuso" (Gráfico 5) e "Hipertrofia da região interaritenóidea" (Gráfico 6) são os que possuem maior quantidade de variáveis (possibilidade de pontuação de 0 a 5), além de grau de subjetividade elevado (qualificar como leve, moderado, acentuado, polipoide/obliterante). A despeito dessas considerações, houve uma porcentagem de "erros" menor do que 5% nos subdomínios 4 e 5, "acertos" de 30% a 70% e "erros aceitáveis" de 30 a 66% (Kappa 0,12 a 0,36).
No subdomínio 6 ("Hipertrofia da região interaritenóidea") dois dos três examinadores não cometeram nenhum erro comparando teste e reteste, porém, houve grande diferença de distribuição da resposta do examinador B, que cometeu uma porcentagem de erro de 25%, considerada insatisfatória. O índice Kappa não evidenciou essa diferença, mas avaliando o gráfico das porcentagens, torna-se de fácil compreensão. Consideramos uma maior dificuldade de treinamento do examinador para esse subdomínio e não uma falha do instrumento, já que os outros dois examinadores obtiveram coerência intraobservadores satisfatória (acertos 50% a 60% e erros aceitáveis de 30 a 40%, Kappa 0,27 a 0,34).
Trata-se de uma ferramenta a ser utilizada por médicos laringologistas que já possuem experiência e conhecimento sobre refluxo laringofaríngeo, que acrescentará em objetividade o diagnóstico, além de propiciar um parâmetro para acompanhamento da evolução do paciente portador dessa doença. Há facilidade e rapidez no treinamento dos avaliadores, porém, por ser subjetivo (variável de acordo com cada subdomínio), é possível que em algum subdomínio haja dificuldade individual de compreensão. A distribuição de resposta dos examinadores foi semelhante em todos os subdomínios, exceto no sexto, "Hipertrofia da região interaritenóidea", em que um examinador incorreu em 25% de erro comparando teste com reteste (intraobservador), enquanto os outros dois examinadores apresentaram 0% de erro, ou seja, em apenas um subdomínio, apenas um dos três examinadores encontrou dificuldade de compreensão e de aplicação do instrumento. Cabe ressaltar que para a utilização efetiva desse instrumento diagnóstico, após a tradução, há a etapa final de validação do método, que já está em andamento.
CONCLUSÃOEscala de Achados Endolaríngeos de Refluxo apresenta semelhança conceitual, semântica e de conteúdo com
Reflux Finding Score, além de confiabilidade.
REFERÊNCIAS1. Moraes-Filho J, Cecconello I, Gama-Rodrigues J, Castro L, Henry MA, Meneghelli UG, et al. Brazilian consensus on gastroesophageal reflux disease: proposals for assessment, classification, and management. Am J Gastroenterol. 2002;97(2):241-8.
2. Mearin F, Ponce J, Ponce M, Balboa A, Gónzalez MA, Zapardiel J. Frequency and clinical implications of supraesophageal and dyspeptic symptoms in gastroesophageal reflux disease. Eur J Gastroenterol Hepatol. 2012;24(6):665-74.
3. Moraes-Filho JP, Chinzon D, Eisig JN, Hashimoto CL, Zaterka S. Prevalence of heartburn and gastroesophageal reflux disease in the urban Brazilian population. Arq Gastroenterol. 2005;42(2):122-7.
4. Koufman J, Sataloff RT, Toohill R. Laryngopharyngeal reflux: consensus conference report. J Voice. 1996;10(3):215-6.
5. Bortolotti M. Laryngospasm and reflex central apnoea caused by aspiration of refluxed gastric content in adults. Gut. 1989;30(2):233-8.
6. Bain WM, Harrington JW, Thomas LE, Schaefer SD. Head and neck manifestations of gastroesophageal reflux. Laryngoscope. 1983;93(2):175-9.
7. Chodosh PL. Gastro-esophago-pharyngeal reflux. Laryngoscope. 1977;87(9 Pt 1):1418-27.
8. Koufman JA. The otolaryngologic manifestations of gastroesophageal reflux disease (GERD): a clinical investigation of 225 patients using ambulatory 24-hour pH monitoring and an experimental investigation of the role of acid and pepsin in the development of laryngeal injury. Laryngoscope. 1991;101(4 Pt 2 Suppl 53):1-78.
9. Little FB, Koufman JA, Kohut RI, Marshall RB. Effect of gastric acid on the pathogenesis of subglottic stenosis. Ann Otol Rhinol Laryngol. 1985;94(5 Pt 1):516-9.
10. Jindal JR, Milbrath MM, Shaker R, Hogan WJ, Toohill RJ. Gastroesophageal reflux disease as a likely cause of "idiopathic" subglottic stenosis. Ann Otol Rhinol Laryngol. 1994;103(3):186-91.
11. Morrison MD. Is chronic gastroesophageal reflux a causative factor in glottic carcinoma? Otolaryngol Head Neck Surg. 1988;99(4):370-3.
12. Ward PH, Hanson DG. Reflux as an etiological factor of carcinoma of the laryngopharynx. Laryngoscope. 1988;98(11):1195-9.
13. DeMeester TR, Wang CI, Wernly JA, Pellegrini CA, Little AG, Klementschitsch P, et al. Technique, indications, and clinical use of 24 hour esophageal pH monitoring. J Thorac Cardiovasc Surg. 1980;79(5):656-70.
14. Nasi A, de Moraes-Filho JPP, Cecconello I. Doença do refluxo gastroesofágico: revisão ampliada. Arq Gastroenterol. 2006;43(4):334-41.
15. Smit CF, Mathus-Vliegen LM, Devriese PP, Schouwenburg PF, Kupperman D. Diagnosis and consequences of gastropharyngeal reflux. Clin Otolaryngol Allied Sci. 2000;25(6):440-55.
16. Pritchett JM, Aslam M, Slaughter JC, Ness RM, Garret CG, Vaezi MF. Efficacy of esophageal impedance/pH monitoring in patients with refractory gastroesophageal reflux disease, on and off therapy. Clin Gastroenterol Hepatol. 2009;7(7):743-8.
17. Belafsky PC, Postma GN, Koufman JA. The validity and reliability of the reflux finding score (RFS). Laryngoscope. 2001;111(8):1313-7.
18. Beaton DE, Bombardier C, Guillemin F, Ferraz MB. Guidelines for the process of cross-cultural adaptation of self-report measures. Spine (Phila Pa 1976). 2000;25(24):3186-91.
19. Ferraz MB. Cross cultural adaptation of questionnaires: what is it and when should it be performed? J Rheumatol. 1997;24(11):2066-8.
20. Sousa VD, Rojjanasrirat W. Translation, adaptation and validation of instruments or scales for use in cross-cultural health care research: a clear and user-friendly guideline. J Eval Clin Pract. 2011;17(2):268-74.
21. Sociedade Brasileira de Anatomia. Terminologia Anatômica. São Paulo: Manole; 2001. 248p.
1. Mestranda pela Faculdade de Ciências Médicas da Santa Casa de São Paulo (Médica Otorrinolaringologista).
2. Mestranda pela Faculdade de Ciências Médicas da Santa Casa de São Paulo (Médica da Santa Casa de São Paulo).
3. Mestre em Patologia tropical pela Universidade Federal do Amazonas (Preceptor da Residência Médica de Otorrinolaringologia da Fundação Hospital Adriano Jorge/Universidade do Estado do Amazonas).
4. Doutora em Medicina pela Faculdade de Ciências Médicas da Santa Casa de São Paulo (Professora Assistente do Departamento de Otorrinolaringologia da Santa Casa de São Paulo).
Santa Casa de São Paulo.
Endereço para correspondência:
Andressa Guimarães do Prado Almeida
Rua Dr. Cesário Mota Júnior, nº 112, 4º andar, Pavilhão Conde de Lara. Vila Buarque
São Paulo - SP. Brasil. CEP: 01221-020.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) do BJORL em 26 de julho de 2012. cod. 9510.
Artigo aceito em 20 de outubro de 2012.


