INTRODUÇÃOA proposta de esvaziamento cervical radical para o tratamento de pacientes com carcinoma espinocelular de cabeça e pescoço (CECCP) teve início com Crile, em 19061. Seu uso rotineiro declinou com o tempo e procedimentos modificados ganharam maior popularidade. Baseado no padrão previsível de metástase cervical nos CECCP2,3, o esvaziamento cervical seletivo foi desenvolvido, com dissecção da maioria dos níveis acometidos da região cervical. Se os linfonodos não apresentam doença metastática, a incidência de metástase em outros níveis é baixa e sua remoção eletiva é de valor questionável.
Com relação ao câncer de laringe, um estudo de 262 esvaziamentos cervicais radicais2,3 observou que doença metastática ocorreu nos níveis II a IV, com metástases esporádicas nos níveis I ou IV. Baseados nesses achados, os autores propuseram como tratamento eletivo para esses pacientes a dissecção dos níveis II a IV. Em um estudo de 384 esvaziamentos cervicais em seções seriadas4, os principais sítios de acometimento metastático foram os níveis II-IV. A ocorrência de doença metastática nos níveis I ou IV esteve normalmente associada a linfonodos aumentados nos níveis II a IV2,3. Além disso, o
Brazilian Head and Neck Cancer Study Group5 demonstrou ausência de diferença no desfecho entre pacientes submetidos a esvaziamento cervical modificado ou esvaziamento cervical lateral no tratamento eletivo de indivíduos com câncer de laringe. Atualmente, o esvaziamento nos níveis II a IV é considerado o tratamento de escolha para neoplasias laríngeas N06 por conta da baixa probabilidade de metástases em nível V, situada entre 0% e 7% em CEC glótico e 5% e 9% em CEC supraglótico1-5,7-11.
O objetivo do presente estudo foi determinar a incidência de metástases em nível IV em pacientes com carcinoma espinocelular (CEC) de laringe e sua correlação com acometimento linfático cervical.
MÉTODOPacientes consecutivos com CEC de laringe foram prospectivamente avaliados entre 2007 e 2011. Para cada paciente, foram registrados dados demográficos, clínicos e patológicos. O estadiamento clínico e patológico foi registrado segundo o sistema de estadiamento 2006 AJCC12. O Conselho de Ética da instituição aprovou o estudo sob o protocolo CAAE 0020.0.146.000-07. O consentimento informado foi obtido de todos os pacientes incluídos no estudo. Todos os pacientes tinham CEC confirmado por histopatologia. Todos os pacientes foram estadiados na região cervical e sítio primário por tomografia computadorizada antes do tratamento. Apenas os pacientes submetidos a tratamento cirúrgico com esvaziamento cervical simultâneo foram incluídos. Pacientes cN0 com câncer supraglótico foram submetidos a esvaziamento cervical bilateral em estágios T1 a T4, mas em casos de câncer glótico através de T3, com esvaziamento dos níveis II a IV ipsilateralmente. Os pacientes cN (+) foram submetidos a esvaziamento cervical modificado ou radical através dos níveis I a V e esvaziamento contralateral dos níveis II, III e IV. Cada nível foi removido separadamente, respeitando os marcos cirúrgicos durante o procedimento, exceto em doença cN2a, em que alguns níveis foram removidos em conjunto por conta da remoção em bloco da metástase e da manutenção da integridade da massa. Nesses casos, os níveis foram considerados conjuntamente.
As peças cirúrgicas dos níveis cervicais foram avaliadas por histopatologia convencional com hematoxilina e eosina (HE). Três seções foram obtidas de cada linfonodo para a avaliação padrão por HE, uma do meio do linfonodo e outra do centro de cada metade do linfonodo original.
Pacientes tratados anteriormente, com extensão da lesão para a faringe, pescoço N3 ou sem critério de inclusão, foram excluídos do estudo. Pacientes submetidos a tratamento não-cirúrgico também foram excluídos do estudo.
Na presença de margens positivas ou disseminação extracapsular de metástases linfáticas, os pacientes foram submetidos à quimiorradioterapia adjuvante com cisplatina à dose de 100 mg por metro quadrado de superfície corporal nos dias 1, 22 e 43 pela via endovenosa com fracionamento convencional de 2 Gy por fração por dia para 66 Gy de tratamento. Pacientes sem sinais, mas com invasão perineural, acometimento angiolinfático, metástases múltiplas, doença estágio III ou IV foram submetidos à radioterapia adjuvante de 60 Gy em 30 frações. Os pacientes não submetidos a tratamento adjuvante no pós-operatório foram excluídos do estudo.
Foi comparada a taxa de doença metastática entre pacientes cN (0) e cN (+).
Análise estatística foi feita usando-se o teste de Fisher com significância estatística no nível de 0,05.
RESULTADOSTrinta e um pacientes satisfizeram os critérios de inclusão e exclusão. Vinte seis eram do sexo masculino e cinco do sexo feminino, com idade mediana de 64 anos no momento do diagnóstico. Quinze pacientes apresentavam câncer glótico avançado e 16 tinham câncer supraglótico. A distribuição dos tumores por estágio clínico e patológico pode ser vista na Tabela 1. Vinte e cinco foram submetidos a laringectomia total (todas as lesões T3 e T4) e seis à laringectomia horizontal parcial (câncer supraglótico T2). Vinte e três pacientes foram submetidos a esvaziamento cervical bilateral e oito a esvaziamento cervical unilateral. Esvaziamento cervical bilateral foi feito em 16 casos supraglóticos, quatro dos quais positivos unilateralmente dos pontos de vista clínico e radiológico, e em sete tumores glóticos com região cervical positiva. Não foram observados pescoços bilateralmente positivos nas avaliações clínicas e radiológicas.
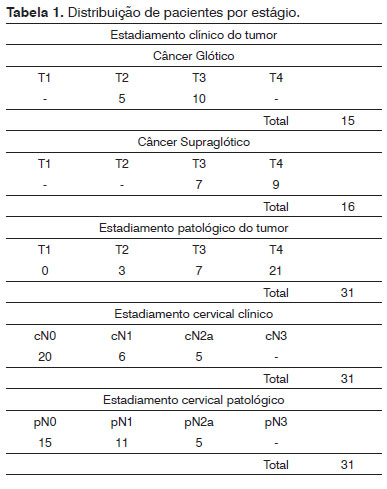
Vinte pacientes eram cN (0) e 11 tinham linfonodos palpáveis apenas no mesmo lado da lesão cN (+). Os pacientes foram estadiados como cN0 em 20 casos, cN1 em seis (nível II) e cN2a em cinco (níveis II e III).
Foram realizados 54 esvaziamentos cervicais, dentre as quais 43 em pacientes cN0 e 11 em pacientes cN+. Dos esvaziamentos cervicais eletivos, 34 a 47 linfonodos foram coletados a partir da peça cirúrgica (média = 39) e dos esvaziamentos radicais ou modificados 61 a 84 linfonodos (média = 67).
Nenhum dos pacientes estadiados como cN0 apresentou metástase histopatológica em nível IV. Dentre os pacientes com linfonodos cervicais positivos, houve incidência de 25% (3/11) de metástase ide metástase em nível IV na avaliação histopatológica. Houve diferença significativa na taxa de metástase em nível IV entre os pacientes cN0 e cN+ (
p = 0,009). Nenhum paciente apresentou metástase isolada em nível IV. Houve diferença significativa no comprometimento do nível IV quando os níveis II ou III também eram positivos na avaliação patológica (
p = 0,02). Cinco peças cervicais (12%) clinicamente negativas foram convertidas para patologicamente positivas, apenas no nível II, sem metástase para o nível IV. Dos 11 pescoços clinicamente positivos, todos eram patologicamente positivos nos níveis II ou III.
DISCUSSÃOA inclusão de rotina do nível IV em esvaziamento cervical eletivo por CEC de laringe tem sido questionada por conta da baixa incidência de metástases e das possíveis complicações associadas a este procedimento, particularmente no lado esquerdo, devido ao ducto torácico.
Tu13 estudou 142 pacientes com CEC supraglótico de laringe submetidos a esvaziamento dos níveis II e III sem metástase cervical ao exame patológico. As peças dos esvaziamentos cervicais dos 142 pacientes eram negativas para metástase. Quinze dos 142 pacientes (10,6%) tiveram recidiva cervical durante o seguimento de cinco anos. A taxa de recorrência dessa casuística com esvaziamento cervical limitado foi comparável às taxas relatadas na literatura após esvaziamento cervical radical ou modificado14. Em estudo recente, a taxa de metástases linfonodais positivas ocultas em nível IV, sem evidência de doença nos níveis II e III foi de 1,4% em pacientes com CEC de endolaringe15.
Ambrosch et al.16 publicaram estudo com 503 pacientes com CECCP tratados com esvaziamento eletivo incluindo apenas os níveis II e III e não observaram recidiva em nível IV após seguimento médio de 41 meses. Nesse mesmo estudo, o nível IV foi removido apenas em pacientes com suspeita ou confirmação patológica de positividade (por análise de cortes congelados) linfonodal em nível II ou III. Os autores concluíram que o esvaziamento eletivo do nível IV não era necessário em CEC de orofaginge, laringe e hipofaringe.
León et al.8, em estudo com desenho semelhante, incluíram 79 pacientes com CEC de endolaringe. Esvaziamento cervical foi feito apenas nos níveis II e III com análise de cortes congelados desses níveis. Os níveis IV e V foram removidos apenas quando linfonodos positivos foram encontrados nos níveis II e III. Após seguimento mínimo de 24 meses, não houve recidiva regional nessa casuística sem remoção do nível IV. Khafif et al.11 estudaram 71 pacientes com câncer de laringe submetidos a esvaziamento cervical eletivo. A taxa de metástases no nível IV foi de 2,6%, sem diferenças entre carcinomas transglóticos e supraglóticos. Dentre os pacientes com linfonodos aumentados, a taxa de acometimento no nível IV foi de 32% no pescoço ipsilateral e de 0% no lado contralateral. Outro estudo coletou dados de três ensaios clínicos prospectivos multi-institucionais. Estudos patológicos e moleculares das peças de esvaziamentos cervicais de 175 pacientes cN0 com câncer de laringe revelaram apenas 3,4% de metástases ocultas em nível IV17.
CONCLUSÃOOs resultados desses estudos corroboram a tese de que o esvaziamento do nível IV não é obrigatório em pacientes cN0 com CEC de laringe.
Os resultados de nosso estudo estão de acordo com aqueles apresentados anteriormente. A taxa de metástase em nível IV foi de 0% nos pacientes cN (0), ainda que 12% fossem histopatologicamente positivos em nível II e não apresentassem metástases em nível IV. O esvaziamento cervical não deve ser considerado em pacientes cN0.
REFERÊNCIAS1. Byers RM, Wolf PF, Ballantyne AJ. Rationale for elective modified neck dissection. Head Neck Surg. 1988;10(3):160-7.
2. Candela CC, Shah J, Jaques DP, Shah JP. Patterns of cervical node metastases from squamous carcinoma of the larynx. Arch Otolaryngol Head Neck Surg. 1990;116(4):432-5.
3. Shah JP. Patterns of cervical lymph node metastasis from squamous carcinomas of the upper aerodigestive tract. Am J Surg. 1990;160(4):405-9.
4. Lindberg R. Distribution of cervical lymph node metastases from squamous cell carcinoma of the upper respiratory and digestive tracts. Cancer. 1972;29(6):1446-9.
5. End results of a prospective trial on elective lateral neck dissection vs type III modified radical neck dissection in the management of supraglottic and transglottic carcinomas. Brazilian Head and Neck Cancer Study Group. Head Neck. 1999;21(8):694-702.
6. Ferlito A, Silver CE, Rinaldo A, Smith RV. Surgical treatment of the neck in cancer of the larynx. ORL J Otorhinolaryngol Relat Spec. 2000;62(4):217-25.
7. Yang CY, Andersen PE, Everts EC, Cohen JI. Nodal disease in purely glottic carcinoma: is elective neck treatment worthwhile? Laryngoscope. 1998;108(7):1006-8.
8. León X, Quer M, Orús C, Sancho FJ, Bagué S, Burgués J. Selective dissection of levels II-III with intraoperative control of the upper and middle jugular nodes: a therapeutic option for the N0 neck. Head Neck. 2001;23(6):441-6.
9. Redaelli de Zinis LO, Nicolai P, Tomenzoli D, Ghizzardi D, Trimarchi M, Cappiello J, et al. The distribution of lymph node metastases in supraglottic squamous cell carcinoma: therapeutic implications. Head Neck. 2002;24(10):913-20.
10. Spriano G, Piantanida R, Pellini R, Muscatello L. Elective treatment of the neck in squamous cell carcinoma of the larynx: clinical experience. Head Neck. 2003;25(2):97-102.
11. Khafif A, Fliss DM, Gil Z, Medina JE. Routine inclusion of level IV in neck dissection for squamous cell carcinoma of the larynx: is it justified? Head Neck. 2004;26(4):309-12.
12. American Joint Committee on Cancer. In: Cancer staging Handbook from the AJCC Cancer Staging Manual, 6th ed. Philadelphia: Springer; 2006. p.27-98.
13. Tu GY. Upper neck (level II) dissection for N0 neck supraglottic carcinoma. Laryngoscope. 1999;109(3):467-70.
14. Strong EW. Preoperative radiation and radical neck dissection. Surg Clin North Am. 1969;49(2):271-6.
15. Lim YC, Choi EC, Lee JS, Koo BS, Song MH, Shin HA. Is dissection of level IV absolutely necessary in elective lateral neck dissection for clinically N0 laryngeal carcinoma? Oral Oncol. 2006;42(1):102-7.
16. Ambrosch P, Kron M, Pradier O, Steiner W. Efficacy of selective neck dissection: a review of 503 cases of elective and therapeutic treatment of the neck in squamous cell carcinoma of the upper aerodigestive tract. Otolaryngol Head Neck Surg. 2001;124(2):180-7.
17. Ferlito A, Silver CE, Rinaldo A. Selective neck dissection (IIA, III): a rational replacement for complete functional neck dissection in patients with N0 supraglottic and glottic squamous carcinoma. Laryngoscope. 2008;118(4):676-9.
1. Doutor (Professor, Departamento de Otorrinolaringologia e Cabeça e Pescoço, Universidade de Campinas).
2. Médico (Departamento de Otorrinolaringologia e Cabeça e Pescoço, Universidade de Campinas).
3. Doutora (Professora, Departamento de Patologia Cirúrgica, Universidade de Campinas).
4. Doutor (Departamento de Otorrinolaringologia e Cabeça e Pescoço, Universidade de Campinas).
Departamento de Otorrinolaringologia e Cabeça e Pescoço, Universidade de Campinas, Brasil.
Endereço para correspondência:
Carlos Takahiro Chone
Av. Dr. Heitor Penteado, nº 1541, Taquaral
Campinas - SP. Brasil. CEP: 13087-000
E-mail: carloschone@uol.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 18 de janeiro de 2012. cod. 9002.
Artigo aceito em em 7 de junho de 2012.


