INTRODUÇÃOO resultado pós-operatório observado nas cirurgias de tireoide é , normalmente, imputado a fatores relativos às condições do paciente, à natureza da tireopatia, à experiência do cirurgião e ao tipo de cirurgia realizada1,2. Assim, as percentagens de resultados indesejáveis nas tireoidectomias podem variar consideravelmente, assumindo-se como tal a persistência ou recidiva da doença de base e a ocorrência de complicações pós-cirúrgicas3.
Dentre as complicações observadas nas tireoidectomias, estas podem ser divididas em transitórias ou definitivas. As transitórias podem variar de graves ocorrências, com risco de vida, até eventos leves, sem maior significado. As complicações definitivas, cuja prevalência é variável, constituem-se na principal preocupação de quem trata as tireopatias de indicação cirúrgica. Apesar de sua importância, os fatores de risco relacionados às complicações pós-tireoidectomia vêm sendo pouco avaliados4.
O objetivo do presente estudo foi avaliar a experiência de um serviço com a realização da tireoidectomia, analisando a presença de resultados indesejáveis e os fatores a eles relacionados.
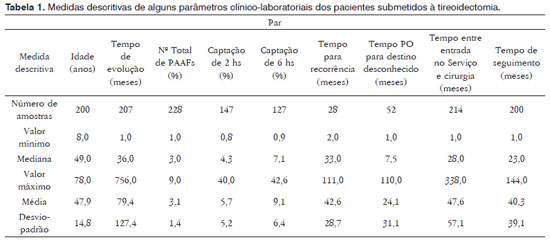
MATERIAL E MÉTODOEste estudo foi aprovado pelo Comitê de ética em Pesquisa da Instituição (protocolo 3625-2010). Para estudar a experiência do serviço com este tipo de cirurgia, foram avaliados os prontuários Médicos de 228 pacientes submetidos à tireoidectomia, entre 1991 e 2004. Tratavam-se de 209 mulheres e 19 homens, com idades entre 8 a 78 anos (média ± desvio-padrão = 47,9±14,8 anos), que foram seguidos, após a cirurgia, por tempo médio de 40,3 meses (Tabela 1). Os dados clínico-laboratoriais dos pacientes foram tabulados e foram estudadas as complicações transitórias, definitivas e totais, Além da persistência e recidiva da tireopatia de base, em relação aos seguintes parâmetros: gênero; idade (em anos); tempo de evolução clínica (em meses); presença ou não de queixas compressivas e tabagismo;
status tireoidiano de base e à cirurgia (hiper, hipo ou eutireoidismo); presença de exames comprovando compressão ou mostrando bócio mergulhante; período em que foi realizada a cirurgia (entre 1991 e 1997 ou entre 1998 e 2004); risco anestésico (ASA 1 ou 2); motivo da indicação cirúrgica (bócio mergulhante, queixas compressivas, compressão comprovada por exames, suspeita de malignidade, malignidade presente ou outros); tipo de cirurgia realizada (nodulectomia/loboistimectomia/lobectomia, tireoidectomia subtotal ou tireoidectomia quase-total /total); cirurgia em dois tempos ou não; tratar-se de reoperação ou não; diagnóstico final pós-operatório (bócio coloide, adenoma, neoplasia maligna ou outros diagnósticos); diagnóstico final pós-operatório de neoplasia maligna ou não.
Recidiva foi definida como constatação da presença da doença de base após esta ter sido comprovadamente resolvida no pós-operatório. Persistência foi definida como ausência de resolução comprovada da doença de base no pós-operatório.
Os dados foram tabulados na planilha Excell
® e, posteriormente, analisados. Para o estudo das variáveis quantitativas entre si, foram usadas medidas de associação, consideradas por meio do Coeficiente de Correlação de Pearson. A análise das variáveis quantitativas em relação às qualitativas foi feita com o auxílio dos testes não-paramétricos de Mann Whitney (para dois grupos). Para o estudo dos dados qualitativos entre si, foi utilizado o teste de Goodman. O nível de significância adotado foi de 5 %.
Por tratar-se de uma amostra relativamente pequena, o estudo deveria ser continuado para melhor avaliar a experiência e a evolução do serviço.
RESULTADOSDos pacientes estudados, 134 (58,77%) eram eutireoideos de base, enquanto 50 (21,93%) eram hipo e 35 (15,35%) eram hipertireoideos. Já na época da cirurgia, 148 (64,91%) estavam em eutireoidismo, enquanto 52 (22,81%) estavam em hiper e 19 (8,33%) em hipotireoidismo. Antes da cirurgia, 160 pacientes (70,18%) referiam história de bócio, 127 (55,70%) tinham queixas compressivas e 105 (46,05%) apresentavam nódulo solitário ou dominante. Dos 199 pacientes que foram submetidos a exames para investigar-se compressão, 75 (37,69%) realmente a evidenciavam, enquanto que, dos 222 nos quais foi investigado bócio mergulhante, 78 (35,14%) de fato o apresentavam. Outros dados clínico-laboratoriais dos pacientes podem ser observados na Tabela 1.
Os motivos pelos quais foi indicada a cirurgia foram: suspeita de neoplasia em 72 (31,58%), compressão confirmada em 55 (24,12%), malignidade em 35 (15,35%), bócio mergulhante (assintomático) em 30 (13,16%), queixas compressivas em 23 (10,09%) e outras causas em 13 casos (5,7%). O risco cirúrgico foi ASA 1 em 66 (28,95%) e ASA 2 em 125 pacientes (54,82%). As cirurgias realizadas foram parciais (nodulectomia/loboistimectomia/lobectomia) em 127 casos (55,7%) e totais (tireoidectomia quase-total/total) em 66 (28,95%). Tireoidectomia subtotal foi realizada em 30 pacientes (13,16%).
Os diagnósticos finais pós-operatórios foram: bócio coloide multinodular em 110 (48,25%), carcinoma papilífero em 42 (18,42%), adenoma em 39 (17,11%), carcinoma folicular em 11 (4,82%), tireoidite de Hashimoto em nove (3,95%), hiperplasia folicular em quatro (1,75%), carcinoma de Hrthle em dois (0,88%) e carcinoma medular em um (0,44%) dos casos. Ou seja, diagnóstico final de neoplasia maligna foi observado em cerca de 25% dos pacientes. Não foi possível estabelecer-se o diagnóstico final pós-operatório em 10 casos, devido ao extravio de documentação.
Ocorreram complicações transitórias em 43 pacientes (18,86%), sendo: hipocalcemia em 21 (9,21%), rouquidão em 15 (6,58%), paralisia transitória de cordas vocais em um (0,44%) e outras (hematoma, infecção) em 11 casos (4,82%). A percentagem de pacientes que as apresentaram foi maior no grupo operado entre 1998-2004 (22,5%) do que entre 1991-1997 (11,1%,
p < 0,05). Dos casos com complicações transitórias, maior porcentagem apresentava queixas compressivas (65,1% contra 34,9%;
p < 0,05) antes da cirurgia. Todos os demais parâmetros estudados não mostraram diferenças estatisticamente significantes entre os pacientes com ou sem complicações.
Complicações definitivas foram observadas em 41 pacientes (17,98%): hipotireoidismo em 22 (9,65%), hipoparatireoidismo em 20 (8,77%), paralisia de corda vocal unilateral em quatro (1,75%) e rouquidão em um paciente (0,44%). As percentagens dos pacientes que as apresentaram foram maiores nos grupos com diagnóstico final de neoplasia maligna (Figura 1) e no submetido à tireoidectomia quase total/total (Figura 2). O tempo de história foi menor no grupo com (22,0 ± 180,0 meses) do que no sem complicações definitivas (46,0 ± 378,0 meses;
p < 0,05). Os demais parâmetros analisados não mostraram significância estatística.

Figura 1. Distribuição percentual dos pacientes tireoidectomizados, quanto à presença de diagnóstico final de neoplasia maligna, em relação à ocorrência ou não de complicações cirúrgicas definitivas. A comparação dentro de cada grupo, com ou sem diagnóstico de neoplasia maligna, é representada pelas letras maiúsculas e a entre grupos, pelas minúsculas [teste de Goodman; b > a, B > A (
p < 0,05)].

Figura 2. Distribuição percentual de pacientes tireoidectomizados, quanto a complicações cirúrgicas definitivas, em relação ao tipo de cirurgia realizado (N /LI /L: nodulectomia /loboistimectomia /lobectomia; TS: tireoidectomia subtotal; TQT /TT: tireoidectomia quase-total /total). A comparação dentro de cada grupo, com ou sem complicações, é representada pelas letras maiúsculas e a entre os grupos, pelas minúsculas [teste de Goodman; b > a, C > B > A (
p < 0,05)].
Complicações totais, ou seja, definitivas e/ou transitórias, ocorreram em 79 pacientes (34,65%). A percentagem de pacientes que as apresentaram foi maior nos grupos com diagnóstico final de neoplasia maligna (49,1%) do que sem (29,9%;
p < 0,05). Analisando-se o número total de pacientes com complicações, observou-se maior porcentagem de casos com do que sem queixas compressivas (62% contra 38%;
p < 0,05). Nenhum dos demais parâmetros estudados mostrou diferença estatisticamente significante entre os pacientes com ou sem complicações totais.
Recidiva da doença de base foi observada em 25 pacientes (10,96%). A percentagem de pacientes que a apresentaram foi maior no grupo operado entre 1991-1997 (26,2%) do que entre 1998-2004 (6,8%;
p < 0,05) e no sem diagnóstico final de neoplasia maligna (17,6%) do que no com (1,8%;
p < 0,05). A percentagem dos pacientes que fizeram nodulectomia/lobectomia/loboistmectomia foi maior no grupo que recidivou (88,5%) do que no que não recidivou (49,1 %;
p < 0,05) e a percentagem dos pacientes que fez TQT/TT foi maior no grupo sem recidiva (35,7%) do que no com recidiva (3,8%;
p < 0,05). A maioria dos pacientes sem recidiva não apresentou exames pré -operatórios demonstrando compressão (58,7% contra 41,3%;
p < 0,05) ou bócio mergulhante (64,5% contra 35,5%;
p < 0,05). Todos os demais parâmetros estudados não foram estatisticamente diferentes nos grupo com e sem recidiva.
Persistência da tireopatia de base, que foi o motivo da indicação cirúrgica, ocorreu em 41 casos (17,98%). Os pacientes com doença persistente eram mais velhos (53,0 ± 30,0 anos) do que os sem doença persistente (48,5 ± 34,0 anos;
p < 0,05). Os demais parâmetros analisados não mostraram diferença estatística entre os grupos com e sem recidiva.
DISCUSSÃOA cirurgia pode ser uma opção terapêutica para doenças benignas da tireoide e é necessária para doenças malignas. O tipo de cirurgia deve ser individualizado, dependendo, principalmente, do diagnóstico e da experiência do cirurgião. Para Ramirez et al.5, complicações associadas à cirurgia de tireoide são diretamente proporcionais à extensão da tireoidectomia e inversamente proporcionais à experiência do cirurgião.
O paciente submetido à cirurgia de tireoide está exposto a diversas complicações, tanto relacionadas ao período pós-operatório recente quanto tardio, sendo, geralmente, estas últimas definitivas. No primeiro grupo, são mais frequentes a hipocalcemia, a paralisia das pregas vocais, a infecção da incisão cirúrgica e o hematoma. No segundo grupo, são descritos, mais frequentemente, o hipoparatireoidismo, a paralisia permanente das pregas vocais e o hipotireoidismo. Enquanto a hipocalcemia é tida como a complicação mais importante6 e menos desejável, o hipotireoidismo é considerado um resultado esperado em tireoidectomias totais7, embora possa ocorrer após cirurgias menos radicais.
No presente estudo, observaram-se complicações transitórias em 18,86% dos casos. A literatura relata uma variação muito grande nas taxas destas complicações, dependendo do tipo. Em geral, a prevalência varia entre 5% e 27,5%3,6-8. Assim, os resultados aqui apresentados não mostram grandes diferenças quando comparados com a experiência de outros serviços, nacionais ou internacionais. Foram observados poucos casos de hematomas e infecção pós-operatória. Reeve & Thompson2 relataram que, realmente, as infecções pós-operatórias são as complicações menos comuns. Hipocalcemia transitória, explicada pela inflamação das glândulas paratireoides, secundária ao trauma cirúrgico, ocorreu em 9,21% dos pacientes. Na literatura, encontram-se taxas que variam de 2,43%, em cirurgias menos radicais, até 35,29% em procedimentos mais extensos4,7-10.
Rouquidão transitória, secundária à inflamação do nervo laríngeo recorrente, ocorreu em 6,57% e paralisia transitória de cordas vocais em 0,43% dos pacientes. Estas percentagens são semelhantes às encontradas por outros autores. Estudo nacional avaliando pacientes operados por bócio multinodular atóxico, recidivado ou não, demonstrou lesões transitórias de nervo laríngeo recorrente em 2,7% a 5,0%, com as maiores percentagens nos pacientes re-operados9. Já um estudo internacional, encontrou paralisia transitória de nervo laríngeo recorrente em 1,8% dos casos11. Gonçalves Filho & Kowalski6, estudando pacientes operados por carcinoma diferenciado de tireoide, demonstraram 1,2% dessa complicação.
A percentagem de pacientes que apresentaram complicações transitórias foi maior no grupo operado entre 1998-2004 do que entre 1991-1997. As causas para esse achado permanecem, ainda, a serem esclarecidas, uma vez que complicações associadas à cirurgia de tireoide são inversamente proporcionais à experiência do cirurgião5. No grupo que as apresentou, foi expressiva a porcentagem de pacientes com queixas compressivas pré -operatórias. Ríos et al.12 apresentaram 10% de hipoparatireoidismo transitório e 14% de disfonia transitória. Esses autores referem que taxas mais elevadas de complicações em pacientes com queixas compressivas ocorrem pela maior dificuldade técnica no intraoperatório12. Deve-se lembrar que o Serviço em questão é um hospital universitário, no qual Médicos em treinamento têm tido papel importante no manejo pré , intra e pós-operatório dos pacientes mencionados, o que, certamente, influi na taxa de complicações pós-operatórias.
Complicações definitivas ocorreram em 17,98% dos casos. Hipotireoidismo ocorreu em 9,65 % dos pacientes submetidos à tireoidectomias não totais, complicação de prevalência considerável na literatura13. Porém, não foi avaliada a associação com tireoidite autoimune, o que, sabe-se, é frequente e leva ao hipotireoidismo14. Em tireoidectomias totais, hipotireoidismo é um resultado esperado e não uma complicação7.
Hipoparatireoidismo definitivo ocorreu em 8,77% dos pacientes, a maior parte dos quais submetidos a cirurgias mais radicais. Essa complicação é secundária à retirada, acidental ou não, das glândulas paratireoides. Outros estudos referem taxas entre 2,5% e 8%6,7,9,11,15.
Paralisia definitiva de corda vocal unilateral, por lesão irreversível do nervo laríngeo recorrente, ocorreu em 1,75%. Encontram-se, na literatura, referências a lesões definitivas, com taxas variando entre 0,2% e 5,0%9,11,15.
As percentagens dos pacientes que apresentaram complicações definitivas foram maiores nos grupos com diagnóstico final de neoplasia maligna, no submetido à tireoidectomia quase total/total, e no com tempo de história mais curto. Isso ocorreu, provavelmente, porque pacientes com diagnóstico de neoplasia maligna são submetidos a cirurgias mais radicais, as quais apresentariam maior probabilidade de complicações relacionadas, uma vez que complicações associadas à cirurgia de tireoide são diretamente proporcionais à extensão da tireoidectomia5. Na literatura, complicações definitivas em pacientes submetidos à tireoidectomia total para bócio multinodular atóxico foram semelhantes àqueles submetidos à tireoidectomia não total; Porém, inferiores da tireoidectomia total para bócio recidivado9.
A taxa total de complicações, no presente estudo, foi de 34,64%. Essa taxa pode ser considerada relativamente alta quando comparada a outros estudos: Zambudio et al.4, em 2004, relataram 21% e Ríos et al.12 referiram 24%, em pacientes com doença benigna e sintomas compressivos.
A percentagem de pacientes que apresentaram complicações totais foi maior nos grupos com diagnóstico de neoplasia maligna e no que tinha queixas compressivas antes da cirurgia. Shen et al.16 relataram 12% de complicações em pacientes que apresentavam queixas compressivas, e Rosato et al.7 mostraram 5,7% de lesão em nervo laríngeo recorrente entre pacientes com neoplasia maligna. Vale ressaltar que portadores de neoplasia maligna e de queixas compressivas são submetidos às cirurgias mais radicais, as quais implicariam em maiores taxas de complicações, embora não seja unanimidade que todos pacientes com diagnóstico de câncer de tireoide devam ser submetidos à tireoidectomia total9.
Ocorreu recidiva em 10,96% dos casos. Snook et al.17 demonstraram taxas de 0,32% e Bellantone et al.15, de 0,0%. Porém, estes autores avaliaram apenas tireoidectomias totais. A percentagem de pacientes que a apresentaram foi maior no grupo operado entre 1991-1997 (26,2%) do que entre 1998-2004 (6,8%) e no sem diagnóstico de neoplasia maligna (17,6%). Acredita-se que isso ocorreu pelo maior tempo de seguimento do primeiro grupo. Ainda, os pacientes sem diagnóstico de neoplasia maligna foram submetidos a cirurgias menos radicais, possibilitando a recidiva de doenças benignas de tireoide. O papel da tireoidectomia total na patologia benigna de tireoide ainda permanece controverso na literatura, embora minimize as taxas de recorrência/reoperação10, devido às maiores taxas de complicações em cirurgias mais radicais8. As percentagens dos pacientes que fizeram nodulectomia/lobectomia/loboistmectomia foram maiores no grupo que recidivou (88,5%) do que no que não recidivou (49,1%). A percentagem dos pacientes que fez tireoidectomia quase total/tireoidectomia total foi maior no grupo sem recidiva (35,7%) do que no com recidiva (3,8%). Para Snook et al.17, a tireoidectomia total não é o único procedimento seguro para o tratamento de bócio benigno de tireoide, mas é eficaz e previne recidiva. Para Rosário et al.18, a extensão da cirurgia está associada a menores taxas de recorrência, aparecimento de metástases distantes e mortalidade em pacientes com neoplasia maligna de tireoide submetidos à tireoidectomias bilateral.
Persistência da tireopatia de base ocorreu em 17,98% dos pacientes. Esta parece depender da natureza da doença tireoidiana operada. Mazzaferri et al.19 demonstraram persistência de 25% em pacientes operados por carcinoma papilífero de tireoide, enquanto a persistência de hipertireoidismo em pacientes submetidos à cirurgia deveria ser menor que 10%-20%20. No presente estudo, pacientes com doença persistente eram mais velhos do que os sem. A idade do paciente é tida como um importante fator preditor de complicações pós-operatórias, mas não de persistência da doença, em cirurgias de cabeça e pescoço21.
CONCLUSÃONo presente grupo de pacientes, ocorreram taxas consideráveis de resultados indesejáveis após a tireoidectomia. Destes, o percentual mais expressivo foi o de complicações pós-operatórias, as quais estiveram associadas a queixas compressivas, história curta, diagnóstico de neoplasia maligna e cirurgias mais radicais. A recidiva da tireopatia de base associou-se com os primeiros anos de cirurgia no Serviço, com tireopatias não neoplásicas e cirurgias menos radicais. Já a persistência da doença, associou-se com a idade mais avançada dos pacientes.
REFERÊNCIAS1. Erbil Y, Barbaros U, íssever H, Borucu I, Salmaslioglu A, Mete O, et al. tive factors for recurrent laryngeal nerve palsy and hypoparathyroidism after thyroid surgery. Clin Otolaryngol. 2007;32(1):32-7.
2. Reeve T, Thompson NW. Complications of thyroid surgery: how to avoid them, how to manage them, and observations on their possible effect on the whole patient. World J Surg. 2000;24(8):971-5.
3. Gonçalves Filho J, Kowalski LP. Surgical complications after thyroid surgery performed in a cancer hospital. Otolaryngol Head Neck Surg. 2005;132(3):490-4.
4. Zambudio AR, Rodríguez J, Riquelme J, Soria T, Canteras M, Parrilla P. Prospective study of postoperative complications after total thyroidectomy for multinodular goiters by surgeons with experience in endocrine surgery. Ann Surg. 2004;240(1):18-25.
5. Ramirez AT, Gibelli B, Tradati N, Giugliano G, Zurlo V, Grosso E, et al. Surgical management of thyroid cancer. Expert Rev Anticancer Ther. 2007;7(9):1203-14.
6. Gonçalves Filho J, Kowalski LP. Postoperative complications of thyroidectomy for differentiated thyroid carcinoma. Am J Otolaryngol. 2004;25(4):225-30.
7. Rosato L, Avenia N, Bernante P, De Palma M, Gulino G, Nasi PG, et al. Complications of thyroid surgery: analysis of a multicentric study on 14,934 pacients operated on in Italy over 5 years. World J Surg. 2004;28(3):271-6.
8. Alimoglu O, Akdag M, Sahin M, Korkut C, Okan I, Kurtulmus N. Comparison of surgical techniques for treatment of benign toxic multinodular goiter. World J Surg. 2005;29(7):921-4.
9. Friguglietti CU, Lin CS, Kulcsar MAV. Total thyroidectomy for benign thyroid disease. Laringoscope. 2003;113(10):1820-6.
10. Bron LP, O'Brien CJ. Total thyroidectomy clinically benign disease of the thyroid gland. Br J Surg. 2004;91(5):569-74.
11. Tartaglia F, Sgueglia M, Muhaya A, Cresti R, Mulas MM, Turriziani V, et al. Complications in total thyroidectomy: our experience and a number of considerations. Chir Ital. 2003;55(4):499-510.
12. Ríos A, Rodríguez JM, Canteras M, Galindo PJ, Tebar FJ, Parrilla P. Surgical management of multinodular goiter with compression symptoms. Arch Surg. 2005;140(1):49-53.
13. Vaiman M, Nagibin A, Hagag P, Kessler A, Gavriel H. Hypothyroidism following partial thyroidectomy. Otolaryngol Head Neck Surg. 2008;138(1):98-100.
14. Vilar L. Endocrinologia Básica. 3ª ed. Rio de Janeiro: Guanabara Koogan; 2006.
15. Bellantone R, Lombardi CP, Bossola M, Boscherini M, De Crea C, Alesina P, et al. Total thyroidectomy for management of benign thyroid disease: review of 526 cases. World J Surg. 2002;26(12):1468-71.
16. Shen WT, Kebebew E, Duh QY, Clark OH. Predictors of airway complications after thyroidectomy for substernal goiter. Arch Surg. 2004;139(6):656-60.
17. Snook KL, Stalberg PL, Sidhu SB, Sywak MS, Edhouse P, Delbrige L. Recurrence after total thyroidectomy for benign multinodular goiter. World J Surg. 2007;31(3):593-8.
18. Rosário PWS, Cardoso LD, Barroso A, Padrão EL, Rezende L, Purisch S. Repercussões da persistência de grandes remanescentes tireoidianos após tireoidectomia bilateral para carcinoma diferenciado de tireoide. Arq Bras Endocrinol Metab. 2004;48(3):379-83.
19. Mazzaferri EL. Management of low-risk differentiated thyroid cancer. Endocr Pract. 2007;13(5):498-512.
20. Hermus AR, Huysmans DA. Treatment of benign nodular thyroid disease. N Engl J Med. 1998;338(20):1438-47.
21. Boruk M, Chernobilsky B, Rosenfeld RM, Har-El G. Age as a prognostic factor for complications of major head and neck surgery. Arch Otolaryngol Head Neck Surg. 2005;131(7):605-9.
1. Especialista em Nefrologia (Médico Nefrologista; clínica privada).
2. Doutor (Professor Assistente Doutor; Disciplina de Cabeça e Pescoço; Faculdade de Medicina de Botucatu; Unesp).
3. médica especialista em Saúde Pública (médica sanitarista, Hospital das Clínicas de Botucatu, Unesp).
4. Doutor (Professor assistente doutor, Departamento de Bioestatística, Instituto de Biociências, Unesp).
5. Livre docente (Professora adjunta, Departamento de Patologia, Faculdade de Medicina de Botucatu, Unesp).
6. Doutor (Médico do Departamento de Oftalmologia e Otorrinolaringologia, Faculdade de Medicina de Botucatu, Unesp).
7. Doutora (Professora assistente doutora, Departamento de Clínica médica, Faculdade de Medicina de Botucatu, Unesp).
Hospital das Clínicas, Faculdade de Medicina de Botucatu; Universidade Estadual Paulista "Júlio de Mesquita Filho".
Endereço para correspondência:
Miguel Ernandes-Neto. Rua Castro Alves, 744, apartamento 14, Aclimação
São Paulo - SP. CEP: 01532-000
Telefone: (11) 23725464. (11) 98016454
E-mail: m_ernandes@yahoo.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 1 de agosto de 2011. cod. 8708
Artigo aceito em 26 de fevereiro de 2012.


