INTRODUÇÃODentre as lesões de via aérea geradas pela intubação endotraqueal (IET), as estenoses são, sem dúvida, as mais graves e mais temidas. Estudos retrospectivos descrevem incidência de estenose subglótica (ESG) pós-intubação em recém-nascidos, variando de 0,6 a 8,3%1,2.
Para os laringologistas, a estenose de laringe é umas das patologias mais desafiadoras e complexas de tratar. Apesar de existirem várias opções terapêuticas para a ESG, o manejo dessa patologia em neonatos ainda é controverso.
APRESENTAÇÃO DO CASOPaciente feminina, com idade gestacional de 29 semanas e peso de nascimento de 1035g, necessitou de IET com 10 horas de vida por apneia sustentada. Permaneceu em IET por 3 dias. Com 22 dias de vida, foi novamente intubada por 10 dias, por apneias. Após 8 dias da extubação, a lactente mostrava-se taquipneica e com estridor bifásico. Foi, então, submetida à laringoscopia direta (LD), na qual se identificou ESG grau 2 de Myer-Cotton3 (Figura 1-A).
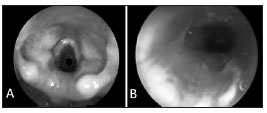
Figura 1. A - Laringoscopia direta mostrando estenose subglótica grau 2 de Myer-Cotton. B - Laringoscopia direta no sétimo pósoperatório mostrando enxertos
in situ com boa luz subglótica
Optou-se por laringotraqueoplastia (LTP). A paciente estava com 1 mês e 16 dias de vida e pesava 1670g. Como a paciente não foi traqueostomizada, foi realizada IET. A paciente foi posicionada em hiperextensão cervical e infiltrados os locais da cirurgia (região cervical anterior e região torácica doadora da cartilagem costal) com lidocaína 1% e adrenalina 1:100 000. O enxerto costal foi retirado em primeiro lugar para minimizar o risco de contaminação.
O local abordado foi a região submamária direita adjacente à junção osteocartilaginosa. Após, foi realizada uma incisão horizontal cervical e confeccionado um retalho subplatismal, com identificação das cartilagens cricoide e tireoide, bem como da traqueia. Procedeu-se, então, à laringofissura anterior na linha média. Nesse momento, trocou-se o tubo endotraqueal para abaixo da área estenótica e realizada abertura também da parede posterior da cartilagem.
O enxerto foi preparado e posicionado primeiramente na parede posterior com o pericôndrio voltado para a porção interna da via aérea e suturado com PDS 4.0. Foi introduzido um tubo nasotraqueal servindo de molde e colocado enxerto também na parede anterior. Finalmente, foi posicionado dreno de Penrose e feitas suturas por planos. A paciente permaneceu intubada no pós-operatório (PO) e no sétimo dia foi realizada LD, na qual observou-se boa luz laríngea (Figura 1-B). A paciente foi extubada e evoluiu sem disfunção respiratória. Recebeu alta hospitalar 20 dias após o procedimento, pesando 2090g.
Em acompanhamento ambulatorial, foram realizadas LD de revisão com 1 e 3 meses de PO, sem áreas de estenose. Atualmente, a paciente está com 3 anos e assintomática.
DISCUSSÃORelatamos o caso de um neonato menor de 2 Kg com ESG, em que as opções para a obtenção de uma via aérea segura seriam, a nosso ver, a LTP ou a traqueostomia, até que a criança alcançasse um peso e idade maiores.
Até o início dos anos 50, a traqueostomia era o único tratamento descrito para ESG. Cotton afirma que a traqueostomia é, provavelmente, o procedimento para manter uma via aérea segura em neonato com ESG, até que ele cresça e ganhe peso para uma cirurgia reconstrutiva4. Sabe-se, porém, que a traqueostomia em recém-nascidos constitui um risco, pois o calibre das cânulas é diminuto, com chance de obstrução por secreção muito grande. Além disso, em virtude das baixas condições sócioeconômicas da população atendida em hospitais públicos no nosso país, o manejo dessas crianças traqueostomizadas em casa pode ser muito difícil.
Há poucos relatos sobre manejo cirúrgico de ESG realizada em recém-nascidos e lactentes.
Agrawal et al. relatam sua experiência na realização de LTP em 37 crianças de 3 a 66 meses de vida, com um grau médio de estenose de 2,5. Os autores não relatam o peso médio das crianças. Relatam sucesso cirúrgico de cerca de 89%5.
Triglia et al. relatam sua experiência com a realização de 141 cirurgias em ESG em crianças, entre elas o
split cricoideo anterior, cirurgia com laser, LTP e ressecção laringotraqueal. Não relatam nenhuma criança com menos de 2 Kg. Relatam uma taxa de sucesso geral de 94%6.
No paciente apresentado, optamos pela realização de LTP, apesar de não termos encontrado referência desse procedimento em criança de tão baixo peso. Tal opção baseou-se, principalmente, nos riscos que estariam associados à traqueostomia nesse paciente.
COMENTÁRIOS FINAISDescrevemos o caso de um neonato prematuro que apresentava ESG pós-intubação e que foi submetido à LTP com 1 mês e 16 dias de vida, pesando 1670g.
A decisão de realizar traqueostomia ou LTP em neonatos com ESG deve ser tomada por equipe multidisciplinar, levando-se em conta condições clínicas, riscos cirúrgicos, chance de sucesso da cirurgia e dificuldades no manejo da traqueostomia pelos cuidadores em casa. A idade e o peso da criança são fatores discutíveis e não decisivos na escolha da melhor opção terapêutica para a correção da ESG.
REFERÊNCIAS BIBLIOGRÁFICAS1. Walner DL, Loewen MS, Kimura RE. Neonatal subglottic stenosis: incidence and trends. Laryngoscope. 2001;111(1):48-51.
2. Papsidero MJ, Pashley NR. Acquired stenosis of the upper airway in neonates. An increasing problem. Ann Otol Rhinol Laryngol.1980;89(6 Pt 1):512-4.
3. Myer CM 3rd, O'Connor DM, Cotton RT. Proposed grading system for subglottic stenosis based on endotracheal tube sizes. Ann Otol Rhinol Laryngol. 1994;103(4 Pt 1):319-23.
4. Cotton RT. Management of subglottic stenosis. Otolaryngol Clin North Am. 2000;33(1):111-30.
5. Agrawal N, Black M, Morrison G. Ten-year review of laryngotracheal reconstruction for paediatric airway stenosis. Int J Pediatr Otorhinolaryngol. 2007;71(5):699-703.
6. Triglia JM, Nicollas R, Roman S. Management of subglottic stenosis in infancy and childhood. Eur Arch Otorhinolaryngol.2000;257(7):382-5.
1. Otorrinolaringologista (Fellow de Laringe do Hospital de Clínicas de Porto Alegre).
2. Otorrinolaringologista (Médica Contratada do Hospital de Clínicas de Porto Alegre Mestre em Pediatria pela Universidade Federal do Rio Grande do Sul).
3. Otorrinolaringologista (Mestranda da Universidade Federal do Rio Grande do Sul).
4. Otorrinolaringologista (Mestre em Pediatria pela Universidade Federal do Rio Grande do Sul).
5. Otorrinolaringologista (Professor da Universidade Federal do Rio Grande do Sul).
Hospital de Clínicas de Porto Alegre.
Endereço para correspondência:
Avenida João Pessoa, 1051/408. Bairro Cidade Baixa
Porto Alegre - RS. CEP: 90040-000
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 2 de janeiro de 2011. cod. 7491
Artigo aceito em 2 de fevereiro de 2011.


