INTRODUÇÃODistúrbios do equilíbrio em pacientes com doença de Parkinson (DP) se manifestam em diferentes estágios da doença, mesmo no inicial, assim aumentando a incapacidade física do paciente com quedas e imobilizações da marcha (IM). Apesar do equilíbrio estar geralmente preservado no início da DP idiopática, muitas pesquisas têm mostrado maior incidência de quedas (e suas consequências), com taxas próximas de 70% nos pacientes nos estágios iniciais da classificação de Boher. As taxas de quedas são mais altas em estudos que incluem as "quase-quedas"1.
Estudos recentes têm mostrado que os sinais sensoriais e processamento motor sensorial parecem ser relevantes em situações clínicas como a DP, tais como instabilidade em espaços abertos, desorientação no controle postural, ou IM2-8. Uma das questões interessantes sobre a relação entre mudanças nos sinais da informação sensorial e controle postural é a possibilidade de se avaliar as respostas posturais com essas mudanças para compreender todos os mecanismos que participam do desequilíbrio postural em pacientes com DP. Também, tal informação poderia ser útil na introdução do estímulo sensorial nos protocolos de reabilitação de DP em uma tentativa de alcançar a adaptação postural.
Este estudo teve por objetivo compreender o papel de mudanças em um dos sinais visuais mais importantes (movimento) ao gerar alterações no modelo de controle postural desses pacientes e analisar qual é o parâmetro mais sensível para a medida de respostas posturais alteradas.
Estudamos as respostas posturais em pacientes nos estágios iniciais de DP quando tinham um campo visual estável (CVE) e quando receberam sinal visual com um campo em movimento (estímulo optocinético). O comportamento espacial do centro de pressão do corpo (CPC) foi analisado nessas duas situações de sinal visual com base no modelo do pêndulo invertido (Figura 1). A Figura 1 mostra um modelo típico de sistema de controle postural. Esse modelo de controle por feedback é geralmente usado para descrever o mecanismo de como os seres humanos são capazes de manter o equilíbrio.
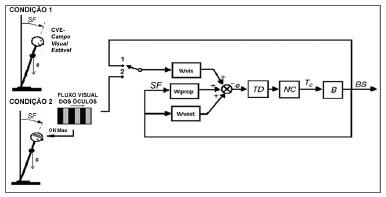
Figura 1. Modelo do sistema de controle postural - (BS) Corpo no espaço é o desvio angular a partir da vertical, (B) corpo humano como pêndulo invertido, (NC) controlador neuromuscular, (TD) Atraso temporal e Wvis, Wprop, Wvest fatores de ponderação dos sensores visual, proprioceptivo e vestibular, respectivamente;
Nesse modelo, o corpo humano (B) está representado por um pêndulo invertido com seu eixo passando através de ambas articulações dos tornozelos. (NC) é o Controlado Neuromuscular que gera o torque corretivo (Tc) a partir da informação sensorial para estabilizar o corpo. (TD) representa o atraso na transmissão, processamento e ativação muscular. Um sinal interno de erro na orientação
e é formado a partir de uma combinação ponderada de informações proprioceptiva, vestibular e visual com os fatores ponderais Wvis, Wvest, e Wprop, respectivamente. (BS) Corpo-no-espaço representa o desvio angular a partir da posição em pé. A Figura 1 mostra duas situações: a Situação 1 representa o campo visual estático (SVF), no qual o sinal visual é o desvio angular; Wvis fecha o circuito de feedback com a chave na posição 1. A situação 2 representa o estímulo optocinético, no qual o sinal de entrada é o fluxo visual presente nos óculos; Wvis fecha o circuito de feedback com a chave na posição 2.
O objetivo do presente estudo é a avaliação do controle postural em pacientes com Parkinson sem queixa clínica significativa de desequilíbrio (Estágios 1 e 2 da classificação de Boher), quando o campo visual tem um quadro estável ou sinal visual com fluxo constante de velocidade, sugerindo um mecanismo de alteração do modelo de controle postural com mudanças nas sinalizações de movimento na informação visual. Também avaliamos a reserva funcional do equilíbrio (BFR) como um parâmetro na medida do comportamento do controle postural quando esses pacientes recebem estímulo sensorial. A reserva funcional é uma forma de descrever a amplitude de operação para um órgão ou sistema específico, tal como o renal, respiratório ou cardíaco. O BFR é um parâmetro que introduzimos para avaliar a relação entre os limites de estabilidade (LOS) e a área COP, e quantifica a capacidade remanescente de oscilação sob diferentes condições sensoriais.
MÉTODOS
PopulaçãoAvaliamos 24 pacientes nos estágios 1 e 2 da classificação de Boher com DP (Idade média de 66,5 ± 8,5). Eles foram avaliados por exames neurológicos à beira do leito e testes psicológicos usando-se uma escala de depressão, avaliações cognitivas, RM cerebral e SPECT scans do cérebro para medir o transporte dopaminérgico. Pacientes com doenças musculoesqueléticas, distúrbios cognitivos ou neuropatia foram excluídos do estudo. Todos os pacientes estudados foram tratados com levodopa. Obtivemos consentimento informado de todos os pacientes de acordo com as normas da Declaração de Helsinki (1975, revisado em 1983) e aprovação ética foi recebida da Universidade Católica do Uruguai (www.ucu.edu.uy/Portals/0/.../Etica/PROTO-aprob-hasta%20DIC09.doc). Um grupo controle (GC) com 19 voluntários foi usado sob as mesmas condições dos pacientes com DP (Idade média 62,3 ± 12,7).
Paradigma da EstimulaçãoObtivemos os dados usando uma plataforma de força com taxa de amostragem de 50 Hz. Os indivíduos foram submetidos a uma seção de posturografia usando o BRU (Medicaa System), que inclui medidas de LOS e COP sob um SVF e sob estimulação visual optocinética (60o/s). Todos os indivíduos foram colocados a uma distância constante entre os dedos dos pés como marcado na plataforma de força (aproximadamente 8 cm) em todos os exercícios.
Limites de EstabilidadeInstruções para se fazer as medidas de LOS incluem a oscilação para frente, para trás, e lateralmente até o máximo ter sido alcançado sem se perder equilíbrio ou levantar os pés. Isso deve ser feito usando-se a estratégia do tornozelo exclusivamente a partir de um ponto inicial a partir do qual o indivíduo está em uma posição basal em tranquila. Isso gera um padrão cruzado no registro de COP. A Figura 2A mostra o indivíduo em posição tranquila, com as oscilações que deve executar (vista superior, Figura 2B) e quando oscilando para frente (vista lateral, Figura 2C). A quantificação de LOS é feita calculando-se uma elipse que estimará sua área. Isso é alcançado aproximando-se o padrão da oscilação àquele de uma elipse, usando o máximo e o mínimo da distância total de oscilação nos eixos mediolateral e anteroposterior:
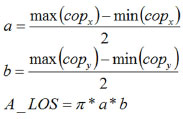
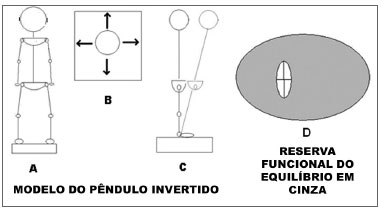
Figura 2. LOS e BFR - Representação esquemática dos procedimentos LOS mostrando o indivíduo em uma postura tranquila (A), direção das oscilações para testar o LOS (B) e as estratégias de tornozelo para executar o teste (C). A área cinzenta entre o LOS e o CE representa o BFR (D).
A área do COP é estimada pela elipse de confiança (CE) para cada exercício. A área do CE a 95% é calculada da seguinte forma:
Para a área do COP durante o estímulo optocinético (60 o/s), usamos o valor máximo do COP entre os estímulos direita para esquerda e esquerda para direita (OK).
Reserva Funcional do EquilíbrioDeterminamos o coeficiente da área de LOS e da área de CE usando uma medida de quanta área da LOS ainda está disponível para o paciente oscilar de forma segura. O BFR é apresentado como porcentagem do total da capacidade de oscilação (LOS) ainda disponível para tal. A Figura 2D mostra graficamente o significando do BFR. A área cinzenta representa a área do LOS sem o CE de um exercício. O BFR quantifica a porcentagem da área cinzenta comparada à área total do LOS, calculado como:
Análise dos DadosA análise estatística foi feita pelo teste de Wilcoxon para comparar SVF e OK em cada população. O teste U de Mann -Whitney foi usado para comparar populações com respeito a cada parâmetro (ambos com um alfa de 5%).
Para determinar as características discriminativas do parâmetro OK, usamos as curvas ROC. Essas curvas foram computadas usando-se a especificidade e sensibilidade da amostra e determinando o ponto de corte maximizando esses valores. Um valor comum para comparar entre os classificadores é a área sob as curvas ROC (AUC), que é um valor entre 0,5 (valor aleatório) e 1 (classificador perfeito; 12). Todos os dados foram processados usando-se o Matlab.
RESULTADOSA Tabela 1 mostra os valores LOS, COP e BFR (com estímulos SVF e OK) para ambas as populações.
Valores mínimo e máximo para todos os parâmetros medidos (LOS, COP) e calculado (BFR).
COP e BFR comparados no GC e DPOs valores COP e BFR do GC não mostraram diferenças significativas entre os estímulos SVF e OK (COP
p=0,1531; BFR
p=0,1161).
Para os pacientes com DP, houve uma diferença significativa nos valores de COP e BFR entre ambas as situações (COP
p=0,0017; BFR
p=0,0025). A Figura 3 apresenta os resultados
boxplot para as situações SVF e OK para ambas as populações.
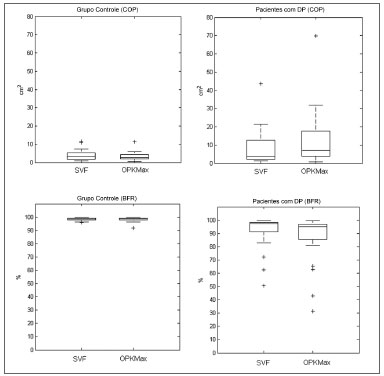
Figura 3. Gráfico
boxplot comparando os resultados de COP do GC entre as situações de SVF e OK (superior esquerdo), BFR do GC entre ambas as situações (inferior esquerdo), COP do grupo DP entre ambas as situações (superior direito) e BFR do grupo DP entre ambas as situações (inferior direito).
COP com SVF não mostrou diferença entre as duas populações (
p=0.1992). Enquanto LOS, BFR com SVF e ambos COP e BFR para estímulo OK mostraram diferença significativa entre os pacientes do GC e DP (
p<0,001;
p=0,0035;
p<0,001 e
p<0,001).
Figura 4 mostra o gráfico
boxplot dos pacientes do GC e DP para todos os parâmetros (LOS, COP, BFR).
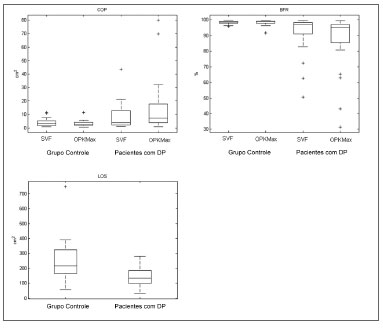
Figura 4. Gráfico
boxplot do COP de ambos os grupos nas situações SVF e OK; (Superior esquerdo). Gráfico
boxplot do BFR nos mesmos grupos e situações (Superior direito). Gráfico
boxplot do LOS comparando os pacientes do GC e DP (inferior direito).
BFR com estímulo OK provou ser um discriminador melhor sob a análise ROC do que LOS e COP em ambas as situações e BFR com SVF (AUC BFR OK = 0,89583; AUC LOS = 0,78299; AUC COP SVF = 0,61979; AUC COP OK = 0,81771; AUC BFR SVF = 0,74653). BFR para OK apresentou sensibilidade de 79,2% e especificidade de 87,5% (Figura 5) melhor do que todos os outros parâmetros exceto para LOS, que teve menor especificidade, porém melhor sensibilidade.
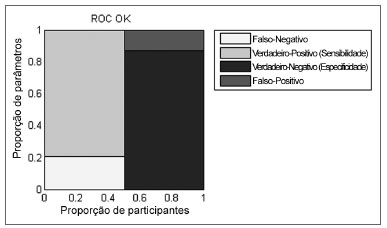
Figura 5. Gráfico representando a sensibilidade e especificidade calculados pelas curvas ROC para o BFR na situação OK.
Alterações na marcha e no controle postural em pacientes com DP envolvem distúrbios em sinais sensoriais, processamento motor sensorial e de coordenação motora. Esse estudo se concentrou em como uma mudança em uma informação visual (movimento) modifica e altera as respostas posturais em pacientes com DP. Além disso, o BFR é analisado como parâmetro viável para se medir essas respostas posturais. Os resultados mostram que enquanto o estímulo OK em indivíduos normais (GC) não causou mudanças nos valores COP comparados a um campo visual estável, pacientes com DP tiveram um aumento significativo em suas áreas COP. Os valores BFR na situação sensorial estiveram significativamente reduzidos, sugerindo que a "área segura" para a oscilação corporal desses pacientes é menor do que quando eles estão sujeitos a um campo visual estável, assim aumentando seu risco de quedas. Os resultados sugerem a importância dessa informação sensorial visual na resposta de controle postural em pacientes com DP.
O modelo do sistema de controle postural descrito na Figura 1 pode ajudar a entender o significado desses achados. Muitos autores sugeriram que o sistema de controle postural em humanos altera a ponderação de informações sensoriais de orientação à medida que as condições do meio ambiente mudam9-11. O comportamento dinâmico do modelo (Figura 1) muda de acordo com os valores dos três fatores de ponderação. Cada fator representa o peso que o sistema nervoso central atribuirá à informação vinda de seu respectivo sensor (visual, vestibular ou somatosensorial). Como sugerido por Peterka11, os valores dos fatores de ponderação podem ser alterados de acordo com o ambiente no qual o indivíduo está presente, especificamente descartando informação que não seja viável para corretamente estimar o desvio a partir do vertical e priorizando aqueles sinais que possam estar provendo informação mais precisa. Nosso resultados, juntamente com aqueles fornecidos por Peterka, sugerem que o grupo controle pode minimizar a ponderação do sinal visual quando um fluxo optocinético estiver presente e, assim, conseguem manter valores semelhantes de BFR em ambas as situações. Por outro lado, minimizando o peso da informação visual, os pacientes com DP usam suas informações somatosensoriais que provavelmente estão prejudicadas12, ou não corretamente descartam a informação visual. Isso pode explicar a deterioração nos resultados quando pacientes com DP são estimulados com um "campo visual dinâmico" (estímulo OK).
CONCLUSÕESEsse estudo mostra o impacto do controle postural e do equilíbrio devido a mudanças nas informações visuais (movimento) em pacientes com DP. As habilidades de controle postural nesses pacientes estão prejudicadas quando estes são submetidos a um fluxo visual constante. Como consequência, isso mostra os riscos de instabilidade e quedas em espaços abertos. Esse trabalho também sugere o uso de BFR para medir o controle postural com mudanças nas informações sensoriais.
REFERÊNCIAS BIBLIOGRÁFICAS1 Grimbergen YA, Langston JW, Roos RA, Bloem BR. Postural instability in Parkinson's disease: the adrenergic hypothesis and the locus coeruleus. Expert Rev Neurother. 2009;9(2):279-90.
2. Jobst EE, Melnick ME, Byl NN, Dowling GA, Aminoff MJ. Sensory perception in Parkinson disease. Arch Neurol. 1997;54(4):450-4.
3. Bronstein A, Hood JD, Gresty MA, Panagi C. Visual control of balance in cerebellar and parkinsonian syndromes. Brain. 1990;113(Pt 3):767-79.
4. Azulay JP, Mesure S, Amblard B, Pouge JT. Increased visual dependence in Parkinson's disease. Percept Mot Skills. 2002;95(3 Pt 2):1106-14.
5. Davidsdottir S, Wagenaar R, Young D, Cronin-Golomb A. Impact of optic flow perception and egocentric coordinates on veering in Parkinson's disease. Brain. 2008;131(Pt 11):2882-93.
6. Suarez H, Geisinger D, Suarez A, Carrera X. Buzo R. Postural control and sensory perception in patient with Parkinson's disease. Acta Otolaryngol. 2009;129(4):354-60.
7. Pastor MA, Day BL. Marsden CD. Vestibular induced postural responses in Parkinson's disease. Brain. 1993;116(Pt 5):1177-90.
8. Mannan SK, Hodgson TL, Husain M, Kennard C. Eye movements in visual search indicate impaired saliency processing in Parkinson's disease. Prog Brain Res. 2008;171:559-62.
9. Maurer C, Peterka RJ. A new interpretation of spontaneous sway measures based on a simple model of human postural control. J Neurophysiol.2005;93(1):189-200.
10. Maurer C, Mergner T, Peterka RJ. Multisensory control of human upright stance. Exp Brain Res. 2006;171(2):231-50.
11. Peterka RJ. Simplifying the complexities of maintaining balance. IEEE Eng Med Biol. 2003;22(2):63-8.
12. Sigurros Davidsdottir S, Wagenaar R, Young D, Cronin-Golomb A. Impact of optic flow perception and egocentric coordinates on veering in Parkinson's disease. Brain. 2008;131(Pt 11):2882-93.
1. Médico. PHD. (Professor de Otorrinolaringologia. Escola de Medicina CLAEH. Diretor de Otoneurologia - British Hospital. Montevideo).
2. Mr. (Pesquisador, Laboratório de Otoneurologia).
3. Engenheiro. PhD. (Professor Adjunto, UCUDAL - Uruguai).
4. Pesquisador, Laboratório de Otoneurologia.
5. Pesquisadora, Laboratório de Otoneurologia.
6. Pesquisadora, Laboratório de Otoneurologia.
7. Médico; Mestre (Departamento de ORL, British Hospital. Montevidéu. Pesquisador, Laboratório de Otoneurologia).
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 25 de novembro de 2010. cod. 7427
Artigo aceito em 11 de janeiro de 2011.


