INTRODUÇÃOTraumas contundentes na região periorbital ou mesmo fraturas do complexo zigomático-maxilar são comuns em casos de trauma de face e frequentemente se estendem ao assoalho da órbita.1 Esses traumas podem resultar em consideráveis deformidades, inclusive com lesão do globo ocular e prejuízo ao sentido da visão.2 Mesmo quando simples fraturas de assoalho de órbita do tipo "blow-out" podem causar alterações funcionais e cosméticas, como distopia residual, limitação à movimentação do globo ocular, diplopia e enoftalmo devido à herniação da gordura periorbitária para o interior do seio maxilar, muitas vezes acompanhado de aprisionamento de músculo extra-ocular entre os fragmentos ósseos. Quando há indicação cirúrgica, o tratamento das fraturas orbitárias envolve a reconstrução de suas paredes para que se mantenha a sustentação de todo o conteúdo orbitário durante a fase inicial da cicatrização, com objetivo da obtenção de bons resultados estéticos e funcionais. Diferentes materiais têm sido utilizados para a reconstrução das paredes orbitárias, tais como: tela de titânio, medpore, osso autógeno e materiais aloplásticos bioabsorvíveis, entre outros.1
O objetivo deste estudo é o de relatar dois casos de reconstrução de órbita com utilização de membrana de polímero da mamona.
APRESENTAÇÃO DOS CASOSPaciente um: história de fratura do complexo zigomático-maxilar por espancamento durante assalto. O paciente apresentou-se com hematoma e edema bipalpebral à direita, diplopia, afundamento malar com fraturas de crista zigomático-maxilar, região da sutura zigomático-frontal e rebordo orbitário inferior além de epistaxe e fratura do nariz.
Paciente dois: história de acidente de moto com consequente traumatismo cranioencefálico, hematoma subdural, fratura sagital do palato, de complexo zigomático-maxilar (crista zigomático-maxilar, ramo frontal do osso zigomático, rebordo orbitário inferior), assoalho e parede medial da órbita, distopia ocular, avulsão do dente 11 e fratura dos dentes 31 e 41. Ambos os pacientes foram submetidos a tratamento cirúrgico para redução das fraturas, fixação interna rígida com miniplacas de titânio e parafusos dos sistemas 1.3 e 1.5mm além de reconstrução do assoalho de órbita (e parede medial no paciente dois) com membrana de polímero de mamona de 0,5mm de espessura (Figura 1). A membrana foi moldada para o contorno das paredes orbitárias após sua imersão em soro fisiológico aquecido. Após 24 meses de acompanhamento os pacientes encontram-se assintomáticos. Tanto a diplopia quanto a distopia ocular tiveram completa resolução. Não houve sinais inflamatórios nos locais de enxertia com o polímero da mamona após o tempo de acompanhamento.
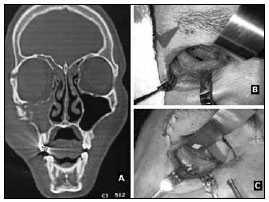
Figura 1. Paciente um: A: Tomografia computadorizada de ossos da face obtida no pré-operatório com sinais de fratura do assoalho da órbita à direita, da crista zigomático-maxilar e da região da sutura zigomático-frontal ipsilateral; B: Defeito no assoalho da órbita direita; C: Assoalho reconstruído com membrana de polímero da mamona.
Vários materiais estão disponíveis para restauração das paredes orbitárias e ainda não há consenso sobre qual é o melhor. Entretanto, sabe-se que o material ideal para reconstrução da órbita (principalmente do assoalho) deve ser forte o suficiente para suportar o conteúdo orbital, ter baixo custo, ser biocompatível e de preferência bioabsorvível. O crescente surgimento de diversos biomateriais para a reconstrução em casos de fratura de órbita tanto para restauração do contorno bem como do volume orbital tem tido impacto direto na evolução do tratamento cirúrgico.2
Estudos de biocompatibilidade têm demonstrado que os polímeros de poliuretano derivados do óleo da mamona constituem produto biocompatível, atóxico e com baixíssima hidrofilia, que permite inclusive a regeneração e incorporação de tecidos orgânicos.3 Diversos autores já constataram em estudos experimentais a biocompatibilidade da membrana de polímero da mamona assim como a ausência ou pequena indução de reação de corpo estranho. Observaram também a presença de regeneração/neoformação óssea em substituição ao implante, que gradualmente é absorvido.4-6
Ainda não foram publicadas grandes séries de casos com a utilização de membrana de polímero da mamona para reconstrução de órbita em seres humanos.
COMENTÁRIOS FINAISA membrana de polímero da mamona é um material de baixo custo, boa tolerância, não apresenta sinais de toxicidade e constitui de boa alternativa de tratamento para as fraturas das paredes orbitárias.
REFERÊNCIAS BIBLIOGRÁFICAS1. Tuncer, S, Yavuzer, R, Kandal, S, Demir, YH, Ozmen, S, Latifoglu, O, Atabay, L. Reconstruction of traumatic orbital floor fractures with resorbable mesh plate. J Craniofac Surg.2007;18(3):598-605
2. Kontio, R, Lindqvist, C. Management of orbital fractures. Oral Maxillofac Surg Clin North Am.2009;21:209-20
3. Ignácio, H. Utilização do cimento derivado do polímero da mamona no preenchimento de falha óssea. Estudo experimental em coelhos. Dissertação (Mestrado). Ribeirão Preto: Faculdade de Medicina de Ribeirão Preto da USP, 1995.
4. Garcia Junior IR. Utilização dos implantes de Polietileno Medpor, Poliuretana de Mamona e Matriz Óssea bovina em defeitos ósseos maxilares. Análise histológica e histométrica em macacos. Tese (Doutorado). Araçatuba: Universidade Federal Paulista, 2000.
5. Dias, PCJ, Granato, L, Ramalho, LTO, Oliveira, JÁ, Pretel, J. Avaliação histológica da biocompatibilidade do polímero da mamona no dorso nasal de macacos-pregos (Cebus apella). Braz J Otorhinolaryngol.2009;75(3):350-5.
6. Leonel, ECF, Mangilli, PD, Ramalho, LTO, Andrade Sobrinho, J. A importância da porosidade interna do polímero de mamona durante a neoformação óssea - estudo em ratos. Cienc Odontol Bras.2003.6(3):19-25
1. Mestre e Doutorando em Medicina (Otorrinolaringologia) pela Faculdade de Ciências Médicas da Santa Casa de São Paulo, Otorrinolaringologista e Cirurgião Crânio-maxilo-facial
2. Membro Titular da Sociedade Brasileira de Cirurgia Plástica, Cirurgião Plástico
3. Membro Titular da Sociedade Brasileira de Cirurgia Plástica, Chefe do Serviço de Cirurgia Crânio-maxilo-facial do Hospital Dr. Dório Silva
4. Membro da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico-facial, Otorrinolaringologista
5. Mestre em Cirurgia pela Universidade Federal do Rio de Janeiro, Otorrinolaringologista
Hospital Rio Doce.
Endereço para correspondência:
João Daniel Caliman e Gurgel
Av. Nicola Biancardi 1181/104
Centro Linhares ES 29900-209.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 31 de dezembro de 2009. cod. 6862
Artigo aceito em 14 de janeiro de 2010.


