INTRODUÇÃOA Síndrome da Apnéia/Hipopnéia Obstrutiva do Sono (SAHOS) tem despertado muito interesse nos últimos anos por tratar-se de uma condição não totalmente estabelecida1. Guilleminault5, em 1976, definiu apnéia como a cessação do fluxo aéreo pela boca e nariz por mais de 10 segundos e SAHOS como a presença de 30 ou mais episódios de apnéia durante 7 horas de sono noturno detectados pela polissonografia. Existem modificações nesta definição, mas basicamente são similares6,7.
Os critérios usados para definir SAHOS em adultos e crianças são diferentes4. Se avaliados pelo mesmo parâmetro pode-se não identificar sérios problemas obstrutivos na criança2. Segundo consenso da Sociedade Torácica Americana realizado em julho de 1995, os critérios polissonográficos pediátricos de normalidade são: índice de apnéia e hipopnéia (IDR) menor que 1 evento respiratório/hora, duração mínima destas apnéias ser de 2 ciclos respiratórios (aproximadamente 5 segundos), saturação de oxi-hemoglobina maior que 90%, gás carbônico ao final da expiração menor que 10% do tempo total de sono. O estudo polissonográfico permite classificar as crianças roncadoras em portadoras de ronco primário (ausência de episódios de apnéia) e de síndrome da apnéia obstrutiva do sono de grau leve, moderado e acentuado.
Apnéia associada com roncos foi descrita pela primeira vez por Broadbent8 em 1877. Mackenzie9, em 1880, descreveu a relação entre obstrução das vias aéreas superiores e hipertrofia adenoamigdaliana. Apenas em 1960 despertou-se realmente o interesse nestas crianças devido à associação com cor pulmonale10,11,12,13.
Na criança a causa mais comum de SAHOS é a hipertrofia adenoamigdaliana, normalmente caracterizada pela presença de roncos noturnos, episódios de apnéia, sono agitado, respiração bucal e hipersonolência diurna4,6,14,15,16. A história clínica, infelizmente, é limitada para o diagnóstico devido a pobres informações disponíveis e a freqüência de sintomas em crianças normais3,16,17,18. Em estudo realizado em nosso serviço, no prelo, observamos que muitas crianças com hipertrofia adenoamigdaliana obstrutiva e história clínica sugestiva de SAHOS não apresentavam apnéia pela polissonografia, enquanto outras com hipertrofia adenoamigdaliana não-obstrutiva apresentaram alterações na polissonografia. A presença de sintomas em crianças com SAOS e nas roncadoras primárias são similares. Assim, até o momento não é possível determinar quando a adenoamigdalectomia pode beneficiar na SAHOS leve e nas crianças "normais e sintomáticas"4. A SAHOS é uma indicação precisa para cirurgia de adenoamigdalectomia em crianças, pois comprovadamente melhora a obstrução das vias aéreas superiores19,20,21,22,23.
Há várias outras causas de obstrução das vias aéreas superiores e conseqüentemente de SAHOS como obstrução nasal, micrognatia, desordens laríngeas, anomalias crânio-faciais, e problemas neuro-musculares14.
O presente estudo tem o intuito de registrar de forma objetiva, utilizando-se do estudo polissonográfico, o diagnóstico de SAHOS em crianças portadoras de hipertrofia adenoamigdaliana, e a melhora após adenoamigdalectomia.
MATERIAL E METÓDOForam avaliadas 23 crianças entre 2 e 13 anos, no ambulatório de otorrinopediatria (1999-2001), que apresentavam história de obstrução nasal, respiração bucal, roncos noturnos acompanhados de episódios de apnéia e hipertrofia adenoamigdaliana ao exame físico. Estas crianças foram submetidas a nasofibroscopia através de fibra ótica flexível de 3.2 de diâmetro para avaliação do tamanho da adenóide e amígdala. Realizou-se então a polissonografia: nos pacientes foram avaliados parâmetros eletrofisiológicos e cardio-respiratórios, registrados em sistema computadorizado®eletroencefalograma, eletromiograma submentoniano e tibial, eletrooculograma direito e esquerdo, fluxo de ar oronasal, movimento de tórax e abdômen, microfone (ronco), saturação da oxi-hemoglobina (SaO2) e posição no leito. Para análise de resultados foram utilizados: o Índice Distúrbios Respiratórios (IDR-n° de eventos apnéia-hipopnéia/hora), a média de SaO2 durante o sono REM e NREM, a retenção de CO2 e a dessaturação mínima de oxi-hemoglobina (Nadir da SaO2).
Excluíram-se crianças sindrômicas, com malformações crânio-faciais, alterações laríngeas ou outras doenças sistêmicas.
As crianças incluídas no estudo foram então submetidas a adenoamigdalectomia, e avaliadas após 60 dias de pós-operatório, através da polissonografia e nasofibroscopia. Utilizamos então o IDR e o Nadir de O2 do pré- e pós-operatório destas crianças para avaliação estatística (método de Wilks), e comprovação da melhora após cirurgia.
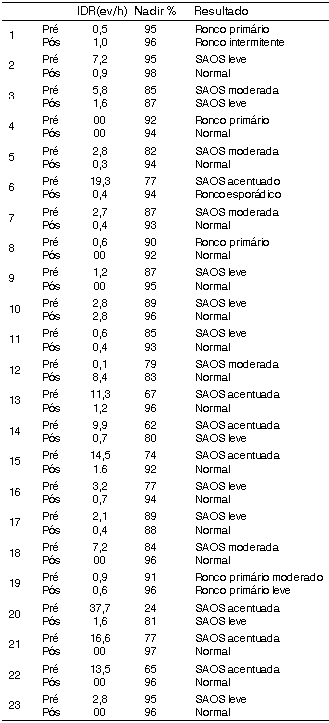
RESULTADOSTodas as 23 crianças estudadas apresentaram melhora importante da obstrução das vias aéreas superiores após adenoamigdalectomia, comprovado através de estudo polissonográfico. Avaliou-se o IDR (n° de eventos apnéia-hipopnéia/hora), a saturação de O2 durante o sono REM e NREM, a retenção de CO2 e Nadir da SaO2. Destas 8,69% (2 crianças) persistiram com SAHOS de grau leve mesmo após a cirurgia, mas com melhora importante quando comparado com a polissonografia pré-operatória. Quatro crianças (17,39%) com história sugestiva de SAHOS não apresentaram SAHOS à polissonografia, apenas ronco primário (Tabela 1). Através de cálculo da média do IDR no pré- e pós-operatório, com valores de 7,46 ev/hora e 0,64 ev/hora, respectivamente; utilizou-se o método estatístico de Wilks e o resultado foi um p de 0,0009 (p significativo< 0,05).O Nadir médio no pré-operatório era de 80,35 e no pós-operatório foi de 92,48, e usando o mesmo método estatístico o resultado foi um p de 0,002 (p significativo<0,05).
Tabela 1. Distribuição dos casos segundo parâmetro.
Nas crianças com obstrução das vias aéreas superiores, o estudo polissonográfico pode contribuir para um diagnóstico mais preciso e tratamento específico19,21. O uso de rotina da polissonografia em todas as crianças com suspeita de SAHOS que apresentam amígdalas e/ou adenóides grandes é questionado4. Muitos autores sugerem o uso da polissonografia principalmente nos casos que geram dúvidas. Aproximadamente 10% das crianças roncam durante o sono na maior parte da noite, sendo que estas na maioria das vezes apresentam ronco primário, que é definido como roncos durante o sono sem episódios de apnéia, hipoventilação ou hipóxia. Ali et al.24 (1993) observaram que 50% das crianças que apresentavam roncos aos 4 anos, referidos pelos pais, tiveram melhora sem nenhum tratamento após 2 anos de seguimento. Em contrapartida, cerca de 40% destas crianças com história de ronco noturno podem apresentar SAHOS17,18. Segundo Gilason et al.5, a SAOS ocorre em aproximadamente 3% das crianças.
O resultado deste estudo demonstra que o tratamento cirúrgico da SAHOS é eficaz, como já relatado por outros autores na literatura22,25,26,27, dado este comprovado em nosso estudo através do estudo estatístico dos dados da polissonografia pré- e pós-operatória em 23 crianças. Devido à grande quantidade de dados obtidos no estudo polissonográfico, não foi possível, estatisticamente, a comparação entre o resultado final da polissonografia. Optamos, portanto, pela utilização de dois parâmetros de extrema importância, o IDR e o Nadir de O2. Realizou-se então o estudo comparativo do IDR e do Nadir de O2, que embora não sejam os únicos parâmetros estudados na polissonografia, tiveram resultados considerados com fortes evidências estatísticas de melhora entre pré- e pós-operatório.
A SAHOS pode persistir mesmo após adenoamigdalectomia, mas estes episódios normalmente representam uma apnéia central e são bem menos freqüentes em número2, dado também comprovado em nosso estudo, onde 2 crianças (8,69%), mesmo após cirurgia, permaneceram com SAHOS de grau leve, que anteriormente eram de grau moderado e acentuado.
Observamos, como já citado por Weissbluth16, que em 4 crianças (17,39% dos casos) embora se apresentassem com história clínica de apnéia obstrutiva do sono, na polissonografia constatou-se ronco primário. Mesmo nestas crianças houve melhora após a cirurgia do padrão polissonográfico.
A melhora sintomática da SAHOS com adenoamigdalectomia já foi documentada por alguns autores (Brouillete et al., 1982 (n°de crianças, n 14); Butt et al., 1985 (n 20); Eliaschar et al., 1980 (n 9); Frank et al., 1983 (n 14)4,25,19,21).
Apesar de existirem vários trabalhos que comprovem a melhora da SAHOS após a adenoamigdalectomia, todos são baseados em critérios clínicos sintomáticos1,15,16,27, e não foram utilizados critérios objetivos para comprovação da melhora.
CONCLUSÃOEm nosso estudo concluímos que a melhora da SAHOS em crianças com hipertrofia adenoamigdaliana após cirurgia de adenoamigdalectomia é muito significativa e importante, comprovado de forma objetiva, não utilizando-se apenas de parâmetros subjetivos (melhora sintomática).
REFERÊNCIAS BIBLIOGRÁFICAS1. Swift AC et al. Upper airway obstrution, sleep disturbance and adenotonsillectomy in children. The Journal of Laryngol and Otology 1988 May;102:419-422.
2. Rosen CL et al. Adult criteria for obstrutive sleep apnea do not identify children with serious obstrution. Am Ver Respir Dis 1992;46:1231-4.
3. Carroll JL et al. Inability of clinical history to distinguish primary snoring from SAOS in children.hest 1995;108:610.
4. Brouilette R et al. A diagnostic approach to suspected obstrutive sleep apnea in children. J Pediatric 1984;105:10-14.
5. Gislason T et al. Snoring, apneic episodes, and nocturnal hypoxemia among children 6 months to 6 years old: na edidemiologic study of lower limit of prevalence. Chest 1995;107:963.
6. Mangat D et al. Sleep apnoea, hypersomnolence and upper airway obstrution secondary to adeno-tonsilar enlargement. Arch of Otol 1977;103:383-386.
7. Richardson MA et al. Evaluation of tonsils and adenoids in Sleep Apnea syndrome. Laryngoscope 1980;90:1106-10.
8. Broadbent WH. cheyne-stokes respiration in cerebral haemorrhage. The Lancet 1877;1:307-308.
9. Mackenzie M. A manual of diseases of the trhoat and nose including the pharynx, larynx, trachea, oesophagos, nasal cavietes and neck. J & A churchill 1880;2:63, 1:497.
10. Levy AM et al. Hypertrophied adenoids causing pulmonary hypertension and severe congestive heart faile. The New England Journal of Medicine 277:506-510, 1967.
11. Luke MJ et al.Chronic nasopharyngel obstrution as a cause of cardiomegaly, cor pulmonale, and pulmonary edema. Pediatrics 1966;37:762-768.
12. Macartney FJ et al. Cor pulmonale as a result of chronic nasopharyngeal obstruction due to hypertrophied tonsils and adenoids. Archieves of diseases in Childhood 1969;44:585-592.
13. Noonan JA Reversible cor pulmonare due to hypertrophied tonsils and adenoids; Studies in two cases. Circulation 1965;32:164.
14. Mark JD et al. Sleep-associated airway problems in children. Pediatr Clin North Am 1984;31:907-18.
15. Potsic WP: Sleep apnea in children.Otolaryngol Clin N Am 1989;22:537-44.
16. Weissbluth M et al. Sings of airway obstrution during sleep and behavior, developmental and academic problems. J Dev Behav Pediatr 1983;4:119.
17. Carroll JL et al. Diagnostic criteria for obstructive sleep apnea syndrome in children. Pediatric Pulmonol 1992;14:71-74.
18. Carroll JL et al. Reported symptoms of childhood obstructive sleep apnea syndrome(OSA) vs. Primary snoring. Am Ver Respir. Dis 1992;145:A177.
19. Eliaschar I et al. Sleep Apnéia Episodes as Indications for Adenotonsillectomy.Arch Otolaryngol 1980 Aug; 106.
20. Elshefif I et al. Tonsil and adenoid surgery for upper airway obstrution in children. ENT Journal Aug 1999.
21. Frank Y et al. Obstrutive sleep apnea and its therapy: Clinical and polissomnographic manifestations. Pediatrics 1983;71:737-42.
22. Knobber D et al. Sleep apnea syndrome in children: Indications for tonsillectomy. HNO 1985;33:87-9.
23. Ruboyianes JM et al. Pediatric Adenotonsillectomy for Obstrutive Sleep Apnea. ENT Journal July 1996.
24. Ali NJ et al. Snoring, sleep disturbance, and behaviour in 4-5 year olds. Arch Dis Child 1993;68:360.
25. Butt W et al. Snoring in children: is it pathological. Medical Journal of Australia 1985;14:335-336.
26. Guilleminalt C et al. The sleep apnoea syndromes. Annual Review of Medicine. 1976;27:465-484.
27. Owen GO et al. Snoring, apnoea and ENT symptoms in the paediatric community. Clin Otolaryngol 1996;21:130-4.
28. Potsic WP et al. Relief of upper airway obstrution by adeno-tonsillectomy. Otolaryngology Head and Neck Surgery 1986;94:476-480.
29. Ovesen JO et al. Snoring and obstrutive sleep apnoea in children before and after adenotonsillectomy. In: New Dimensions of Otoryngology - Head and Neck surgery 1985;2:1068-1069.
30. Willian EF 3rd et al. The effects of adenotonsillectomy on growth in young children. Otolaryngol Head Neck Surg 1991;104:509-16.
1 Especializandas da Disciplina de Otorrinolaringologia Pediátrica da UNIFESP - EPM.
2 Pós-graduanda da Disciplina de Otorrinolaringologia Pediátrica da UNIFESP - EPM.
3 Pós-graduando da Disciplina de Psicobiologia da UNIFESP - EPM.
4 Chefe de Clínica da Disciplina de Otorrinolaringologia Pediátrica da UNIFESP - EPM.
5 Chefe da Disciplina de Otorrinolaringologia Pediátrica da UNIFESP - EPM.
Disciplina de Otorrinolaringologia Pediátrica da UNIFESP - EPM
Endereço para correspondência: Rua dos Otonis, 674/684 - Vila Clementino - São Paulo - SP - Tel (0xx11) 5539.7723
Artigo recebido em 30 de outubro de 2001. Artigo aceito em 07 de março de 2002.


