INTRODUÇÃOEm 1848, Prosper Ménière fez a primeira conexão entre doença do labirinto e vertigem. Em 1871, Knapp sugeriu a ideia da pressão intracoclear aumentada. Apenas em 1938, Hallpike e Cairns descreveram, baseados no exame histopatológico do osso temporal, a alteração amplamente difundida nos dias atuais, a dilatação do sistema endolinfático, e empregaram o termo Hidropisia Endolinfática (HE) para caracterizar este achado1,2.
Quando não se identifica a causa da HE, dá-se o nome de doença de Ménière (DM). Algumas condições como: infecções, trauma, otosclerose, sífilis, causas genéticas, alergias, distúrbios eletrolíticos e metabólicos e doenças autoimunes estão associadas ao desenvolvimento da HE3-7.
O Comitê de Audição e Equilíbrio da Academia Americana de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço (AAO-HNS) publicou os critérios para o diagnóstico clínico da doença de Ménière (DM), na qual os pacientes são classificados como: DM definida, DM provável ou DM possível. A DM é considerada definida na presença de dois ou mais episódios espontâneos de vertigem, com duração igual ou superior a 20 minutos, associada à perda auditiva neurossensorial documentada, em pelo menos uma ocasião, plenitude aural ou zumbido. É denominada provável quando ocorre um episódio definido de vertigem na presença de perda auditiva neurossensorial documentada, em pelo menos uma ocasião, plenitude aural ou zumbido. E é classificada como possível na presença de vertigem episódica do tipo Ménière sem perda auditiva documentada ou quando há perda auditiva neurossensorial, fixa ou flutuante associada a desequilíbrio, sem episódio de vertigem definido. O diagnóstico de certeza da hidropisia endolinfática só é possível por meio do estudo histopatológico
post mortem do osso temporal8.
Apesar das recomendações da AAO-HNS, tem havido uma tendência à solicitação de testes diagnósticos objetivos para corroborar o correto diagnóstico da doença, incluindo eletrococleografia (EcochG) e eletronistagmografia9.
Os sinais elétricos registrados na EcochG são reflexos de várias correntes iônicas associadas com o processo de transdução nas células ciliadas da cóclea e com a geração de potencial de ação nas fibras do nervo coclear: microfonismo coclear (MC), o potencial de somação (SP) e o potencial de ação (AP)10-13. A ECochG tornou-se uma das primeiras e poucas medidas eletrofisiológicas da DM.
Para atenuar a grande variabilidade interindividual da amplitude das respostas, foi introduzida uma relação percentual entre as amplitudes do SP e do AP, conhecida como a relação SP/AP, tornando mais segura a avaliação do SP, importante para o diagnóstico da HE14,15.
Em recente publicação16, foi descrita a Medida Angular Gráfica (GAM), uma técnica que expressa a variabilidade da amplitude, da latência, assim como a inclinação das ondas, através da mensuração de um ângulo. Os indivíduos examinados foram submetidos à avaliação audiométrica e à eletrococleografia extratimpânica. O autor, na publicação, não caracteriza o tipo da doença de Ménière do grupo acometido; apenas descreve a técnica e apresenta valores normativos.
A escassez de estudos com esta técnica, a falta de informações com o uso de eletrodo transtimpânico, a sua simplicidade e a possibilidade de associação com outros parâmetros de interpretação nos motivou a realizar este estudo.
O objetivo desta pesquisa é verificar se a técnica da medida angular gráfica é sensível e específica para o diagnóstico eletrofisiológico da doença de Ménière e avaliar se existe incremento na sensibilidade e especificidade da eletrococleografia para o diagnóstico objetivo da DM, quando da associação da medida angular gráfica com o valor da relação das amplitudes SP/AP.
MÉTODOTrata-se de um estudo de coorte com corte transversal, multicêntrico, aprovado pelo Comitê de Ética das Instituições onde o trabalho foi realizado, segundo protocolos números 1816/07 e 270/08.
Foram incluídos no estudo 71 orelhas de 55 indivíduos de ambos os gêneros, com idade entre 18 e 75 anos. Em relação à idade da amostra entre os dois centros participantes da pesquisa, foram estipulados apenas valores mínimo e máximo de idade, sendo incluídos os doentes que atendessem aos critérios de inclusão e estivessem nesta faixa etária, o mesmo para os indivíduos controle.
Todos os pacientes e indivíduos controles foram submetidos a exame otorrinolaringológico, audiometria tonal e vocal, imitanciometria e eletrococleografia transtimpânica bilateral (EcochG TT). Foram excluídos portadores de doenças neurológicas, neoplasias, otites, perfuração da membrana timpânica, antecedente de trauma crânio-encefálico, cirurgia otológica e os que não assinaram o termo de consentimento livre e esclarecido.
Os indivíduos foram distribuídos em 2 grupos de estudo:
GRUPO DM (GDM): 43 orelhas de 41 pacientes, 7 homens e 34 mulheres, com diagnóstico clínico definido de DM, de acordo com os critérios da AAO-HNS de 1995, com otoscopia sem alterações e curvas timpanométricas tipo A bilateralmente.
GRUPO CONTROLE (GC): 28 orelhas de 14 indivíduos, 6 homens e 8 mulheres, voluntários com ausência de sintomas otoneurológicos ou neurológicos, otoscopia dentro dos padrões da normalidade, limiares tonais audiométricos inferiores a 25 dB nível de audição (dBNA) em todas as frequências pesquisadas, curvas timpanométricas tipo A bilateralmente.
Todas as EcochG TT foram realizadas em equipamento Navigator SE
® da
Bio-logical Systems Corp. A membrana timpânica foi visualizada por meio de otoscópio cirúrgico e foi realizada a anestesia tópica com Xilocaína a 10%
â em aerossol. Foram utilizados eletrodos de superfície de prata clorada, posicionados na face posterior do lóbulo das orelhas. Um suporte periauricular foi posicionado sobre a orelha a ser examinada e fixado por meio de uma faixa ao redor da cabeça, com finalidade de manter o eletrodo transtimpânico em posição. Procedeu-se, então, a colocação do eletrodo transtimpânico, no quadrante póstero-inferior da membrana timpânica, próximo ao nicho da janela coclear. Utilizou-se eletrodo monopolar, em forma de agulha, revestido por teflon, com quatro centímetros de comprimento e espessura de um e meio milímetro.
As eletrococleografias foram realizadas por um examinador de cada centro envolvido, utilizando o mesmo tipo e marca de aparelho, com as mesmas especificações e obedecendo ao mesmo protocolo de parâmetros técnicos. Os examinadores sabiam quem eram os doentes e quem eram os controles, uma vez que esses foram voluntários aparentemente sadios e algumas vezes, pessoas conhecidas.
Os registros seguiram a montagem: eletrodo transtimpânico= não invertido (ativo), lóbulo ipsilateral= invertido (referência), lóbulo contralateral= terra; segundo o protocolo:
Cálculo da medida angular gráfica:Após a identificação da BSL, do SP e do AP, os traçados foram analisados inicialmente no próprio software do equipamento, para a obtenção do valor da relação SP/AP. Posteriormente, os dados das latências e amplitudes do SP e AP, em referência à linha de base, foram analisados por outro programa para a obtenção das linhas necessárias para o cálculo do ângulo, que foi feito por meio das coordenadas X e Y (planilha do Excel
® elaborada pelo engenheiro eletrônico, um dos autores do trabalho). O ângulo foi formado pela intersecção de duas linhas, uma traçada perpendicularmente ao SP e outra traçada de modo a conectar os dois picos, do SP e do AP.
A fórmula matemática utilizada para o cálculo do ângulo foi inserida em uma planilha do Excel
®, onde foram colocados os valores da latência (ms) e da amplitude (v) do SP e do AP, sendo DeltaV = PA(v) - PS(v) e DeltaT = PA(ms) - PS(ms).
A fórmula foi dada por: ÂNGULO= ARCTAN (DeltV / DeltaT) x 180 / ϖ + 90
Onde ARCTAN é o arco cuja tangente é igual a (DeltaV / DeltaT). Como este arco foi expresso em radianos, para convertê-lo em graus foi necessário utilizar a constante de conversão: 180/ϖ, onde ϖ= 3,1415.... Como o objeto de interesse era a mensuração em relação ao eixo da ordenada (vertical), foi necessário acrescer 900 ao valor obtido (Figuras 1 e 2).
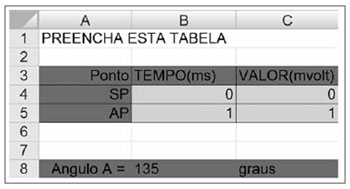
Figura 1. AAspecto da planilha em Excel
® para cálculo da medida angular. Após o preenchimento dos campos verdes (Células 4B, 4C, 5B e 5C) com os valores das latências e amplitudes, obtinha-se o valor do ângulo
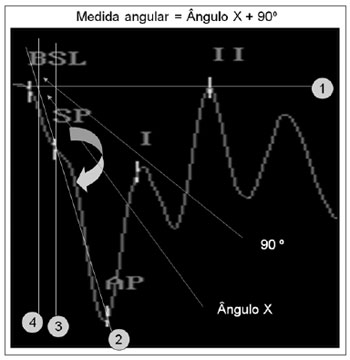
Figura 2. Roteiro para obtenção do método gráfico para mensuração do ângulo:
-Coloque a linha 1 na linha de base,
-Coloque a linha 2 entre SP e AP e prolongue até a linha de base,
-Coloque a linha 3 que passa por SP e é perpendicular à linha de base,
-Obteremos então o Ângulo que será medido.
-Coloque a linha 4 paralela à linha 3 perpendicular à linha de base e no ponto de encontro da linha 2 com a linha de base,
-Assim teremos o ângulo X
-A medida corresponde ao ângulo X mais 90°
-O ângulo X é calculado na fórmula com os pontos das coordenadas x e y no plano, latência e amplitude em referência a linha de base.
A padronização da marcação do SP foi no ponto de maior amplitude, ou, na ausência deste, na primeira deflexão do traçado após a linha de base. As marcações de SP e AP no traçado foram realizadas apenas pelo examinador (1 em cada centro) que realizou o exame. O cálculo da medida angular, utilizando a planilha, foi realizado apenas pela pesquisadora principal.
Análise estatísticaA análise dos dados foi realizada com o pacote estatístico SPSS (
Statistical Package for Social Sciences) for
Windows versão 14.0. Todos os testes foram realizados considerando hipóteses bilaterais e assumindo um nível de significância α=5%.
Inicialmente, foi utilizada a estatística descritiva para avaliar a frequência, média e desvio-padrão das variáveis de interesse. Foram utilizados os testes do Qui-Quadrado, Teste-t e teste Exato de Fisher para estudo das variáveis.
Foram utilizadas as áreas sob a curva ROC (
Receiver operating characteristic) para a obtenção da acurácia, sensibilidade e especificidade da medida angular, da relação SP/AP e das duas medidas em conjunto, considerando os GC e GDM. A curva ROC é um gráfico de linha que plota a probabilidade de um resultado positivo verdadeiro - ou a sensibilidade do teste -
versus a probabilidade de um resultado falso positivo para uma série de diferentes pontos de corte. No gráfico, quanto mais perto a linha está do canto superior esquerdo do gráfico, mais preciso é o teste. Além disso, o ponto que se encontra mais próximo desse canto é normalmente escolhido como o corte que maximiza simultaneamente a sensibilidade e a especificidade.
RESULTADOSPela Tabela 1, foi observada ligeira superioridade na proporção de mulheres no GDM (82,9) quando comparado com o GC (57,1); essa diferença não é estatisticamente significativa (
p=0,071). O mesmo ocorre para a variável lado da orelha (
p=0,774). Sendo assim, os GC e GDM são homogêneos segundo gênero e lado da orelha.
Observou-se na Tabela 2 que o GC possui uma idade média menor que o GDM (
p<0,001).
Notamos na Tabela 3 que existe diferença significativa entre os GC e GDM para a relação SP/AP (
p<0,001) e medida angular (
p=0,016).
Os valores correspondentes às áreas abaixo da curva ROC, os pontos de corte, os valores de sensibilidade e especificidade estão representados na Tabela 4, para a variável medida angular; na Tabela 5, para a variável relação SP/AP; e na Tabela 6, para as duas variáveis em conjunto. As curvas ROC estão representadas nas Figuras 3, 4 e 5.
Foram escolhidos os valores de corte que apresentaram maior equilíbrio entre sensibilidade e especificidade: 166,25 para a medida angular, 0,27 para a relação SP/AP e -0,36 para a associação de ambas as medidas. Observamos na Tabela 7 um aumento no número de pacientes doentes classificados corretamente quando utilizamos da associação das medidas em conjunto (88,4%); isoladamente, o SP/AP é melhor que a medida angular para diagnosticar pacientes com DM.
DISCUSSÃOA relação SP/AP, apesar de amplamente difundida, apresenta uma baixa sensibilidade no período intercrise, o que é especialmente problemático para pacientes cujo perfil clínico é incerto. Faz-se importante, portanto, estudos que objetivem incrementar a sensibilidade da ECochG para o diagnóstico laboratorial da DM em pacientes fora da fase ativa da doença. Um problema com o desenvolvimento de testes objetivos para o diagnóstico da DM é a falta de um padrão ouro17.
Observamos em nosso estudo em relação às características demográficas uma maior prevalência do sexo feminino no grupo dos pacientes com DM (82,9%). Este achado foi semelhante ao observado por Chung et al.18 e Chaves et al.19, com prevalência de 61,4% e 79,5%, respectivamente, e corroborado também por estudos de Levine et al.11 e Pappas et al.20.
A média da idade encontrada no grupo de doentes foi de 49,78, variando de 19 a 73 anos, semelhante à observada em outros estudos18-22.
A média dos valores da relação SP/AP e da medida angular mostrou-se estatisticamente diferente entre ambos os grupos, existindo uma correlação entre as duas medidas, com uma tendência de ambos os grupos apresentarem, para valores menores da relação SP/AP, valores maiores da medida angular e vice-versa.
Foi considerada sensibilidade como a proporção de valores verdadeiramente positivos em pacientes com DM e especificidade como a proporção de respostas verdadeiramente negativas de orelhas sãs.
Na literatura pertinente, os valores da sensibilidade da ECochG, quando interpretada apenas pelo valor da relação SP/AP, são bastante variados, 28%11, 40%23, 52,4%24, 70%25, 76,1%26, 80%27. É aceito um valor médio de 60% no período intercrise da DM. Algumas explicações para esta variabilidade incluem nível de audição do paciente, estimulação utilizada, valor de corte para exame positivo, características da medida e localização do eletrodo28. Em nosso estudo, analisando os grupos C e o grupo DM, o valor da relação SP/AP de 0,27 foi o que mostrou maior equilíbrio entre a sensibilidade e a especificidade (sensibilidade de 74,42% e especificidade de 67,86). A escolha do valor da relação SP/AP de 0,27 foi baseada no ponto maior equilíbrio entre os pontos de corte plotados na curva ROC, uma tentativa de maximizar simultaneamente a sensibilidade e especificidade. Os valores de sensibilidade e especificidade podem ser maiores ou menores dependendo do propósito do exame. Na teoria, o desejado é que o teste seja altamente sensível e específico. Entretanto, normalmente este fato não é possível. Muitos testes estão realmente baseados em uma medida clínica que pode assumir uma série de valores; nesse caso, há um compromisso inerente entre a sensibilidade e a especificidade. De modo semelhante ao nosso estudo, Kim et al.29 também observaram, analisando a variação da sensibilidade e especificidade em relação ao valor de corte para a relação SP/AP que quando o valor desta fração é elevado, a especificidade da ECochG em detectar a HE é aumentada às custas da sensibilidade.
Analisando os grupos C e DM, o valor do ângulo 166,25 foi o que mostrou maior equilíbrio entre a sensibilidade e a especificidade (sensibilidade de 62,79% e especificidade de 60,71%), ambos os valores inferiores ao da relação SP/PA. Notamos que para valores maiores existe um aumento da sensibilidade em prejuízo da especificidade; isto devido à baixa acurácia do teste, tornando-o ruim para diferenciar indivíduos normais de doentes.
Nesta pesquisa, ao analisarmos a sensibilidade e especificidade da combinação da relação SP/AP e medida angular, observamos um aumento da sensibilidade (88,37%), com prejuízo da especificidade (50%). Isto poderia gerar uma diminuição do número de exames falsos negativos, porém, um aumento do número de falsos positivos. Ainda assim, esta associação foi a que apresentou o maior percentual de pacientes doentes classificados corretamente (88,4%), quando comparada com a relação SP/AP (72,1%) e com a medida angular (62,8%) isolados. De modo similar, Ikino & Almeida24 concluíram, ao estudar o índice largura x amplitude e a diferença de latência do AP, que apesar de serem significativamente maiores no grupo da DM definida, estes parâmetros não aumentaram a sensibilidade da ECochG no diagnóstico da HE.
Destacamos que uma alta sensibilidade indica que o teste pode ser usado para excluir uma doença quando ele é negativo, e uma especificidade alta é útil para confirmar a doença quando o resultado do teste for positivo.
CONCLUSÃOA medida angular gráfica não é sensível e específica o suficiente para o diagnóstico laboratorial da DM.
A associação da medida angular gráfica com a relação SP/AP apresenta melhora da sensibilidade, em detrimento da especificidade do teste diagnóstico, quando comparada com as medidas isoladas.
REFERÊNCIAS BIBLIOGRÁFICAS1. Hollis L, Bottrill I. Ménière's disease. Acta Otorhinolaryngol Belg.1993;47(3):303-10.
2. Anadão CA. Doença de Ménière: revisão. Acta AWHO.1993;12(2):44-50.
3. Paparella MM. Pathogenesis of Meniere's Disease and Meniere's Syndrome. Acta Otolaryngol (Stockh) Suppl.1984;406:10-25
4. Rauch SD, Merchant SN, Thedinger BA. Meniere's Syndrome and Endolymphatic Hydrops. Double Blind Temporal Bone Study. Ann Otol Rhinol Laryngol.1989;98:873-83.
5. Paparella MM. Pathogenesis and Pathophysiology of Meniere's Disease. Acta Otolaryngol (Stockh) Suppl.1991;485:26-35.
6. Vasama JP, Lithicum FH. Meniere's Disease and Endolymphatic Hydrops Without Meniere's Symptoms: Temporal Bone Histopathology. Acta Otolaryngol (Stockh).1999;119:297-301.
7. Merchant SN, Adams JC, Nadol JB Jr. Pathophysiology of Menieres syndrome: are symptoms caused by endolymphatic hydrops? Otol Neurotol.2005;26(1):74-81.
8. Committee on Hearing and Equilibrium guidelines for the diagnosis and evaluation of therapy in Ménière's disease. Otolaryngol Head Neck Surg.1995;113:181-5.
9. Kim H, Wiet RJ, Battista RA. Trends in the diagnosis and the management of Meniere's disease: Results of a survey. Otolaryngol Head Neck Surg.2005;132(5):722-6.
10. Johansson RK, Haapaniemi JJ, Laurikainen EA. Transtympanic Electrocochleography in Evaluation of Cochleovestibular Disorders. Acta Otolaryngol (Stockh).1997;529:63-5.
11. Levine S, Margolis RH, Daly KA. Use of Electrocochleography in the Diagnosis of Meniere's Disease. Laryngoscope.1998;108(7):993-1000.
12. Odabasi O, Annelle V, Hodges AV, Balkany TJ. Electrocochleography: validity and utility. Otolaryngol Head Neck Surg.2000;8:375-9.
13. Ferraro JA, Durrant JD. Electrocochleography in the evaluation of patients with Menieres disease/endolymphatic hydrops. J Am Acad Audiol.2006;17(1):45-68.
14. Coats AC. The Summating Potential and Meniere's Disease. I. Summating Potential Amplitude in Meniere and Non-Meniere Ears. Arch Otolaryngol.1981;107:199-208.
15. Munhoz MSL, Silva MLG, Ganança MM, Caovilla HH, Frazza MM. Eletrococleografia. In: Munhoz MSL, Caovilla HH, Silva MLG, Ganança MM (editores). Audiologia clínica. São Paulo: Atheneu; 2000a.p.173-190.
16. Mustafa MW. Graphic Angle Measurement (GAM) Technique in Electrocochleography: A Novel Reliable Tool. The Internet Journal of Otorhinolaryngology.2004;3(1):16-19.
17. Claes GME, Wyndaele M, De Valck CFJ, Claes J, Govaerts P, Wuyts FL, et al. Travelling wave velocity test and Ménière's disease revisited. Eur Arch Otorhinolaryngol.2008;265:517-23.
18. Chung Won-Ho, Cho Do-Yeon, Choi Jong-Yoon, Hong Sung Hwa. Clinical Usefulness of Extratympanic Electrocochleography in the Diagnosis of Ménière's Disease. Otol Neurotol.2004,25(5):144-9.
19. Chaves AG, Boari L, Munhoz MSL. Evolução clínica de pacientes com doença de Ménière. Braz J Otorhinolaryngol.2007;73(3):346-50.
20. Pappas DG Jr, Pappas DG, Carmichael L, Hyatt DP, Toohey LM. Extratympanic Electrocochleography: Diagnostic and Predictive Value. Am J Otol.2000;21:81-7.
21. Devaiah AK, Ator GA. Clinical Indicators Useful in Predicting Response to the Medical Management of Meniere's Disease. Laryngoscope.2000;110(11):1861-5.
22. Havia M, Kentala E. Progression of Symptoms of Dizziness in Ménière's Disease. Arch Otolaryngol Head Neck Surg.2004;130:431-5.
23. Margolis RH, Ricks D, Fournier E, Levine SE. Tympanic Electrocochleography for Diagnosis of Meniere's Disease. Arch Otolaryngol Head Neck Surg.1995;121:44-55.
24. Ikino CMY, de Almeida ER. Summating Potential-Action Potential Waveform Amplitude and Width in the Diagnosis of Ménière's Disease. Laryngoscope.2006;116(10):1766-9.
25. Ferraro JA, Tibbils RP. SP/AP Area Ratio in the Diagnosis of Ménière's Disease. Am J Audiol.1999;8:21-8.
26. Ge X, Shea JJ. Transtympanic Electrocochleography: a 10-year Experience. Otol Neurotol.2002;23:799-805.
27. Orchik DJ, Shea JJ Jr, Ge X.Transtympanic Electrocochleography in Meniere's Disease Using Clicks and Tone-Bursts. Am J Otol.1993;14(3):290-4.
28. Devaiah AK, Dawson KL, Ferraro JA, Ator GA. Utility of Area Curve Ratio Electrocochleography in Early Meniere Disease. Arch Otolaryngol Head Neck Surg.2003;129:547-51.
29. Kim HH, Kumar A, Battista RA, Wiet RJ. Electrocochleography in patients with Menieres disease. Am J Otolaryngol.2005;26(2):128-31.
1. Especialização em Otoneurologia pela Universidade Federal de São Paulo / Escola Paulista de Medicina, Mestre em Ciências pelo Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Universidade Federal de São Paulo / Escola Paulista de Medicina Médica Otorrinolaringologista
2. Livre-Docente em Otorrinolaringologia. Professor Adjunto do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Universidade Federal de São Paulo / Escola Paulista de Medicina
3. Doutor em Ciências pela Universidade Federal de São Paulo / Escola Paulista de Medicina. Médico Otorrinolaringologista do Hospital das Clínicas da Universidade Federal de Minas Gerais
4. Doutor em Ciências pela Faculdade de Medicina de Ribeirão Preto / Universidade de São Paulo. Professor do Departamento de Fisiologia e Biofísica da Universidade Federal de Minas Gerais
5. Mestre em Ciências pelo Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Universidade Federal de São Paulo / Escola Paulista de Medicina. Médica Otorrinolaringologista
Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Universidade Federal de São Paulo - Escola Paulista de Medicina, São Paulo SP Brasil e Setor de Audiologia do Anexo São Geraldo do Hospital das Clínicas da Universidade Federal de Minas Gerais Belo Horizonte MG Brasil.
Endereço para correspondência:
Karen de Carvalho Lopes
Rua Gonçalves Dias 609 Jardim São Bento
Campo Grande MS 79004-210
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 21 de abril de 2010. cod. 7023
Artigo aceito em 23 de julho de 2010.


