INTRODUÇÃOEstesioneuroblastoma é uma neoplasia maligna incomum da cavidade nasal de provável linhagem epitelial. A doença geralmente ocorre entre as 5ª a 6ª décadas de vida e é incerto se há distribuição bimodal nas 2ª e 6ª décadas1. Sua histologia sombria a levou a receber diversos nomes. Atualmente, no entanto, dois termos foram consagrados na literatura: estesioneuroblastoma e neuroblastoma olfatório2,3. Acredita-se que sua origem seja no epitélio neuro-olfatório, localizado na porção superior da cavidade nasal, placa cribiforme e superfície súpero-medial do corneto superior1. Tal localização geralmente promove sintomas inespecíficos, o que resulta em estágios mais avançados ao diagnóstico (envolvimento de seios da face e fossa craniana anterior)4.
O tumor corresponde a aproximadamente 6% dos casos de câncer em seios paranasais e cavidade nasal e 0,3% no trato aerodigestivo alto. Desde sua primeira descrição na literatura por Berger et al.5, cerca de 1000 casos foram reportados até o momento.
O manejo do tumor é mal definido, devido à infrequência da patologia e ao avanço dos métodos diagnósticos e de tratamento. Atualmente, fazem parte do arsenal terapêutico cirurgias para ressecção em bloco, procedimentos endoscópicos sozinhos ou combinados, radioterapia e quimioterapia. Apesar de ser considerado o tratamento padrão, a ressecção craniofacial em bloco carrega consigo morbidade pós-operatória e mortalidade relativamente altas (cerca de 35% e 2-5%, respectivamente), o que nos leva a buscar novas modalidades de tratamento6. Devido ao crescente domínio de técnicas endoscópicas nasais, essas têm sido preconizadas no tratamento da patologia com o intuito de diminuir morbidades e custos7.
O objetivo deste estudo é relatar a experiência de nossa instituição na abordagem terapêutica desta malignidade com uso de técnicas endoscópicas.
MÉTODOSTrata-se de estudo de coorte histórica com corte transversal realizado em Hospital de atendimento terciário em Belo Horizonte, Minas Gerais, Brasil, a partir de dezembro de 2008 até a presente data, agosto de 2010. O trabalho foi aprovado pelo Comitê de Ética e Pesquisa da instituição sob o número 323/10.
Os pacientes com diagnóstico de estesioneuroblastoma por estudo histológico e imunoistoquímico de biópsia incisional e candidatos a tratamento cirúrgico foram incluídos no trabalho. No total, apresentamos 4 pacientes, sendo 3 homens e 1 mulher, com idade que variou de 22 a 46 anos (média 33 anos). Todos os pacientes foram avaliados no pré-operatório com Tomografia Computadorizada e Ressonância Nuclear Magnética dos seios da face para o adequado planejamento cirúrgico. Também foram realizadas avaliação clínica do risco cirúrgico e radiografia simples de tórax para pesquisa de possíveis metástases. As lesões foram estadiadas conforme critérios estabelecidos por Kadish et al.8 e Dulguerov9 & Calcaterra (Tabelas 1 e 2).


Os pacientes foram encaminhados para cirurgia com intenção de remoção da neoplasia primária por via endoscópica nasossinusal, porém informados da possibilidade de ressecção aberta caso a via endoscópica se mostrasse insatisfatória. A equipe de neurocirurgia encontrava-se preparada para intervir se fosse necessário.
Os pacientes foram submetidos a anestesia geral com hipotensão controlada e cabeceira elevada para diminuir o sangramento. Para vasoconstrição local, utilizamos cotonoides embebidos em solução de adrenalina 1:5000 e infiltração com solução de xilocaína com adrenalina 1:100.000 e aguardamos cerca de 10 minutos. Foram utilizados telescópicos rígidos de 25 e 45 graus com 4mm de diâmetro. Como esta neoplasia tem um caráter mais expansivo do que infiltrativo, inicialmente foi realizada a exérese da massa tumoral intranasal ("debulking") para a identificação do pedículo. Este, então, foi removido com margens macroscópicas, o que incluía mucosa e lâmina óssea. Lâmina papirácea, lâmina cribiforme, osso lacrimal e septo posterior podiam ser ressecados, o que era variável com o tipo de lesão. Hemostasia foi realizada com cotonoides e eletrocautério. Empregou-se preferencialmente cautério bipolar na base do crânio e região orbitária. Quando houve extensa exposição de base anterior do crânio, foi utilizado o retalho de mucopericôndrio septal de base posterior descrito por Hadad et al.10 para reconstrução. Tamponamento anterior unilateral foi utilizado por 24 a 72 horas. No pós-operatório, as cavidades nasais foram limpas com soro fisiológico e crostas nasais foram removidas ambulatorialmente.
Radioterapia pós-operatória complementar foi indicada rotineiramente e iniciada entre a 3ª e 4ª semanas após a cirurgia. Quimioterapia adjuvante foi utilizada em um caso excepcional, no qual havia maior risco de disseminação sistêmica da doença.
Endoscopia nasossinusal e exames de imagem (TC e RNM) foram empregados no seguimento pós-operatório. Ambos foram realizados após higienização primorosa das cavidades nasossinusais e tratamento de eventuais infecções. Durante a endoscopia, realizaram-se biópsias em sítio de implantação tumoral e/ou áreas suspeitas. Radiografia simples de tórax foi solicitada semestralmente. Não foi analisada sobrevida, uma vez que o seguimento é curto para conclusões relacionadas a esse aspecto.
RESULTADOS
Epidemiologia e EstadiamentoTodos os pacientes apresentavam queixa de obstrução nasal progressiva com predomínio ipsilateral à lesão e cefaleia intermitente. Um paciente apresentava deslocamento lateral da órbita com diplopia e outro apresentava linfoadenopatia cervical bilateral. Ao exame, observava-se massa intranasal avermelhada sangrante à manipulação. Biopsiamos três pacientes em nosso serviço. Recebemos um paciente com os exames histológicos já realizados. As biópsias foram realizadas em ambulatório e ambiente hospitalar. Ocorreu sangramento nasal de moderado a intenso, o qual foi controlado com tamponamento anterior por 24 horas.
A TC mostrou-se importante no planejamento cirúrgico por demonstrar a anatomia do esqueleto ósseo da face, além de possíveis erosões ósseas. A RNM foi empregada para avaliar a real extensão da neoplasia e auxiliou na diferenciação entre tecido neoplásico e sinusopatia secundária. A RNM também foi importante para avaliar acometimento intracraniano e orbitário e definir se havia infiltração ou apenas deslocamento destas estruturas pelo crescimento tumoral.
Em relação ao estadiamento, dois apresentavam-se com estádio Kadish B e Dulguerov T1N0; um apresentava-se com Kadish C e Dulguerov T3N0; um apresentava-se com Kadish D e Dulguerov T2N1 (Tabela 3).
TratamentoAs cirurgias foram realizadas por uma mesma equipe cirúrgica com experiência em ressecção craniofacial e cirurgias endoscópicas nasossinusais. A ressecção endoscópica do tumor primário com margens consideradas equivalentes as que seriam obtidas pela cirurgia aberta foi possível em todos os pacientes. Intervenção de equipe neurocirúrgica não foi necessária em nenhum caso, porém sua presença em sala de cirurgia foi importante para transmitir segurança e orientar em casos com maior acometimento da base do crânio.
Observou-se após o "debulking" que, apesar de tamanhos consideráveis do tumor nasossinusal, sua porção infiltrativa era proporcionalmente menor e geralmente limitada à parede lateral ou superior do etmoide. Estas regiões de infiltração foram removidas e enviadas em separado para estudo anatomopatológico para avaliação de margem, as quais se mostraram livres. Não foi empregada congelação intraoperatória.
Houve necessidade de abertura de base anterior de crânio em um paciente, com exposição encefálica. A mesma foi reconstruída com fáscia temporal seguida de rotação de retalho nasosseptal posterior descrito por Hadad et al.10
O paciente que apresentava metástases cervicais foi submetido a esvaziamento cervical bilateral e traqueostomia temporária e foi o único a ser encaminhado ao Centro de Tratamento Intensivo (CTI) no pós-operatório imediato.
O período de internação variou de 2 a 5 dias. Todos os pacientes receberam radioterapia externa pós-operatória complementar, iniciada entre a terceira e quarta semanas após a cirurgia. O paciente com metástases cervicais foi submetido à quimioterapia associada à radioterapia, uma vez considerado um caso de maior risco para disseminação da doença.
Complicações cirúrgicasA morbidade pós-operatória relacionada ao procedimento endoscópico foi pequena. Não se observaram complicações significativas tais como sangramento, meningite, fístula liquórica ou alterações visuais. Dois pacientes apresentaram sinéquias intranasais não obstrutivas decorrentes da terapia. Todos os pacientes apresentaram crostas intranasais por período prolongado. O paciente que foi submetido a esvaziamento cervical apresentou nódulo cervical no seguimento, o qual foi removido e revelou tratar-se de granuloma inflamatório, provavelmente decorrente de fio cirúrgico.
SeguimentoNosso seguimento pós-operatório variou de 7 a 17 meses (média 14 meses). Não houve recorrência da lesão até o momento. Um paciente não tem feito controle em nosso serviço devido à distância entre o local de atendimento e residência (Estado do Amapá). Os outros 3 foram submetidos a exames de imagem para controle pós-operatório e endoscopia nasossinusal com biópsias múltiplas, as quais revelaram-se negativas.
DISCUSSÃOEstesioneuroblastoma é uma doença incomum, com sintomatologia semelhante a doenças mais comuns, como sinusite crônica e polipose nasal, o que dificulta seu diagnóstico precoce. Os principais sintomas relatados em nossa série foram obstrução nasal e cefaleia, sendo que epistaxe, diferentemente de outros trabalhos na literatura11-13, foi pouco expressiva. Ressalta-se a importância do diagnóstico diferencial com outros tumores da cavidade nasossinusal, como o papiloma invertido e carcinomas espinocelulares14. É recomendável, portanto, a realização precoce de biópsias em lesões suspeitas. Tal procedimento deve ser realizado após tomografia de seios da face, a qual orienta e guia o local da coleta, assim como reduz o índice de complicações. O ato deve ser realizado preferencialmente em ambiente hospitalar, devido ao risco de hemorragia e necessidade de tamponamento mais agressivo. A caracterização histológica de estesioneuroblastoma é difícil e usualmente emprega-se estudo imunoistoquímico para definição da lesão3 (Figura 1).
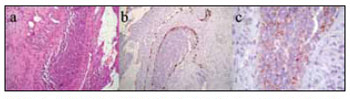
Figura 1. Histologia e imunoistoquímica de peça cirúrgica de estesioneuroblastoma.
Histologia de peça cirúrgica corada por HE (a) e imunoistoquímica positiva para os marcadores S-100 (b) e Sinaptofisina (c).
Fonte: dados próprios.
Utilizamos os critérios propostos por Kadish et al. e Dulguerov & Calcaterra para estadiar nossos pacientes. Tais propostas de estadiamento foram criadas por seus respectivos autores baseadas em exames de imagem (TC e RNM) no pré-operatório para auxiliar na publicação e estudo de trabalhos científicos, escolha do método operatório e prognóstico. Não há consenso na literatura sobre qual o melhor método. Algumas séries parecem indicar que Dulguerov é um sistema mais fidedigno ao predizer a sobrevida do paciente9. Há ainda a proposta de estadiamento criada por Hyams15, baseada na classificação histopatológica da doença. O estádio promove informação prognóstica e vai de I a IV, sendo que no grau I os pacientes se apresentam com bom seguimento e no grau IV todos os pacientes falecem pela patologia. No entanto, independente do sistema de estadiamento utilizado, os trabalhos na literatura reforçam que, quanto mais avançado o tumor, com invasão local e metástases regionais ou à distância, pior o prognóstico, independentemente do tratamento empregado16. O presente trabalho demonstra que uma variedade de estadiamento de estesioneuroblastoma pode ser abordada via endoscópico com sucesso.
Em nossa experiência, a ressonância magnética revelou-se útil em: 1) determinar a real extensão da neoplasia e seu caráter infiltrativo ou compressivo, principalmente em relação a acometimento de órbita e intracraniano; e 2) diferenciar neoplasia de sinusopatia secundária (Figura 2). Tais informações foram essenciais para o planejamento da cirurgia endoscópica. No entanto, não garantem o sucesso da mesma. A possibilidade de conversão para via aberta deve ser aventada e a equipe cirúrgica deve ser capacitada para tal. A composição de equipe multidisciplinar para procedimentos em base de crânio, o que inclui o neurocirurgião, é um fator primordial para o avanço da cirurgia endoscópica nesta área. Mesmo que a intervenção da equipe neurocirúrgica não tenha sido necessária em nossa casuística, sua presença ou disponibilidade proporciona maior sensação de segurança durante o procedimento e a confiança de poder lidar com todas as possíveis intercorrências no pós-operatório. Em nossa análise, um paciente estadiado como Kadish C apresentava lesão em TC e RNM que sugeria invasão de órbita e base anterior de crânio (Figura 3). Durante o procedimento cirúrgico, não se observou invasão orbitária e a lâmina crivosa encontrava-se acometida sem, porém, invasão dural. Relatos de má correlação entre TC e RNM pré-operatório com achados intraoperatórios existem para outros tumores nasais, tais como Nasoangiofibroma, quando o estadiamento é mais alto17. O mesmo ainda não foi descrito ou estudado para Estesioneuroblastoma.
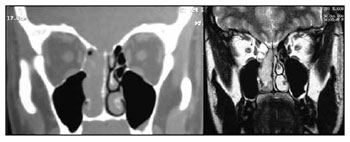
Figura 2. TC e RNM pré-operatória do paciente JPP, estadiado Kadish D, Dulguerov T2n1.
Fonte: dados próprios
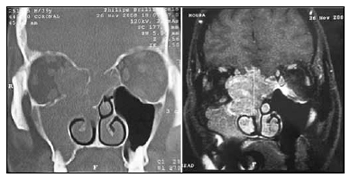
Figura 3. TC e RNM pré-operatória do paciente IGM, estadiado Kadish C e Dulguerov T3n0.
Fonte: dados próprios
Nos últimos anos ocorreu um grande avanço nas técnicas endoscópicas nasossinusais. Inicialmente, estes procedimentos foram utilizados para o tratamento cirúrgico de processos infecciosos e inflamatórios. Com o domínio progressivo da técnica e o desenvolvimento de material apropriado, novas aplicações surgiram, tais como a dacriocistorrinostomia endoscópica, a descompressão ínfero-medial de orbital, o fechamento endoscópico de fístulas liquóricas, dentre outras. A capacidade de se ampliar as indicações dos procedimentos endoscópicos parece ilimitada.
Atualmente, técnicas endoscópicas têm sido preconizadas para o tratamento de neoplasias nasossinusais e de base de crânio7,10,18-20. As indicações e limitações desta aplicação são motivo de controvérsia e carecem de melhor definição. Precisa-se identificar não só o que se pode fazer por via endoscópica, mas, principalmente, quando se deve fazer.
Stammberger et al.18 foram os primeiros a publicar na literatura inglesa sua experiência com o tratamento endoscópico de malignidades nasais, o que inclui estesioneuroblastoma. As indicações para ressecção endoscópica são aqueles tumores limitados a narina e cavidades paranasais, sem infiltração profunda de órbita, fossa pterigopalatina e envolvimento de parede posterior de seio frontal7,18. TC e RNM pré-operatórios são imprescindíveis para planejamento cirúrgico11-12. Complicações menores, como fístula liquórica e hemorragia intraorbital, são descritas para a técnica e não diferem do risco de quando é empregada para o tratamento de sinusite crônica7.
Muitos autores ainda preconizam a ressecção craniofacial em bloco como a terapia de escolha para abordar todo tipo de lesão21,22. Justifica-se que, com esta tradicional técnica, tem-se maior segurança em margens cirúrgicas livres e, por consequência, menor índice de recidivas. Além disto, a abordagem convencional permite uma reconstrução mais confiável da base do crânio. O procedimento, porém, constitui-se em grande trauma cirúrgico, com ressecção de estruturas saudáveis para o acesso, tempo cirúrgico prolongado e cuidados pós-operatórios intensivos. Complicações, como fístula liquórica, abscesso frontal, pneumoencéfalo, hidroencéfalo, hemorragia intracraniana, hematoma e higroma subdural, mucocele, diabetes insipidus e amaurose devido à doença tromboembólica, são descritas para o acesso aberto23,24. Todos esses quadros são potencialmente prevenidos ao utilizar o acesso endoscópico. Em nossa opinião, a abordagem externa deve ser empregada em casos selecionados, com importante invasão local.
Para a aceitação do uso da técnica endoscópica no tratamento dos tumores nasossinusais, dois fatos necessitam ser demonstrados. Primeiramente, a técnica não deve comprometer a radicalidade da ressecção e a recorrência cirúrgica tem de se equiparar à técnica convencional. Em segundo, deve apresentar vantagens significativas sobre a técnica convencional. Consideramos que este seja o caso para o tratamento dos estesioneuroblastomas. Como observado em nossa série, a neoplasia tem caráter mais expansivo que infiltrativo. Após o "debulking", ficou demonstrado que a área de infiltração e, portanto, origem do tumor é relativamente pequena quando comparada à extensão total da lesão. Caso a ressecção craniofacial em monobloco fosse empregada, tecido sadio teria sido sacrificado e isso não significaria aumento de margem de segurança. A cirurgia endoscópica permite meticulosa exérese da área de maior interesse que é o sítio de implantação tumoral. Outras vantagens da cirurgia endoscópica sobre a cirurgia convencional incluem: 1) evitar retração dos lobos frontais, 2) evitar sequelas estéticas e funcionais dos acessos transfaciais, 3) permitir visualização de áreas de difícil acesso e 4) diminuir tempo de recuperação e internação dos pacientes. A base de crânio, caso necessário, pode ser reconstruída por técnica endoscópica.
Radioterapia foi empregada em todos os casos, tal como teria sido feito se estes pacientes tivessem sido submetidos à ressecção craniofacial. A proximidade de estruturas nobres, como encéfalo e órbita, não permite obtenção de amplas margens nestas lesões, o que justifica o uso rotineiro de radioterapia adjuvante. Dois métodos podem ser utilizados: externo convencional ou estereotáxica guiada. Comparada ao método convencional, a radioterapia estereotáxica guiada mostrou-se superior no tratamento do estesioneuroblastoma por apresentar ação local mais efetiva com menor índice de morbidades25. Atualmente, sua indicação na literatura consiste em pacientes que sofreram ressecção cirúrgica incompleta ou apresentaram doença residual26. Alguns autores a recomendam em estadios avançados (Kadish B ou D), mesmo após ressecção completa, para melhor controle local27. Seu uso isolado não é efetivo e trabalhos revelam melhor sobrevida quando o paciente é submetido ao tratamento combinado28. Apesar de avanços na técnica cirúrgica e na radioterapia, a recidiva locorregional do tumor permanece um grande desafio29.
Metástases cervicais estão presentes em até 5% dos pacientes no momento do diagnóstico12. Tais pacientes devem ser submetidos a esvaziamento cervical e/ou radioterapia. Foi estimado por revisão literária que até 23% dos pacientes podem vir a desenvolver lesões cervicais no curso da doença30. O manejo do pescoço negativo em estesioneuroblastoma é controverso e há quem indique radioterapia ou esvaziamento eletivo para tal, principalmente quando há importante invasão local30. Ademais, quando clinicamente aparente, a presença de linfonodos cervicais associa-se com metástases à distância31. No entanto, como a patologia cervical leva cerca de 2 anos para se desenvolver, a grande maioria dos autores não indica tratamento eletivo de pescoço negativo32. Tanto a metástase regional quanto à distância reduzem drasticamente a sobrevida do paciente. A alta frequência de metástases regionais descritas na literatura contradiz a afirmação de que estesioneuroblastoma é um tumor de baixo grau de malignidade33. O paciente estadiado Kadish D e Dulguerov T2N1 em nossa análise foi tratado em concordância com o protocolo de instituições de renome internacional10,30.
Nosso seguimento ainda é curto e nossa amostra pequena para cálculo de sobrevida e avaliação prognóstica. A não recorrência dos tumores até o momento e o sucesso na adequada ressecção endoscópica intraoperatória, porém, são animadores e sugerem, assim como em outras séries, futuro promissor para tal abordagem.
CONCLUSÃOEstesioneuroblastoma é um tumor maligno potencialmente curável por ressecção cirúrgica e radioterapia. O uso da técnica cirúrgica endoscópica apresenta ganhos significativos estético-funcionais, de tempo de recuperação, de custo e de morbidade e mortalidade em relação ao tratamento convencional. Sua aplicação possibilita a ressecção da neoplasia com margens comparáveis à cirurgia convencional. Os resultados em longo prazo descritos na literatura são semelhantes ao tratamento convencional. Nosso seguimento ainda é recente para concluir algo sobre prognóstico.
REFERÊNCIAS BIBLIOGRÁFICAS1. Broich G, Pagliari A, Ottaviani F. Esthesioneuroblastoma: a general review of the cases published since the discovery of the tumour in 1924. Anticancer Res.1997;17(4A):2683-706.
2. Dulguerov P, Allai AS, Calcaterra TC. Esthesioneuroblastoma: a metaanalysis and review. Lancet Oncol.2001;2:683-90.
3. Bradley PJ, Jones NS, Robertson I. Diagnosis and management of esthesioneuroblastoma. Curr Opin Otolaryngol Head Neck Surg.2003;11:112-8.
4. Cummings Otolarynsology Head and Neck Surgery, 4th Edition, Vol. 4. Head and Neck Cancer.2005;3749-52.
5. Berger L, Luc R, Richard D. L'esthesioneuroepitheliome olfactif. Bull Assoc Fr Etude Cancer.1924;13:410-21.
6. Patel SG, Singh B, Polluri A. Craniofacial surgery for malignant skull base tumors: report of an international collaborative study. Cancer.2003;98:1179-87.
7. Maria Suriano, MD. Endoscopic treatment of esthesioneuroblastoma: A minimally invasive approach combined with radiation therapy. Otolaryngol Head Neck Surg.2007;136:104-7
8. Kadish S, Goodman M, Wang CC. Olfactory neuroblastoma: a clinical analysis of 17 cases. Cancer.1976;37(3):1571-6.
9. Dulguerov P, Calcaterra T. Esthesioneuroblastoma: the UCLA experience 1970-1990. Laryngoscope.1992;102:843-9.
10. Hadad G, Bassagasteguy L, Carrau RL, Mataza JC, Kassam A, Snyderman CH, et al.. A novel reconstructive technique after endoscopic expanded endonasal approaches: vascular pedicle nasoseptal flap. Laryngoscope.2006;116:1882-6.
11. Mark E. Zafereo, MD. Esthesioneuroblastoma: 25-year experience at a single institution. Otolaryngol Head Neck Surg.2008;138:452-8
12. Athanassios Argiris, MD. Esthesioneuroblastoma: The Northwestern University Experience. Laryngoscope.2003;113:155-60
13. Patrick J. Bradley, MBA. Diagnosis and management of esthesioneuroblastoma. Curr Opin Otolaryngol Head Neck Surg.2003;11:112-8
14. Miyamoto RC, Gleich LL, Biddinger PW.Esthesioneuroblastoma and sinonasal undifferentiated carcinoma: the impact of histological grading and clinical staging on survival and prognosis. Laryngoscope.2000;110:1262-5.
15. Hyams VJ. Tumors of the upper respiratory tract and ear. In: Hyams VJ, Batsakis JG, Michaels L, eds. Atlas of Tumor Pathology. 2nd series, Fascile 25. Washington, DC: Armed Forces Institute of Pathology, 1988;240-8.
16. Daniel Jethanamest, MD. A Population-Based Analysis of Survival and Prognostic Factors. Arch Otolaryngol Head Neck Surg.2007;133:276-80
17. Giovanni Danesi, MD. Juvenile nasopharyngeal angiofibroma: Evaluation and surgical management of advanced disease. Otolaryngol Head Neck Surg.2008;138:581-6
18. Stammberger H, Anderhuber W, Walch C. Possibilities and limitations of endoscopic management of nasal and paranasal sinus malignancies. Acta Otorhinolaryngol Belg.1999;53:199-205.
19. Walch C, Stammberger H, Anderhuber W. The minimal invasive approach to olfactory neuroblastoma: Combined endoscopic and stereotactic treatment. Laryngoscope.2000;110:635-40.
20. Walch C, Stammberger H, Unger F. A new therapy concept in esthesioneuroblastoma. Laryngorhinootologie.2000;79:743-8.
21. Biller HF, Lawson W, Sachdev VP. Esthesioneuroblastoma: Surgical treatment without radiation. Laryngoscope.1990;100:1199-201.
22. Resto VA, Eisele DW, Forastiere A. Esthesioneuroblastoma: The John Hopkins experience. Head Neck.2000;22:550-8.
23. Lund VJ, Howard DJ, Wei WI. Craniofacial resection for tumors of the nasal cavity and paranasal sinuses: A 17-year experience. Head Neck.1998;20:97-105.
24. Shah JP, Kraus DH, Bilsky MH. Craniofacial resection for malignant tumors involving the anterior skull base. Arch Otolaryngol Head Neck Surg.1997;123:1312-7.
25. Foote RL, Morite A, Ebersold MJ. Esthesioneuroblastoma: the role of adjuvant radiation therapy. Int J Radiat Oncol Biol Phys.1993;27:835-42.
26. Zabel A, Thilmann C, Milker-Zabel S.The role of stereotactically guided conformal radiotherapy for local tumour control of esthesioneuroblastoma. Strahlenther Onkol.2002;178:187-91.
27. Dias FL, Sa GM, Lima RA. Patternsoffailureandoutcomeinesthesioneuroblastoma. Arch Otolaryngol Head Neck Surg.2003;129:1186-92.
28. Eich HT, Staar S, Micke O. Radiotherapy of esthesioneuroblastoma. Int J Radiat Oncol Biol Phys.2001;49:155-60.
29. Eden BV, Debo RF, Larner JM. Esthesioneuroblastoma; long term outcome and patterns of failure-the University of Virginia experience. Cancer.1994;73:2556-62.
30. Alfio Ferlito, MD. Contemporary Clinical Commentary: Esthesioneuroblastoma: An Update on Management of the Neck. Laryngoscope.2003;113.
31. Koka VN, Julieron M, Bourhis J. Aesthesioneuroblastoma. J Laryngol Otol.1998;112:628-33.
32. Davis RE, Weissler MC: Esthesioneuroblastoma and neck metastases. Head Neck.1992;14:477-82.
33. Bailey BJ, Barton S. Olfactory neuroblastoma. Management and prognosis. Arch Otolaryngol.1975;101:1-5.
1. Médico, Residente em Otorrinolaringologia do Hospital Felício Rocho
2. Médico Especialista, Otorrinolaringologista
3. Médico Especialista, Otorrinolaringologista
4. Médico, Residente em Otorrinolaringologia do Hospital Felício Rocho
5. Médico, Residente em Otorrinolaringologia do Hospital Felício Rocho
6. Médico Pediatra, Residente em Otorrinolaringologia do Hospital Felício Rocho
7. Cirurgião de Cabeça e Pescoço Otorrinolaringologista, Coordenador de Clínica de Otorrinolaringologia do Hospital Felício Rocho
Clínica de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço Hospital Felício Rocho
Endereço para correspondência:
Av. do Contorno 9530
Belo Horizonte MG 30110-934
Tel: (5531) 3514-7056 - Fax: (55 31)3514-7056
E-mail: edumrm@yahoo.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 6 de maio de 2010. cod. 7080
Artigo aceito em 16 de agosto de 2010.


