IntroduçãoO consumo de tabaco encontra-se diretamente relacionado à ocorrência de câncer de cabeça e pescoço e de doença pulmonar obstrutiva crônica (DPOC)1,2. O desenvolvimento da DPOC, que pode ocorrer em escalas de I a IV, vem tendo um aumento de frequência em 4-9% no mundo3. O tabagismo é reconhecido atualmente como um fator de risco para várias doenças crônicas. Assim como o câncer de cabeça e pescoço, a doença pulmonar obstrutiva crônica (DPOC) tem com este hábito uma forte correlação que aumenta conforme o tempo de exposição e a carga tabágica a que é submetido o indivíduo durante sua vida4-6.
O câncer de cabeça e pescoço, especificamente o carcinoma epidermoide de vias aerodigestivas superiores, é uma das neoplasias malignas mais comuns na população mundial, e seu tratamento, principalmente nos estádios avançados, requer uma abordagem multidisciplinar, da qual geralmente fazem parte a cirurgia, radioterapia e quimioterapia2,7. O tratamento do câncer de cabeça e pescoço é realizado pela cirurgia, radioterapia e quimioterapia ou associações destas8. Esses tratamentos geralmente implicam numa grande morbidade ao paciente e, desta forma, a ocorrência de outras doença concomitantes podem prejudicar a execução do tratamento necessário, chegando a algumas vezes até contraindicá-lo, podendo assim comprometer a evolução ou sobrevida desses pacientes9,10.
A maior incidência do câncer de cabeça e pescoço ocorre na população mais idosa, que deverá ser submetida a cirurgias de grande porte, como opção de tratamento, e por ser portadora de uma função pulmonar prejudicada, apresenta maior risco de desenvolver complicações pulmonares severas, necessitando assim de maior período de internação hospitalar, internação em UTI (Unidade de Terapia Intensiva), maior tempo de intubação, uso de antibióticos de largo espectro, dentre outros. A avaliação pré-operatória é, portanto, de extrema importância, pois estudos relatam que quando bem realizada, a evolução no intraoperatório é mais segura, além de diminuir as complicações pós-cirúrgicas. Complicações pulmonares pós-operatórias são comuns e uma das principais causas de morbidade e de mortalidade. As principais categorias de complicações clinicamente significativas incluem a atelectasia, a infecção (bronquite e pneumonia), insuficiência respiratória, exacerbação de doença pulmonar crônica e broncoespasmo. Têm sido considerados fatores de risco para essas complicações as cirurgias de emergência, idade maior de 50 anos, cirurgia com duração superior a três horas, ventilação mecânica prolongada, mal estado geral do paciente, tal como definido pela classe ASA maior que 2, insuficiência cardíaca congestiva (ICC), DPOC, PaCO2> 45 mmHg, radiografia de tórax anormal, o uso de cigarros nas últimos oito semanas, a infecção do trato respiratório superior e colocação de sonda nasogástrica no pós-operatório1,11,12.
Acreditamos que a DPOC, por ter em comum o mesmo fator de risco do carcinoma epidermoide de cabeça e pescoço, esteja presente em algum grau nesses pacientes e, assim, possa influenciar na decisão terapêutica ou alterar a evolução pós-tratamento em virtude de eventuais complicações por ela causadas.
ObjetivoO objetivo desse estudo é correlacionar o grau de DPOC nos pacientes portadores de carcinoma epidermoide de cabeça e pescoço que foram submetidos ao tratamento cirúrgico, com a incidência de complicações e evolução pós-operatória.
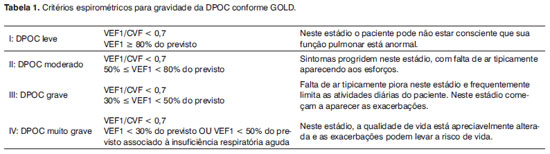
Materiais e MétodosFoi realizado um estudo retrospectivo, em que foram coletados dados contidos nos prontuários dos pacientes submetidos a cirurgias em monobloco (exérese da lesão primária associada ao esvaziamento cervical) de carcinoma epidermoide de cabeça e pescoço durante o período de 01 de Fevereiro de 2008 a 31 de Janeiro de 2009. Todos os pacientes foram avaliados previamente à cirurgia pelo Serviço de Doenças do Aparelho Respiratório (DAR) do mesmo hospital, e classificados de acordo com o grau de DPOC pela escala de GOLD (Tabela 1).
Foi realizada profilaxia com antibiótico (Ceftriaxone e Clindamicina) durante a indução anestésica em todos os pacientes e mantida por 48 horas após o término da cirurgia. Pacientes que apresentaram complicações infecciosas no pós-operatório foram mantidos com antibióticos em esquema terapêutico. No pós-operatório imediato, os pacientes foram encaminhados à Unidade de Terapia Intensiva (UTI). Foram avaliadas as correlações entre DPOC e o tempo de intubação orotraqueal (IOT), tempo de permanência em UTI, assim como tempo de internação hospitalar no pós-operatório. Foram excluídos os pacientes que apresentaram dados incompletos no prontuário. Foi realizado o teste de χ
2 ou teste exato de Fisher para variáveis quantitativas. O tempo para extubação, tempo de permanência em UTI e o tempo de pós-operatório em regime hospitalar foram avaliados pelo método de Kaplan-Meier e
Log-Rank test. Para análise estatística foi utilizado o software MedCalc (release 11.1.1, Mariakerke, Belgium).
ResultadosForam avaliados 31 prontuários médicos. A idade média dos pacientes foi de 64,8 anos (33-83 anos). A relação entre os sexos foi de 8 homens para 1 mulher. A média de carga tabágica foi de 34,7 (0,0-100,0) maços/ano. Todos pacientes apresentavam algum grau de DPOC. A Tabela 2 apresenta a incidência de DPOC conforme a classificação de Gold.
O tempo médio de permanência em UTI no pós-operatório imediato foi de 2,7 (01-12) dias. O tempo de intubação orotraqueal foi de 1,12 dias (00-09). O tempo médio de internação hospitalar foi de 24,4 dias (04-70).
Quatro pacientes (16,1%) desenvolveram broncopneumonia (BCP) no período pós-operatório. Nenhuma outra complicação respiratória foi observada.
Devido a apenas um paciente apresentar DPOC grau 3, este grupo foi analisado em conjunto com os pacientes com grau 2. Não observamos correlação entre o grau de DPOC e a incidência de broncopneumonia (
p=0,66), tempo de IOT (Figura 1;
p=0,71), tempo de permanência em UTI (Figura 2;
p=0,79) e o tempo de permanência hospitalar no pós-operatório (Figura 3;
p=0,91).
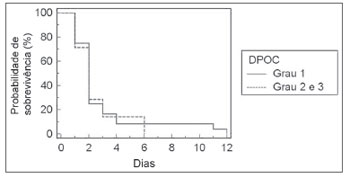
Figura 1. Relação entre o grau de DPOC e tempo em UTI.
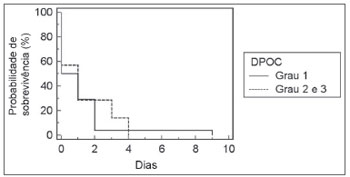
Figura 2. Relação entre o grau de DPOC e tempo de IOT.
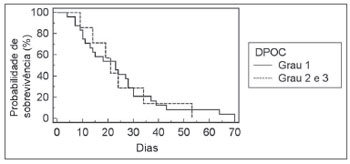
Figura 3. Relação entre DPOC e tempo de internação hospitalar.
A associação entre DPOC e câncer de cabeça e pescoço, particularmente os tumores da via aerodigestiva alta, é frequente visto ser o tabagismo um fator de risco para ambas as doenças. A presença de DPOC pode ser um fator limitante para a indicação de algumas cirurgias para tratamento de neoplasias de cabeça e pescoço, principalmente as laringectomias parciais13-15. Nestes procedimentos a aspiração é uma constante, independentemente da amplitude de ressecção de estruturas laríngeas. Mesmo em laringectomias parciais mais restritas ocorre algum grau de comprometimento da função "esfincteriana" da laringe. Isto é especialmente importante em pacientes portadores de DPOC, nos quais já existe limitação da capacidade ventilatória ou mesmo respiratória. Na dependência do grau de comprometimento pulmonar pode haver contraindicação formal para a realização da cirurgia pelo elevado risco de pneumonia de aspiração16-19.
A casuística analisada neste trabalho tem características usualmente encontradas em pacientes com câncer de cabeça e pescoço. A idade média de 64,8 anos e a predominância do sexo masculino são constantes neste tipo de pacientes.7,19
Da mesma forma, a maior parte dos pacientes analisados apresentava a forma leve de DPOC, na qual os pacientes, com frequência, não estão conscientes (por não apresentarem sintomas) da sua condição pulmonar anormal.2
Entre os resultados, o que chamou a atenção foi a ocorrência de broncopneumonia em 16,1% dos casos. Mesmo sendo a amostra analisada pequena (31 casos) este número desperta várias indagações. A ocorrência de atelectasias pulmonares é frequentemente observada em pacientes submetidos à anestesia geral com ventilação mecânica. Este fato, porém, é mais observado em cirurgias que envolvam as cavidades torácica e/ou abdominal, por motivos óbvios (restrição ventilatória no PO por dor e hipoventilação de segmentos pulmonares, restrição ao leito por período mais prolongado, etc.). Nos pacientes submetidos a cirurgias em monobloco de cabeça e pescoço estes fatores podem ser eliminados, visto que a maioria já tem capacidade para deambular no dia seguinte ao procedimento e não há manipulação abdominal ou torácica.
A presença da traqueostomia é frequente nos pacientes operados por tumores das vias aerodigestivas superiores. Poder-se-ia considerar isto um fator predisponente para a ocorrência de infecção respiratória baixa, mas há o argumento da diminuição do espaço morto e do risco de aspiração de secreções, além da facilitação da higiene broncopulmonar.
Como não houve diferença significativa entre o grau de DPOC e tempo de IOT e de permanência hospitalar, podemos nos ater ao fator que foi comum em todos os casos: o encaminhamento para a UTI no PO imediato e a manutenção de ventilação mecânica além do tempo anestésico. Talvez se os pacientes fossem encaminhados para unidade semi-intensiva e sem a ventilação mecânica, apenas com a presença da traqueostomia (quando necessária, de acordo com o tipo de procedimento cirúrgico) o índice de broncopneumonia não fosse o mesmo. Deve-se ressaltar que o número de casos aqui relatado é limitado e que talvez, com o aumento dos mesmos e a estratificação por tipo de procedimento, num trabalho futuro, possamos identificar uma melhor associação entre o grau de DPOC e a ocorrência de complicações.
ConclusãoOs pacientes com carcinoma epidermoide de vias aerodigestivas superiores têm uma forte tendência a apresentarem algum grau de DPOC. A gravidade em que esta doença se manifesta não apresentou relação com a incidência de complicações pulmonares pós-operatórias nem com necessidade de tempo prolongado de intubação, permanência em UTI ou tempo de internação hospitalar.
Referências Bibliográficas1. Jardim JR, Oliveira JA, Nascimento O. Consenso brasileiro sobre doença pulmonar obstrutiva crônica - DPOC. www.sbpt.org.br/dowloads/arquivos,2006.pdf
2. Tamul PC & Peruzzi WT. Assessment and management of patients with pulmonary disease. Crit Care Med.2004;32:137-45
3. Medeiros RA, Faresin SM, Jardim JR. Complicaciones pulmonares y mortalidad en el postoperatorio de pacientes con enfermedad pulmonar obstructiva cronica leve y moderada sometidos a cirurgia general electiva. Arch Bronconeumologia.2001;37:227-34
4. Carlos I, Tekawa IS, Sidney S, Riedman FGD. Effect of cigar smoking on the risk of cardiovascular disease, chronic obstructive pulmonary disease, and cancer in men. N Engl J Med.1999;340(23):1773-80.
5. Paoli S, Fonseca A S, Paoli F., Geller M, Giuseppe A P, David S et al. A Review of Scientific Papers About Head and Neck Cancers. Brazilian Arquives of Biology and Technology 51, Special Number: pp. 63-69,December 2000
6. Sonia BA: Global strategy for the diagnosis and prevention of COPD. Medical Commucations Resources Inc.Oregon,USA,2006.
7. Dedivitis R A, França C M, Mafra A C B, Guimarães F T, Guimarães A V.Características clínicoepidemiológicas no carcinoma espinocelular de boca e orofaringe. Rev Bras Otorrinolaringol.2004;70(1):35-40
8. Carvalho MB: Tratado de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia. Atheneu, São Paulo,2001.
9. BuSaba NY, Schaumber DA. Predictor of prolonged length of stay after major elective head and neck surgery. Laryngoscope. 2007;117(10):1756-63.
10. Borggreven PA, Verdonck M, Muller MJ, Leemans CR. Quality of life and functional status in patients with cancer of the oral cavity and oropharynx: pretreatment values of a prospective study; Eur Arch Otorhinolaryngol.2007;264:651-7.
11. Qaseem A, Snow V, Fitterman N, Fitterman N. Lawrence E R H V A, Smetana G W, Weiss K and Owens D K: Risk Assessment for and Strategies To Reduce Perioperative Pulmonary Complications for Patients Undergoing Noncardiothoracic Surgery: A Guideline from the American College of Physicians; Ann Int Med.2006;144:575-80.
12. Alvarenga LM, Ruiz MT, Bertelli ECP, Ruback MJC, Maniglia JV, Bertollo EM: Avaliação epidemiológica de pacientes com câncer de cabeça e pescoço em um hospital universitário do noroeste do estado de São Paulo. Braz J Otorhinolaryngol.2008;74(1):68-73.
13. Arozullah AM, Daley J, Henderson WG, Khuri SF. Mutifactorial risk index for predictinc postoperativa respiratory failure in men after major noncardiac surgery. Ann Surg.2000;232:242-53
14. Conde B, Fernandes A, Calvo T, Afonso A. Risk of pulmonary complications after elective surgery. Revista Portuguesa de Pneumologia. 2006;12(6suppl 1):63-4
15. Gracey D R, Divertie M B and Didier E P; Preoperative pulmonary preparation of patients with chronic obstructive pulmonary disease: a prospective study. Chest.1979;76:123-9.
16. Hearn C & OConnor M. Choosing Anesthesia for the Patient with COPD. Clinical Pulmonary Medicine.1994;1(1):27-38
17. Lawrence VA, Dhanda R, Hilsenbeck SG, Carey P. Risk of Pulmonary Complications After Elective Abdominal Surgery; Official publication of the American College of Chest Physicians. Chest.1996;110;744-50
18. McCulloch TM, Jensen NF, Girod DA, Tsue TT, Weymuller Jr EA. Risk factors for pulmonary complications in the postoperative head and neck surgery patient. Head Neck.1997;19:372-7.
19. Ribeiro KCB, Kowalski LP, Latorre MRDO: Perioperative Complications, Comorbidities, and Survival in Oral or Oropharyngeal Cancer. Arch Otolaryngol Head Neck Surg.2003;129:219-28.
1. Acadêmico de Medicina da Universidade Cidade de São Paulo, Bolsista do Programa Institucional de Iniciação Cientifica (PIIC).
2. Médico residente do Serviço de Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público Estadual - IAMSPE.
3. Médico otorrinolaringologista, Pós-graduando (mestrado) do Programa de Pós-graduação em Ciências da Saúde do HSPE-IAMSPE.
4. Doutorado. Cirurgião do Serviço de Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público Estadual Francisco Morato de Oliveira - São Paulo - SP.
5. Doutor pela FMUSP, Orientador do PIIC, Responsável pelo Serviço de Cirurgia Cabeça e Pescoço do Hospital do Servidor Público Estadual - IAMSPE.
Hospital do Servidor Público Estadual Francisco Morato de Oliveira - IAMSPE.
Endereço para correspondência:
Carlos Neutzling Lehn
Rua Joaquim Floriano 636 ap. 22
Itaim Bibi São Paulo SP 04534-002
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 18 de março de 2010. cod. 6971
Artigo aceito em 5 de agosto de 2010.


