INTRODUÇÃOO melanoma de mucosa é um tumor altamente agressivo, originário da mucosa da cabeça e do pescoço, do trato anorretal e do sistema gênito-urinário. Acredita-se que a incidência de melanoma de mucosa seja estável, contrário à sua contrapartida, o melanoma cutâneo - cuja incidência tem aumentado rapidamente. O melanoma primário de mucosa de cabeça e pescoço é uma entidade rara, ocorrendo muito menos frequentemente do que suas variações cutâneas, e é responsável por 1,3% de todos os melanomas malignos. Entretanto, a região da cabeça e do pescoço é o site primário mais frequente para melanomas de mucosa, e abriga 55,4% de todos os melanomas de mucosa1. Entre as localizações anatômicas na cabeça e pescoço, o trato nasossinusal é um local comum para essa malignidade2,3. A idade média de apresentação do melanoma de mucosa é aproximadamente 67 anos, mas pode ocorrer em qualquer faixa etária e é extremamente raro abaixo dos 301. Já foi sugerida uma discreta predileção por homens, como relatado por alguns autores4. Aproximadamente 19-26,6% dos pacientes com melanoma de mucosa de cabeça e pescoço têm linfonodos regionais positivos à apresentação1,4. A presença de linfonodos positivos em melanomas da mucosa nasossinusal tem sido considerada um fator de mal prognóstico em alguns estudos1,5,6. O tratamento de escolha para melanomas malignos de mucosa é cirurgia seguida de radioterapia, principalmente em casos de margens de ressecção pequenas ou duvidosas7. O prognóstico dos melanomas malignos de mucosa é ruim, com 0% a 50% se sobrevida de 5 anos1,7,8. Nesse artigo descrevemos 18 casos de melanoma de mucosa nasossinusal e revisamos as principais casuísticas já relatadas incluindo mais de 1.000 pacientes com melanoma da mucosa nasossinusal.
MÉTODOSEsse estudo foi baseado na coleta de dados do Departamento de Radiologia Oncológica do Hospital Acadêmico Namazi, da Universidade de Ciências Médicas de Shiraz. Esse estudo experimental foi conduzido revisando os prontuários de pacientes no banco de dados computadorizado do nosso departamento ou a partir de listas de pacientes. Dezoito pacientes consecutivos diagnosticados com melanoma maligno primário da mucosa nasossinusal que foram tratados e acompanhados em nossa instituição entre 1995 e 2005 foram selecionados para o estudo. O estudo incluiu todos os pacientes com diagnóstico comprovado de melanoma da mucosa do trato nasossinusal. O diagnóstico dos casos foi confirmado com a presença de melanina e/ou imunorreatividade aos marcadores associados à mesma (S-100 e HMB-45). Lesões metastáticas originadas de melanomas cutâneos ou de mucosas de qualquer outro local foram excluídas. O estadiamento de todos os casos foi determinado de acordo com o seguinte sistema básico de estadiamento: as lesões confinadas ao sítio primário foram definidas como estágio I, envolvimento de linfonodos regionais cervicais foi classificado como estágio II, e metástases distantes como estágio III. Os dados clínicos foram revisados para se coletar dados sobre as características dos pacientes, fatores prognósticos e desfechos de tratamentos. Fizemos uma revisão da literatura presente no PubMed e Scopus usando os seguintes termos de busca: "melanoma de mucosa " e "nasossinusal" e/ou "cavidade nasal" e/ou "seios paranasais" para encontrar referências para o presente estudo. Casuísticas incluindo pelo menos 6 casos ao longo dos últimos 20 anos foram incluídas na presente revisão. Todos os relatos de casos e alguns artigos em idioma que não o Inglês ou sem disponibilidade do texto completo foram excluídos. No total, encontramos 35 casuísticas, totalizando 1077 pacientes com melanoma da mucosa nasossinusal.
RESULTADOSRevisamos os prontuários de 18 pacientes diagnosticados com melanoma da mucosa nasossinusal, e tratados em nossa instituição entre 1995 e 2005. Esse número foi responsável por todos os casos de câncer nasossinusal e 2,6% de todos os melanomas malignos do período estudado. A média e mediana da idade à época do diagnóstico foi de 65 anos (variando entre 51- 80 anos), e 16 (87/5%) eram do sexo masculino. Os sintomas mais comuns à apresentação foram epistaxe, obstrução e secreções nasais. A cavidade nasal (62%) foi o mais frequente sítio primário, seguida dos seios etmoidais (19%) e maxilares (19%). O tamanho mediano do tumor foi de 4 cm (variando entre 2-7 cm). Baseado no sistema comum de estadiamento básico para melanomas de mucosa, oito pacientes foram classificados no estágio I (sem evidências de metástases regionais ou distais), 7 pacientes tinham tumor estágio II (metástases linfonodais regionais) e 3 pacientes tinham estágio III (doença metastática à distância). Todos os casos foram tratados por uma combinação entre excisão seguida de radioterapia por feixe externo. Todos os pacientes receberam radioterapia por feixe externo com 60 unidades de cobalto ou 9 fótons 9MV de raios-X a partir de um acelerador linear. Foi aplicada uma dose média de 53 Gy (variando entre 20-70 Gy), fracionada diariamente em 2 Gy, 5 frações por semana. Cinco pacientes (28%) receberam uma mediana de 2 (variando entre 1-6) ciclos de quimioterapia por agente único: dacarbazina 850 mg/m
2.
No último acompanhamento, 6 casos (33%) estavam vivos, sem evidência de doença (tempo de acompanhamento variando entre 3-65 meses), 9 casos (50%) evoluíram para óbito devido à doença e o tempo mediano até a morte desses pacientes foi de 15,6 meses (variação: 15-17 meses) e 3 pacientes (17%) estão vivos com a doença. A taxa total de sobrevida específica do câncer foi de 68,7% em 1 ano; 45,8% em 2 anos e 22,9% em 5 anos. A sobrevida livre da doença foi de 51,3% em 1 ano; 25,6% em 2 anos e 12,8% em 5 anos. A sobrevida mediana foi de 15 meses (variando entre 3-65 meses). Recidiva local foi observada em 9 (50%) pacientes; 3 (16,7%) casos tiveram recidiva nos primeiros 6 meses após o tratamento, e 9 (50%) casos recidivaram entre 6 meses e 3 anos após o tratamento. O tempo mediano até a recidiva local foi de 11 meses (variando entre 2-14 meses). 3 pacientes desenvolveram metástases distantes (16,7%). O tempo mediano entre o diagnóstico de melanoma e as metástases distantes foi de 6 meses (variando entre 7-9 meses) e o tempo mediano até o óbito após o aparecimento das metástases foi de 6 meses. Analisamos vários fatores prognósticos para estabelecermos seus efeitos sobre a sobrevida geral do paciente, entre eles: idade, gênero, estágio da doença, remissão completa inicial, dose total de radioterapia e tamanho do tumor primário. À análise univariada para sobrevida geral, os estágios da doença (coeficiente de risco de óbito = 5,794; 95% IC = 1,645-20,408;
p = 0,006) e remissão completa inicial ao tratamento (coeficiente de risco = 13,409; 95% IC = 1,565-114,920;
p = 0,018) foram fatores prognósticos. Sob análise multivariada, somente o estágio da doença (coeficiente de risco = 22,170; 95% IC = 1,660-296,061;
p = 0,019) mantiveram significância estatística.
DISCUSSÃONeoplasias malignas do trato nasossinusal são raras e contabilizam aproximadamente 3% dos tumores malignos de cabeça e pescoço. Os tumores malignos nasossinusais representam um grupo heterogêneo e biologicamente diversificado de neoplasias que afetam o trato nasossinusal9,10,11. O melanoma primário de mucosa nasossinusal é uma entidade rara, representando aproximadamente 1,5-9% de todos os tumores malignos nesse sítio12,13. O melanoma nasossinusal tende a ter uma alta taxa de fracasso distante e locorregional e de ter prognóstico ruim com mediana de sobrevida de 9-52 meses e taxa de sobrevida geral em 5 anos de 0% a 50%4-8,14-42. Até hoje, mais de mil casos de melanomas nasossinusais já foram relatados na literatura4-8,14-42. O melanoma de mucosa nasossinusal é um tumor que geralmente acontece na sétima década de vida e raramente antes da quarta década de vida, como encontrado em nosso estudo. No presente estudo, as média e mediana da idade de nossos pacientes foi de 65 anos, o que coincide com os resultados da revisão da literatura na qual a idade média dos 683 pacientes na casuística relatada foi de 64,5 anos (Tabela 1). Há relatos conflitantes relacionados à incidência de melanoma na mucosa nasossinusal em homens e mulheres6,8,26,40-43. O coeficiente masculino/feminino de nossos pacientes foi 8, que é coincidente com a publicação de Richtig et al.6. Entretanto, na revisão da literatura, analisando os dados da casuística relatada, o coeficiente médio masculino/feminino de 843 pacientes foi de 1,07 e não encontramos diferenças significativas (Tabela 1).
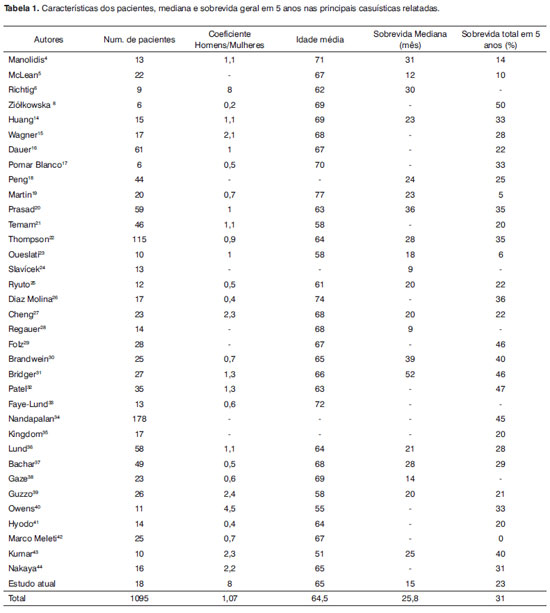
Epistaxe e obstrução nasal foram os mais frequentes sintomas em nossa e na maioria das outras casuísticas relatadas4,14,16,27,36,43. Há divergentes relatos associados à taxa de envolvimento de linfonodos cervicais à apresentação em pacientes com melanoma nasossinusal. A incidência de linfonodos positivos em nosso estudo foi de 44% (todos os pacientes com estágio II e um paciente com estágio III). Em uma revisão conduzida por Manolidis, 18,7% de pacientes com melanoma de mucosa da cabeça e pescoço apresentaram metástases de linfonodo cervical4. No relato nacional da base de dados de câncer sobre melanomas cutâneos e não-cutâneos, de Chang et al, essa incidência foi de 26,6%1. Na casuística relatada por Temam et al., somente 5 (11%) pacientes tinham linfonodos positivos à apresentação20. Em contraste, Guzzo relatou 52% dos pacientes com metástases linfonodais regionais à apresentação38. Além disso, há relatos conflitantes sobre o assunto do impacto de metástases linfonodais regionais sobre o prognóstico da sobrevida à apresentação. Shah et al. concluíram que metástases linfáticas regionais sobre a sobrevida de pacientes com melanoma de mucosa de cabeça e pescoço43. Entretanto, a maioria das grandes casuísticas relatadas demonstrou que a presença de linfonodos negativos nesses pacientes tem influência negativa tanto sobre a sobrevida livre de doença quanto da sobrevida geral1,21,27,37. Em uma revisão conduzida por Manolidis, a sobrevida geral em 5 anos dos pacientes com linfonodos positivos foi de 21,4% comparado a 30% para pacientes com linfonodos negativos4.
A maioria dos pacientes com melanoma de mucosa estava com doença no estágio I. Baseado na revisão de casuísticas relatadas por Manolidis, de 547 pacientes, 75,3% tinha doença estágio I; 18,1% tinha estágio II e 6,6 % estágio III. No presente estudo, esses valores foram de 44% para estágio I, 39% para estágio II e 17% para estágio III. Melanomas da mucosa nasossinusal tendem a ter maior taxa de recidiva locorregional seguindo o tratamento inicial. Apesar da maior proporção de pacientes com doença no estágio I, as taxas de recidiva locorregional e metástases a distância são altas. Como mencionado por Manolidis, dos 484 pacientes das 14 casuísticas, 53,3% tiveram recidiva locorregional. Além disso, Manolidis encontraram uma média de 51,5% de metástases distantes entre 332 pacientes com melanoma de mucosa4. Segundo os achados dessa revisão, a maioria dos estudos recentes relatou taxas entre 40% e 85% para metástases recidivantes locorregionais. A maior parte destas aconteceu dentro de 24 meses após o tratamento2,6,7,15,17,25,32,40,42. Além disso, 25% a 77% de todos os pacientes em uma casuística recentemente publicada desenvolveram metástases à distância após o tratamento inicial. Semelhantemente, as metástases mais distantes ocorreram dentro de um período de 2 anos2,6,7,14,15,17,25,32,40,42.
A mediana de tempo entre a recidiva locorregional e o óbito foi de 19-75 meses nas casuísticas publicadas. Além disso, a mediana do tempo entre as metástases à distância e o óbito foi de 3-20 meses nesses estudos2,7,16,18,19. Em nosso estudo, os tempos medianos até o aparecimento de metástases locais e distais foram de 11 meses e 6 meses, respectivamente. Além disso, os tempos medianos de recidivas metastáticas locais e distantes até o óbito foi de 12 e 6 meses, respectivamente. Segundo dados reunidos de 20 casuísticas publicadas, encontramos uma mediana de 25,8 meses para 605 pacientes com melanoma da mucosa nasossinusal. Além disso, analisando os dados de 31 casuísticas publicadas, encontramos uma sobrevida total em 5 anos de 31% para 1.023 pacientes nessa casuística. Apesar da sobrevida em 5 anos ser ruim, essa mostra significativas melhorias quando comparadas aos resultados da revisão prévia da literatura conduzida por Manolidis, na qual a sobrevida total em 5 anos foi de 17,1%. Parte dessa melhoria na sobrevida pode ter sido atribuída à multimodalidade terapêutica nesses pacientes4. A mediana da sobrevida de nossos pacientes foi de 15 meses, com taxa de sobrevida total em 5 anos de 23%. A mediana inferior e as taxas de sobrevida em 5 anos de nossos pacientes podem estar relacionadas à maior proporção de casos nos estágios II e III, comparados à outras casuísticas publicadas. O tratamento ideal para o melanoma da mucosa nasossinusal permanece desafiador. Excisão cirúrgica completa é a opção de escolha para tratamento de doença localizada com ou sem metástases linfonodais regionais3. Radioterapia pós-operatória é geralmente considerada útil para a maioria dos pacientes com melanoma da mucosa nasossinusal16,34,40. O papel da radioterapia coadjuvante no pós-operatório do melanoma da mucosa nasossinusal permanece desconhecido44-46. Vários relatos concluíram que o acréscimo da radioterapia à excisão cirúrgica proporcionou uma vantagem no controle local, mesmo para pacientes com tumores pequenos. Além disso, há alguns poucos relatos que sugerem uma melhoria na sobrevida dos pacientes tratados com radioterapia pós-operatória35,47. Apesar da maioria das casuísticas e revisões de literatura publicadas não encontrarem benefício em sobrevida da administração da radioterapia pós-operatória2,19,21,34,40, muitos autores recomendaram agressivo tratamento local ou radioterapia de resgate para pacientes com melanoma da mucosa nasossinusal, mesmo na ausência de benefícios em sobrevida36,48,49. Apesar de agressivo tratamento locorregional, a maioria dos pacientes com melanoma da mucosa nasossinusal eventualmente evoluem ao óbito a partir de recidivas metastáticas distais, para esses pacientes em quase todos os estudos os prognósticos têm permanecido ruins. O tratamento de melanoma disseminado é um desafio por causa da falta de um efetivo tratamento sistêmico50. Quimioterapia adjuvante tem sido largamente utilizada para melhorar o controle e a sobrevida desses pacientes3. A monoterapia com dacarbazina a partir de uma única dose de 850-1,000 mg/m
2 ou um esquema de múltiplas doses de 250 mg/m
2 durante 5 dias por ciclo, é geralmente considerada o padrão de tratamento de primeira linha em pacientes com melanoma maligno avançado51,52. As modalidades convencionais de tratamento sistêmico como químio e imunoterapia são decepcionantes53. Recentes estudos têm se concentrado em estratégias moleculares para encontrar novos e emergentes compostos tais como fator de crescimento e inibidores enzimáticos, e fármacos antiangiogênicos e imunomodulatórios54.
Variáveis prognósticas têm sido avaliadas em muitas casuísticas publicadas. Sob análise univariada, o tamanho e a localização do tumor primário, estágio da doença, gênero, melanose, radioterapia pós-operatória e remissão completa têm sido fatores prognósticos em alguns estudos. Entretanto, sob análise multivariada, melanose, idade jovem (menos de 50 anos) e estágios iniciais da doença foram fatores prognósticos favoráveis para a sobrevida total16,21,37,46. No presente estudo, sob análise multivariada para sobrevida geral, o estágio da doença e a remissão inicial completa representaram fatores prognósticos. Sob análise multivariada, somente os estágios da doença mantiveram significado estatístico.
CONCLUSÃOAs características dos pacientes, fatores prognósticos e desfecho desse estudo estavam consistentes com as casuísticas mais recentemente relatadas. Baseado nos achados do presente estudo e aqueles de pesquisas já publicadas na literatura, relatamos que o melanoma da mucosa nasossinusal é um tumor raro, mas altamente maligno. Esse agressivo tumor afetou mais intensamente aqueles pacientes entre as 6ª e 8ª décadas de vida, sem predileção por gênero. Melanomas da mucosa nasossinusal tendem a ter altas taxas de recidiva locorregional e distante, e ter desfecho pobre após o atual tratamento e com mediana de sobrevida de 25,8 meses e sobrevida total em 5 anos de 31%. Entretanto, essa revisão mostra significativas melhorias em termos de sobrevida em 5 anos para casuísticas recentes comparadas àquelas já publicadas na literatura. Completa excisão cirúrgica é o tratamento definitivo para doenças locorregionais. A radioterapia coadjuvante pós-operatória melhora o controle locorregional em pacientes com melanoma da mucosa nasossinusal. O impacto da radioterapia e quimioterapia coadjuvantes na sobrevida ainda está para ser definido.
REFERÊNCIAS BIBLIOGRÁFICAS1. Chang AE, Karnell LH, Menck HR. The National Cancer Data Base report on cutaneous and noncutaneous melanoma: a summary of 84,836 cases from the past decade. The American College of Surgeons Commission on Cancer and the American Cancer Society. Cancer. 1998;83:1664-78.
2. Mendenhall WM, Amdur RJ, Hinerman RW, Werning JW, Villaret DB, Mendenhall NP. Head and neck mucosal melanoma. Am J Clin Oncol.2005;28:626-30.
3. Medina JE, Ferlito A, Pellitteri PK, Shaha AR, Khafif A, Devaney KO, et al. Current management of mucosal melanoma of the head and neck. J Surg Oncol.2003;83:116-22.
4. Manolidis S, Donald PJ. Malignant mucosal melanoma of the head and neck: review of the literature and report of 14 patients. Cancer. 1997;80:1373-86.
5. McLean N, Tighiouart M, Muller S. Primary mucosal melanoma of the head and neck. Comparison of clinical presentation and histopathologic features of oral and sinonasal melanoma. Oral Oncol. 2008;44:1039-46.
6. Richtig E, Regauer S, Jakse R, Anderhuber W, Smolle J. [Primary sinu-nasal melanomas. Clinical aspects, therapy and follow-up]. Hautarzt. 2002;53:106-13.
7. Penel N, Mallet Y, Mirabel X, Van JT, Lefebvre JL. Primary mucosal melanoma of head and neck: prognostic value of clear margins. Laryngoscope.2006;116:993-5.
8. Ziolkowska M, Bien S, Klimas A, Zylka S. [The epidemiology and clinical characteristics of malignant melanoma localized in nasal cavity and paranasal sinuses--analysis of 6 cases]. Otolaryngol Pol. 2008;62:500-3.
9. Dulguerov P, Jacobsen MS, Allal AS, Lehmann W, Calcaterra T. Nasal and paranasal sinus carcinoma: are we making progress? Cancer .2001;92:3012-29.
10. Katz TS, Mendenhall WM, Morris CG, Amdur RJ, Hinerman RW, Villaret DB. Malignant tumors of the nasal cavity and paranasal sinuses. Head Neck.2002;24:821-9.
11. Cantù G, Bimbi G, Fabiani F, Guzzo M, Mattavelli F, Pizzi N, et al. [Lymph node metastases in paranasal sinus carcinoma: prognostic value and treatment]. Acta Otorhinolaryngol Ital.2002;22:273-9.
12. Harbo G, Grau C, Bundgaard T, Overgaard M, Elbrond O, Sogaard H, et al. Cancer of the nasal cavity and paranasal sinuses. A clinico-pathological study of 277 patients. Acta Oncol.1997;36:45-50.
13. Huang SF, Liao CT, Kan CR, Chen IH. Primary mucosal melanoma of the nasal cavity and paranasal sinuses: 12 years of experience. J Otolaryngol.2007;36:124-9.
14. Wagner M, Morris CG, Werning JW, Mendenhall WM. Mucosal melanoma of the head and neck. Am J Clin Oncol.2008;31:43-8.
15. Dauer EH, Lewis JE, Rohlinger AL, Weaver AL, Olsen KD. Sinonasal melanoma: a clinicopathologic review of 61 cases. Otolaryngol Head Neck Surg.2008;138:347-52.
16. Pomar Blanco P, San Roman Carbajo J, Bouso Montero M, Martin Villares C, Fernandez Pello M, et al. [Sinonasal mucosal melanoma]. An Otorrinolaringol Ibero Am 2007;34:349-58.
17. Peng RQ, Wu GH, Chen WK, Ding Y, Ma J, Zhang NH, et al. [Clinical characteristics and prognosis of primary nasal mucosal melanoma--a report of 44 cases]. Ai Zheng.2006;25:1284-6.
18. Martin JM, Porceddu S, Weih L, Corry J, Peters LJ. Outcomes in sinonasal mucosal melanoma. ANZ J Surg.2004;74:838-42.
19. Prasad ML, Busam KJ, Patel SG, Hoshaw-Woodard S, Shah JP, Huvos AG. Clinicopathologic differences in malignant melanoma arising in oral squamous and sinonasal respiratory mucosa of the upper aerodigestive tract. Arch Pathol Lab Med.2003;127:997-1002.
20. Temam S, Mamelle G, Marandas P, Wibault P, Avril MF, Janot F, et al. Postoperative radiotherapy for primary mucosal melanoma of the head and neck. Cancer.2005;103:313-9.
21. Thompson LD, Wieneke JA, Miettinen M. Sinonasal tract and nasopharyngeal melanomas: a clinicopathologic study of 115 cases with a proposed staging system. Am J Surg Pathol.2003;27:594-611.
22. Oueslati Z, Touati S, Gritli S, el-May A, Benna F, Boussen H, et al. [Mucous malignant melanoma of the neck and face. Experience at the Salah Azaiz Institute (Tunis)]. Rev Laryngol Otol Rhinol (Bord). 2001;122:237-40.
23. Slavícek A, Astl J, Válková D, Betka J, Petruzelka L. [Malignant mucosal melanoma of the head and neck]. Sb Lek.2000;101:315-23.
24. Ryuto M, Higaki Y, Tomita K. [Clinical analysis of 16 cases of malignant head and neck melanoma]. Nippon Jibiinkoka Gakkai Kaiho. 2001;104:859-65.
25. Díaz Molina JP, Rodrigo Tapia JP, Llorente Pendas JL, Suárez Nieto C. [Sinonasal mucosal melanomas. Review of 17 case.]. Acta Otorrinolaringol Esp.2008;59:489-93.
26. Cheng YF, Lai CC, Ho CY, Shu CH, Lin CZ. Toward a better understanding of sinonasal mucosal melanoma: clinical review of 23 cases. J Chin Med Assoc.2007;70:24-9.
27. Regauer S, Anderhuber W, Richtig E, Schachenreiter J, Ott A, Beham A. Primary mucosal melanomas of the nasal cavity and paranasal sinuses. A clinicopathological analysis of 14 cases. Apmis. 1998;106:403-10.
28. Folz BJ, Niemann AM, Lippert BM, Hauschild A, Werner JA. [Mucous membrane melanomas of the upper aerodigestive tract. An analysis of 34 cases]. Laryngorhinootologie.1997;76:289-94.
29. Brandwein MS, Rothstein A, Lawson W, Bodian C, Urken ML. Sinonasal melanoma. A clinicopathologic study of 25 cases and literature meta-analysis. Arch Otolaryngol Head Neck Surg. 1997;123:290-6.
30. Bridger AG, Smee D, Baldwin MA, Kwok B, Bridger GP. Experience with mucosal melanoma of the nose and paranasal sinuses. ANZ J Surg.2005;75:192-7.
31. Patel SG, Prasad ML, Escrig M, Singh B, Shaha AR, Kraus DH, et al. Primary mucosal malignant melanoma of the head and neck. Head Neck.2002;24:247-57.
32. Faye-Lund H, Larsen TE. [Mucosal malignant melanomas of the head and neck].Tidsskr Nor Laegeforen. 1999;119:789-91.
33. Nandapalan V, Roland NJ, Helliwell TR, Williams EM, Hamilton JW, Jones AS. Mucosal melanoma of the head and neck. Clin Otolaryngol Allied Sci.1998;23:107-16.
34. Kingdom TT, Kaplan MJ. Mucosal melanoma of the nasal cavity and paranasal sinuses.Head Neck. 1995;17:184-9.
35. Lund VJ, Howard DJ, Harding L, Wei WI. Management options and survival in malignant melanoma of the sinonasal mucosa. Laryngoscope.1999;109:208-11.
36. Bachar G, Loh KS, OSullivan B, Goldstein D, Wood S, Brown D, et al. Mucosal melanomas of the head and neck: experience of the Princess Margaret Hospital. Head Neck.2008;30:1325-31.
37. Gaze MN, Kerr GR, Smyth JF. Mucosal melanomas of the head and neck: The Scottish experience. The Scottish Melanoma Group. Clin Oncol (R Coll Radiol).1990;2:277-83.
38. Guzzo M, Grandi C, Licitra L, Podrecca S, Cascinelli N, Molinari R. Mucosal malignant melanoma of head and neck: forty-eight cases treated at Istituto Nazionale Tumori of Milan. Eur J Surg Oncol. 1993;19:316-9.
39. Owens JM, Roberts DB, Myers JN. The role of postoperative adjuvant radiation therapy in the treatment of mucosal melanomas of the head and neck region. Arch Otolaryngol Head Neck Surg. 2003;129:864-8.
40. Hyodo M, Sato H, Yamagata T, Hato N, Aritomo H. Sinonasal malignant melanoma; clinical analysis of 14 cases. Practica Oto-Rhino-Laryngologica.1996;2:121-6
41. Meleti M, Leemans CR, de Bree R, Vescovi P, Sesenna E, van der Waal I. Head and neck mucosal melanoma: experience with 42 patients, with emphasis on the role of postoperative radiotherapy. Head Neck. 2008;30:1543-51.
42. Nakaya M, Mochiki M, Takeuchi S, Yuge T, Nakao K, Nakamura N. Malignant melanoma of nasal cavity: report of 16 Japanese patients. Auris Nasus Larynx.2004;31:233-7
43. Shah JP, Huvos AG, Strong EW. Mucosal melanomas of the head and neck. Am J Surg.1977;134:531-5.
44. Krengli M, Jereczek-Fossa BA, Kaanders JH, Masini L, Beldi D, Orecchia R. What is the role of radiotherapy in the treatment of mucosal melanoma of the head and neck? Crit Rev Oncol Hematol. 2008;65:121-8.
45. Wada H, Nemoto K, Ogawa Y, Hareyama M, Yoshida H, Takamura A, et al. A multi-institutional retrospective analysis of external radiotherapy for mucosal melanoma of the head and neck in Northern Japan. Int J Radiat Oncol Biol Phys.2004;59:495-500.
46. Lee SP, Shimizu KT, Tran LM, Juillard G, Calcaterra TC. Mucosal melanoma of the head and neck: the impact of local control on survival. Laryngoscope.1994;104:121-6.
47. Trotti A, Peters LJ. Role of radiotherapy in the primary management of mucosal melanoma of the head and neck. Semin Surg Oncol. 1993;9:246-50
48. Markovic SN, Erickson LA, Rao RD, Weenig RH, Pockaj BA, Bardia A,et al. Malignant melanoma in the 21st century, part 1: epidemiology, risk factors, screening, prevention, and diagnosis. Mayo Clin Proc. 2007;82:364-80.
49. Eggermont AMM, Kirkwood JM: Re-evaluating the role of dacarbazine in metastatic melanoma: What have we learned in 30 years? Eur J Cancer.2004;40:1825-36
50. Nashan D, Muller ML, Grabbe S, Wustlich S, Enk A. Systemic therapy of disseminated malignant melanoma: an evidence-based overview of the state-of-the-art in daily routine. J Eur Acad Dermatol Venereol. 2007;21:1305-18.
51. Sasse AD, Sasse EC, Clark LG, Ulloa L, Clark OA. Chemoimmunotherapy versus chemotherapy for metastatic malignant melanoma. Cochrane Database Syst Rev. 2007:CD005413.
52. Kasper B, DHondt V, Vereecken P, Awada A. Novel treatment strategies for malignant melanoma: a new beginning? Crit Rev Oncol Hematol.2007;62:16-22.
53. Sasse AD, Sasse EC, Clark LG, Ulloa L, Clark OA. Chemoimmunotherapy versus chemotherapy for metastatic malignant melanoma. Cochrane Database Syst Rev 2007:CD005413.
54. Kasper B, DHondt V, Vereecken P, Awada A. Novel treatment strategies for malignant melanoma: a new beginning? Crit Rev Oncol Hematol.2007;62:16-22.
1. Médico, Professor de Otorrinolaringologia - Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço - Khalili Hospital, Shiraz Universidade de Ciências Médicas, Shiraz 71936-13311, Irã.
2. Médico, Residente em Otorrinolaringologia - Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço - Khalili Hospital, Shiraz Universidade de Ciências Médicas, Shiraz 71936-13311, Irã.
3. Médico, Residente em Radioterapia em Oncologia - Departamento de Radioterapia - Khalili Hospital, Shiraz Universidade de Ciências Médicas, Shiraz 71936-13311, Irã.
4. Médico, Chefe do Departamento de Radioterapia - Khalili Hospital, Shiraz Universidade de Ciências Médicas, Shiraz 71936-13311, Irã.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 7 de janeiro de 2010. cod. 6867
Artigo aceito em 25 de agosto de 2010.


