INTRODUÇÃODesde a década de 1980, a tomografia computadorizada (TC) vem sendo indicada como exame de padrão-ouro para a avaliação da rinossinusite (RS)1-3, constituindo componente importante na abordagem de rotina da forma crônica da doença4. As vantagens da TC devem-se à sua alta sensibilidade para as alterações inflamatórias (opacificações)5 dos seios paranasais (SPN) e à demonstração detalhada do labirinto ósseo da região, inclusive das estreitas vias de drenagem do complexo ostiomeatal (COM)6. Com isso, ao mesmo tempo em que descarta outras enfermidades que simulam o Quadro de rinossinusite crônica (RSC), a TC pode revelar eventuais fatores estruturais obstrutivos4, que contribuem para a persistência do Quadro clínico7.
Com o advento da cirurgia endoscópica funcional (CEF), a TC passou a servir de "mapa" para o cirurgião, demonstrando a anatomia e suas variações e a distribuição da opacificação4,7,8. Com efeito, houve uma busca por instrumentos de medida que traduzissem a quantidade de opacificação rinossinusal em números ou em graus pela TC - os chamados escores9-15. Ao quantificar objetivamente a opacificação sinusal, os escores vieram facilitar a correlação da TC com parâmetros clínicos e endoscópicos, o que viria potencialmente ajudar na seleção dos pacientes que mais se beneficiariam da CEF8,16,17.
Em 1997, a Academia Americana de Otorrinolaringologia e de Cirurgia de Cabeça e Pescoço, após análise comparativa entre oito dos escores mais conhecidos, recomendou o uso do sistema de Lund e Mackay (SLM)18. O SLM consiste em conferir de 0 a 2 pontos para cada cavidade (maxilar, frontal, esfenoidal, etmoidal anterior e etmoidal posterior) e para o COM, ou seja, seis sítios de cada lado. Zero significa seio normal, 1(um) opacificação parcial e 2(dois) opacificação total. O resultado é a soma final dos pontos de cada sítio dos dois lados e varia de zero a 2412.
Em pesquisas subsequentes, o SLM mostrou-se prático e preciso16,18-20. Porém, não teve uma correlação regular com a intensidade dos sintomas pré-cirúrgicos ou com o grau de melhora clínica após a CEF8,17,21-23. Uma das deficiências apontadas é que o SLM engloba qualquer opacificação parcial numa só pontuação (um), atribuindo, assim, valores iguais tanto à presença de nível líquido quanto ao espessamento mucoso, achados com implicações clínicas bastante diversas24,25. Ademais, os trabalhos com escores têm estudado prioritariamente adultos8,16,17,19-21 e parecem desconsiderar o efeito que a ausência de seios esfenoidais e frontais - uma particularidade comum em indivíduos abaixo dos 12 anos - pode causar nos seus resultados. Posto que o SLM baseia-se na soma de pontos conferidos a cada compartimento rinossinusal, a ausência (não desenvolvimento) de seios esfenoidais e frontais rebaixa a amplitude do escore de 24 para 16 pontos, o que o leva a subestimar artificialmente a doença, gerando um viés quando aplicado em crianças.
Espera-se que um escore tomográfico que expresse uma estimativa da proporção (ou percentagem) da área opacificada das cavidades esteja menos sujeito às interferências do processo de desenvolvimento, podendo ser aplicado indiferentemente em qualquer faixa etária. Um escore com essas características, denominado razão opacificação/desenvolvimento (ROD), foi usado pelos autores previamente em pesquisa com crianças e adolescentes assintomáticos26. Com o objetivo de validar a ROD, o presente trabalho visa aferir sua precisão e acurácia e compará-lo com o SLM.
SUJEITOS E MÉTODOS Desenho do estudoEstudo de coorte contemporânea com corte transversal para aferição de precisão e acurácia de instrumento diagnóstico.
SujeitosForam avaliados exames de pacientes na faixa etária de 2 a 18 anos, encaminhados consecutivamente ao serviço de radiologia para realização de TC dos SPN sob o diagnóstico clínico de RS, no período de abril de 2002 a Julho 2004. Critérios clínicos de diagnóstico, classificação e intensidade da doença não foram arbitrados, posto que tais exames serviram tão somente de amostra para repetidas mensurações de opacificação sinusal na TC. Foram excluídos sujeitos cujos exames apresentassem imperfeições técnicas que impedissem a análise adequada de todos os SPN. Casos em que dois exames fossem realizados num mesmo paciente, somente o primeiro era incluído.
MÉTODOSOs exames foram realizados em aparelho Toshiba X-vision (Toshiba, Tókio, Japão), em cortes sequenciais no plano coronal, eventualmente associado ao axial, com 1 a 2 mm de espessura, sem o uso de meio de contraste endovenoso. Os exames em menores de quatro anos eram geralmente realizados sob anestesia, com o paciente em decúbito dorsal, em hiperextensão cervical, com angulação do gantry de forma a manter o plano coronal como referência. Nenhum dos exames sofreu alterações técnico-operacionais em função da pesquisa. Os filmes foram registrados em janela com nível de 100-400 e abertura de 1500-2500.
A ROD (Quadro 1) avalia separadamente o desenvolvimento e a opacificação. Todos os seios e os COMs são considerados pares, um de cada lado. No Quadro abaixo, na coluna do desenvolvimento, cada seio pontua 3(três) se presente e 0(zero) quando ausente. A soma dos cinco sítios (4 cavidades e o COM) pode atingir até 15 pontos de cada lado (30 no total), caso todos os seios estejam desenvolvidos. Na avaliação da opacificação (vide coluna no Quadro abaixo), cada cavidade pontua de 0 a 3, de acordo com a área opacificada: normal = 0(zero); < 2/3 = 1(um);
> 2/3 = 2(dois); total = 3(três). Aqui, o COM pontua zero, se livre ou 3, se opacificado. A opacificação total de todos os sítios dos dois lados pode somar até 30 pontos. O Cálculo da ROD consiste na razão: "soma da opacificação direita e esquerda" (numerador) / "soma do desenvolvimento direito e esquerdo" (denominador). O resultado varia de 0 (normal) a 1 (opacificação de toda a área desenvolvida). Se multiplicada por 100, oferece uma estimativa da percentagem de área global opacificada. O SLM foi aplicado conforme descrito previamente12,18.
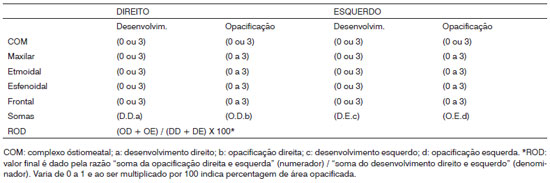
Quadro 1. Formulário da razão opacificação/desenvolvimento (ROD).
Utilizando os dois métodos (ROD e SLM), dois radiologistas analisaram as imagens duas vezes, perfazendo quatro seções, separadas entre si por intervalo não menor que duas semanas. Os examinadores não tiveram acesso aos resultados um do outro ou às suas próprias avaliações anteriores.
Verificadas as médias dos valores das quatro leituras do SLM (duas de cada examinador), a amostra foi classificada em categorias de opacificação (normal, discreta, moderada ou acentuada), onde 0(zero) era normal, de 0 a 3 era discreta, de 4 a 10, moderada e acima de 10, acentuada. Essa divisão tomou por base o trabalho de Bhattacharyya e Fried16, que estabeleceu, segundo análise de acurácia, um SLM
> 4 como ponto de corte adequado para definir uma TC positiva para RS. Nesse mesmo trabalho, o grupo de pacientes com RSC diagnosticada clinicamente teve média de SLM ≈ 10 (Quadro 2). A análise preliminar da distribuição da presente amostra observou que cada um dessas quatro categorias (normal, discreta, moderada ou acentuada) continha cerca de 25% da amostra (quartis). Assim, para extrair os valores limítrofes equivalentes da ROD foram identificados pontos da sua escala que dividiam a amostra em quartis, encontrando-se os valores > 15 (moderado) e > 50 (acentuado)(Quadro 2).
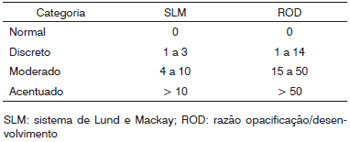
Quadro 2. Parâmetros de classificação da amostra por categorias segundo cada escore.
O projeto dessa pesquisa foi aprovado por comitê de ética cadastrado junto ao CONEP e registrado sob o protocolo no 0814.0.146.000-08. Um termo de consentimento esclarecido disponibilizado previamente para os pacientes ou seus responsáveis de modo a autorizarem sua participação no estudo.
A análise estatística foi realizada com o Pacote Estatístico para as Ciências Sociais (SPSS versão 13.0; SPSS Inc., Chicago, IL, USA). A precisão dos métodos (reprodutibilidade) foi avaliada pelo coeficiente de Kappa (k) das concordâncias intra e interobservador para variáveis categóricas. Os coeficientes intra e interclasse (intra-CC e inter-CC) foram usados para avaliar a concordância para as variáveis quantitativas (escalas numéricas dos escores). A correlação linear entre as escalas dos dois métodos foi verificada pelo coeficiente de Pearson. A acurácia da ROD foi extraída tendo o SLM como padrão-ouro, com análise da curva de características de operador de receptores (COR).
RESULTADOSForam incluídos 81 exames de diferentes pacientes; dezessete foram excluídos por apresentarem imagens incompletas ou com artefatos. No grupo dos 64 restantes, 38 eram do gênero masculino (60,3%). As idades variaram entre 2 e 18 anos (média de 10 anos, DP = 4). Dois pacientes tinham cirurgia rinossinusal prévia.
A prevalência de exames com alguma anormalidade foi de 78,1% pelo SLM e de 74,4 pela ROD. Na ROD, a pontuação das quatro séries de leituras variou de 0 a 88, com média de 21,3 (DP = 23,1) e no SLM a variação foi de 0 a 20, com média de 5,2 (DP = 5,3). O Gráfico 1 mostra a distribuição da amostra por categoria, segundo cada escore.
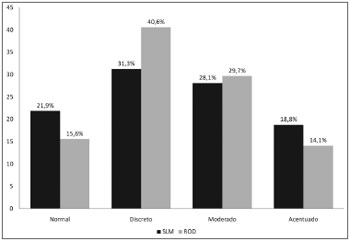
Gráfico 1. Distribuição da amostra por categoria para cada escore (%). - SLM: sistema Lund e Mackay; ROD: razão opacificação/desenvolvimento
Os índices de concordância intra e interobservador pelo coeficiente de Kappa (k) da ROD e do SLM estão demonstrados na Tabela 1, segundo a classificação por categorias. O cálculo da concordância interobservador da ROD foi realizada com um só valor para cada exame, extraído da média aritmética das duas leituras de cada examinador. O mesmo foi feito para o SLM. Nas Tabelas 2 e 3 encontra-se o cálculo da variabilidade das medidas de cada escore pelos coeficientes intra e interclasse (inter-CC e intra-CC)27, correspondendo à variabilidade intraobservador e interobservador, respectivamente. Nesse teste, O coeficiente de reprodutibilidade (r) é uma estimativa da diferença máxima que poderíamos obter entre duas medidas feitas ao acaso no mesmo sujeito, ou seja, é o limite dentro do qual estarão 95% das diferenças. Para o SLM, o r intra-CC foi de até 4,2 (escala de 0 a 24), enquanto para a ROD, de até 15,4 (escala de 0 a 100). O r para o inter-CC foi de 4,0 e 15,6, para SLM e ROD, respectivamente.
Para a correlação entre os métodos, cada exame foi representado por um só valor da ROD e um só valor do SLM, extraídos da média das quatro leituras (duas de cada examinador). Os métodos mostraram concordância substancial entre si na categorização da doença (normal, discreto, moderado e acentuado), sendo k = 0,68 para o examinador L.F.F. e k = 0,76 para o examinador S.A.A.N (p < 0,001). A correlação linear entre as escalas quantitativas da ROD (0 a 100) e do SLM (0 a 24) está exposta no Gráfico 2. O coeficiente de Pearson mostra uma forte correlação linear (r = 0,97) entre os métodos. A pontuação da ROD pode ser convertida ao seu equivalente no SLM pela fórmula SLM = 0,22 x ROD + 0,43 (r2 = 0,95).
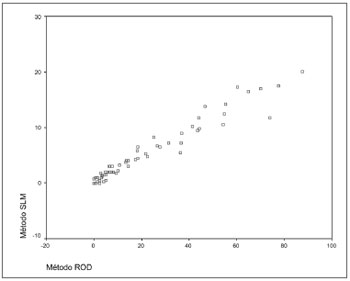
Gráfico 2. Regressão linear entre as escalas dos dois escores - SLM: sistema Lund e Mackay; ROD: razão opacificação/desenvolvimento. Coeficiente de Pearson (r = 0,97). SLM = 0,22 x ROD + 0,43 (r2 = 0,95).
Calculou-se a acurácia da ROD tomando-se o SLM como teste de referência, (positivo quando SLM
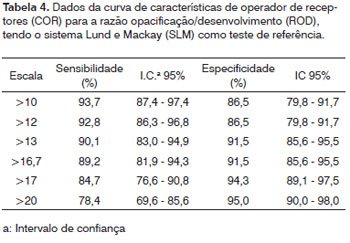
> 4). A inclinação da curva de características de operador de receptores (COR) (Gráfico 3) é indicativa de boa acurácia. A Tabela 4 mostra números extraídos da curva, com melhores valores de sensibilidade e especificidade da ROD entre 13 e 16,7.
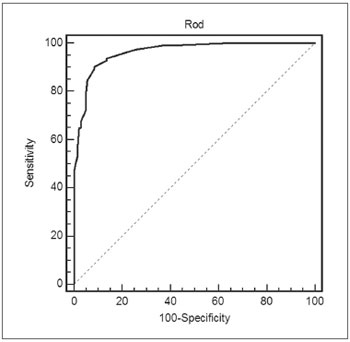
Gráfico 3. Curva de características de operador de receptor da razão opacificação/desenvolvimento. Sistema Lund e Mackay (SLM) como teste de referência (positivo = 4). - ROD: razão opacificação/desenvolvimento
No presente estudo, a prevalência de exames com alguma opacidade (74% a 78%) foi similar, em média, aos valores referidos por outros autores em populações doentes11,16,25,28,29.
A média da pontuação do SLM foi de 5. Os números reportados na literatura variam dependendo da população estudada. Trabalhos em pacientes submetidos à cirurgia para o tratamento da RSC, ou seja, pacientes para os quais medidas clínicas não foram suficientes, resultam em médias superiores, entre 9 e 1316,22 e alterações mais intensas30 do que as demonstradas no Gráfico 1. Por outro lado, os resultados são mais próximos quando o estudo envolve em indivíduos sob avaliação primária de RS. Um estudo com esse tipo de população, que reuniu diferentes centros norte-americanos23, mostrou média de SLM variando de 1(um) a 5(cinco). O perfil populacional desse último estudo é mais provavelmente semelhante à presente casuística, posto que o critério de inclusão dos exames foi aqui deliberadamente amplo, independente da intensidade ou duração do quadro. Assim, muitos não eram necessariamente candidatos à CEF, sendo mesmo provável a inclusão de indivíduos com sintomas brandos ou autolimitados.
A média da ROD foi 21. Não há parâmetros na literatura com populações doentes para comparação. A única pesquisa anterior com a ROD aplicou esse método em crianças assintomáticas submetidas a estudo do crânio por motivos não relacionados à RS, em busca de achados sinusais incidentais26. Neste estudo a ROD média foi, como esperado, menor, e apresentou valor de 15 nos indivíduos a partir de três anos de idade (faixa etária que mais se assemelha à amostra aqui estudada).
Os índices gerais de concordância inter e intraobservador da ROD para a classificação dos pacientes em categorias foram comparáveis e por vezes superiores ao do SLM, mantendo-se o k geralmente entre 0,6 e 0,9, considerada concordância substancial31. O desempenho se aproxima daquele extraído por Oluwole et al.20 do SLM, com 0,72 para interobservador e 0,73 para intraobservador e são em média melhores do que os encontrados em outros métodos, como os de Jorgensen10, May13 e Newman14, cujos coeficientes k intra e interobservador variaram entre 0,34 a 0,66. Na análise com as escalas quantitativas dos escores, os coeficientes intra e interclasse da ROD mostraram valores significativos de reprodutibilidades intraobservador e interobservador (> 0,90), invariavelmente maiores do que os do SLM.
A correlação linear entre os métodos também se mostrou forte, o que indica que a ROD responde à intensidade de opacificação sinusal de forma semelhante ao SLM. Foi verificada também concordância substancial na categorização da amostra quando comparamos os dois métodos entre si, significando que os pontos de cortes estabelecidos classificaram de forma semelhante a intensidade de opacificação.
Em praticamente todas as correlações, tanto para o SLM, quanto para a ROD, observou-se tendência de coeficientes de concordância mais altos nas categorias "normal" e "acentuado" do que nas categorias discreto e moderado, indicando que o limite entre as categorias intermediárias possa ser inerentemente difícil de estabelecer pela TC no momento do laudo ou que os pontos de corte que limitam essas categorias necessitam de um ajuste fino.
A acurácia da ROD foi calculada indiretamente, assumindo o SLM como padrão-ouro (positivo
> 4). A curva COR mostrou boa acurácia, com melhores resultados na faixa de ROD entre 13 e 17. Vale salientar que valores menores não descartam totalmente o processo inflamatório. Similarmente, o teste positivo não pode ser usado isoladamente para estabelecer o diagnóstico de RS. A devida correlação com dados clínicos deve ser considerada o fator mais importante4,32.
Adotou-se aqui o SLM como parâmetro comparativo por ele ser o escore mais aceito na comunidade acadêmica atualmente. Contudo, algumas de suas deficiências foram diretamente abordadas no próprio texto que o recomenda18. Foi sugerido que pudesse haver uma partição da opacificação parcial em mais pontos, ao invés de somente um, para melhor diferenciar graus intermediários. Na mesma publicação, comenta-se que os seios frontais hipoplásicos em adultos deveriam pontuar zero no SLM. Não há referências pelos autores do SLM quanto ao que fazer com os seios ainda não desenvolvidos nas crianças. Porém, pontuar zero para seios não desenvolvidos, como num estudo em crianças realizado na Oceania33, certamente não resolve o problema de subestimação da doença.
Apesar de a indicação da CEF em crianças e adolescentes ser mais restrita do que em adultos e utilizada como último recurso nos casos crônicos refratários, este procedimento tem mostrado resultados satisfatórios também nessa faixa etária34, reforçando a importância de um escore tomográfico que lhe seja adequado.
Nenhum dos sistemas de escore mais usados atualmente oferece um resultado final que passe uma idéia de proporção de área opacificada, como a ROD. Alguns geram variáveis categóricas (grupos)9,11,13,15 e outros, como os de Jorgensen10, Newman et al.14 e o da Universidade de Miami30 são semelhantes ao SLM, pois aplicam pontos segundo o grau de opacificação de cada seio. Pelas suas características, todos eles podem ser influenciados pelos efeitos do desenvolvimento incompleto.
Alguns autores que estudaram achados tomográficos incidentais nos SPN em crianças não sinusopatas elaboraram critérios próprios de quantificação das opacidades sinusais que remetem à idéia de proporção de opacificação. Manning et al.35 atribuíram categorias de intensidade de opacificação em graus, mas o resultado final era dado em classes, o que não traduzia a área total de acometimento pela doença. Lesserson et al.36 e Diament et al.37 usaram critérios semelhantes, mas mantiveram a mesma definição na expressão final do escore (classes).
É esperado que o resultado da ROD, em que pese a sua representação de um percentual de opacificação, sofra menor interferência do número ou das dimensões das cavidades desenvolvidas do que o SLM. Para confirmação desta hipótese, trabalhos subsequentes devem incluir um número suficiente de pacientes com idade inferior a 12 anos. Na amostra aqui estudada, o pequeno tamanho do grupo com seios incompletos não permitiu análises estatísticas consistentes.
Os objetivos aqui propostos não exigiram um controle prospectivo dos critérios de diagnóstico de RS, posto que não envolvia correlação das alterações tomográficas com fatores clínicos. A amostra de exames serviu aqui tão somente para que mensurações repetidas de anormalidades tomográficas fornecessem dados para avaliar a as variações inter e intraobservador da ROD. Nesse âmbito, é de fato desejável a inclusão de uma gama variada de estados clínicos, desde paucissintomáticos até os quadros mais intensos, de forma que toda a amplitude dos escores esteja representada, desde zero (exame normal) até os graus máximos de opacificação. Por sua vez, a acurácia (sensibilidade e especificidade) da ROD foi medida tendo como teste-referência o SLM, aplicado sobre a mesma amostra. Assim, é pouco provável que a escassez de dados clínicos tenha interferido nos resultados.
Não obstante, os sinais e sintomas são atualmente usados como melhor parâmetro para estabelecer o diagnóstico e medir a resposta terapêutica na RS. Assim, é imprescindível que trabalhos subsequentes avaliem diretamente a acurácia da ROD em relação aos dados clínicos, quando se fará necessário uma população doente e outra controle (possivelmente com exames de TC de órbitas, cuja a técnica é muito semelhante ao exame de SPN). Em tal modelo de estudo, os sinais e sintomas devem ter controle prospectivo rigoroso, usando, de preferência, um escore clínico. Outros parâmetros também podem ser usados como referência, dentre eles os achados endoscópicos ou mesmo de análise de material de punção dos seios.
Os pacientes com cirurgia prévia não foram excluídos na amostra posto que não é esperado que suas peculiaridades anatômicas influenciem na variabilidade inter ou intraobservador da ROD, embora seja desejável separá-los da amostra em estudos de prevalência ou em que os dados clínicos ou cirúrgicos estejam servindo de parâmetro.
CONCLUSÕESO escore razão opacificação/desenvolvimento (ROD) é um método preciso para avaliação de rinossinusite em crianças e adolescentes, apresentando boa acurácia e forte correlação com o sistema de Lund e Mackay (SLM).
O valor do SLM pode ser predito pela ROD segundo a fórmula SLM = 0,22 x ROD + 0,43.
O valor de ROD de 15 utilizado como ponto de corte para definir teste positivo apresentou sensibilidade e especificidade próximos de 90%, tendo-se o SLM como padrão ouro.
REFERÊNCIAS BIBLIOGRÁFICAS1. Zinreich SJ, Kennedy DW, Rosenbaum AE, Gayler BW, Kumar AJ, Stammberger H. Paranasal sinuses: CT imaging requirements for endoscopic surgery. Radiology. 1987;163(3):769-75.
2. Diament MJ. The diagnosis of sinusitis in infants and children: x-ray, computed tomography, and magnetic resonance imaging. Diagnostic imaging of pediatric sinusitis. J Allergy Clin Immunol. 1992;90(3 Pt 2):442-4.
3. McAlister WH, Parker BR, Kushner DC, Babcock DS, Cohen HL, Gelfand MJ et al. Sinusitis in the pediatric population. American College of Radiology. ACR Appropriateness Criteria. Radiology. 2000;215 Suppl:811-8.
4. Rosenfeld RM, Andes D, Bhattacharyya N, Cheung D, Eisenberg S, Ganiats TG et al. Clinical practice guideline: adult sinusitis. Otolaryngol Head Neck Surg. 2007;137(3 Suppl):S1-31.
5. Zinreich SJ. Rhinosinusitis: radiologic diagnosis. Otolaryngol Head Neck Surg.1997;117(3 Pt 2):S27-S34.
6. Laine FJ, Smoker WR. The ostiomeatal unit and endoscopic surgery: anatomy, variations, and imaging findings in inflammatory diseases. AJR Am J Roentgenol. 1992;159(4):849-57.
7. Kennedy DW, Zinreich SJ, Rosenbaum AE, Johns ME. Functional endoscopic sinus surgery. Theory and diagnostic evaluation. Arch Otolaryngol. 1985;111(9):576-82.
8. Hopkins C, Browne JP, Slack R, Lund V, Brown P. The Lund-Mackay staging system for chronic rhinosinusitis: how is it used and what does it predict? Otolaryngol Head Neck Surg. 2007;137(4):555-61.
9. Friedman WH, Katsantonis GP, Sivore M, Kay S. Computed tomography staging of the paranasal sinuses in chronic hyperplastic rhinosinusitis. Laryngoscope. 1990;100(11):1161-5.
10. Jorgensen RA. Endoscopic and computed tomographic findings in ostiomeatal sinus disease. Arch Otolaryngol Head Neck Surg. 1991;117(3):279-87.
11. Kennedy DW. Prognostic factors, outcomes and staging in ethmoid sinus surgery. Laryngoscope. 1992;102(12 Pt 2 Suppl 57):1-18.
12. Lund VJ, Mackay IS. Staging in rhinosinusitus. Rhinology. 1993;31(4):183-4.
13. May M, Levine HL, Schaitkin B. Results of surgery. In: Levine HL, May M, editors. Rhinology and sinusology. New York: Thieme Medical Publishers, Inc., 1993:176-192.
14. Newman LJ, Platts-Mills TA, Phillips CD, Hazen KC, Gross CW. Chronic sinusitis. Relationship of computed tomographic findings to allergy, asthma, and eosinophilia. JAMA. 1994;271(5):363-7.
15. Metson R, Gliklich RE. Computed tomography to evaluate chronic sinusitis. JAMA. 1994;272(11):852.
16. Bhattacharyya N, Fried MP. The accuracy of computed tomography in the diagnosis of chronic rhinosinusitis. Laryngoscope. 2003;113(1):125-9.
17. Bhattacharyya N. Radiographic stage fails to predict symptom outcomes after endoscopic sinus surgery for chronic rhinosinusitis. Laryngoscope. 2006;116(1):18-22.
18. Lund VJ, Kennedy DW. Staging for rinosinusitis. Otolaryngol Head Neck Surg.1997;117(Suppl):S35-S40.
19. Metson R, Gliklich RE, Stankiewicz JA, Kennedy DW, Duncavage JA, Hoffman SR et al. Comparison of sinus computed tomography satging systems. Otolaryngol Head Neck Surg. 1997;117:372-9.
20. Oluwole M, Russell N, Tan L, Gardiner Q, White P. A comparison of computerized tomographic staging systems in chronic sinusitis. Clin Otolaryngol Allied Sci. 1996; 21(1):91-5.
21. Sharp HR, Rowe-Jones JM, Mackay IS. The outcome of endoscopic sinus surgery: correlation with computerized tomography score and systemic disease. Clin Otolaryngol Allied Sci. 1999;24(1):39-42.
22. Bradley DT, Kountakis SE. Correlation between computed tomography scores and symptomatic improvement after endoscopic sinus surgery. Laryngoscope. 2005;115(3):466-9.
23. Stewart MG, Sicard MW, Piccirillo JF, Diaz-Marchan PJ. Severity staging in chronic sinusitis: are CT scan findings related to patient symptoms? Am J Rhinol. 1999;13(3):161-7.
24. Wald ER. Radiographic sinusitis: illusion or delusion? Pediatr Infect Dis J. 1993;12(9):792-3.
25. Dutra LD, Marquiori E. Tomografia Computadorizada helicoidal dos seios paranasais na criança: avaliação das sinusopatias inflamatórias. Radiol Bras. 2002;35(3):161-9.
26. Araújo Neto S, Souza A, Pereira I, Baracat E. Alterações incidentais dos seios da face na tomografia computadorizada do crânio e órbitas em crianças. Radiol Bras. 2005;38(4):245-50.
27. Bland JM, Altman DG. Statistical methods for assessing agreement between two methods of clinical measurement. Lancet.1986;1(8476):307-10.
28. Garcia DP, Corbett ML, Eberly SM, Joyce MR, Le HT, Karibo JM et al. Radiographic imaging studies in pediatric chronic sinusitis. J Allergy Clin Immunol.1994;94(3 Pt 1):523-30.
29. Lindbaek M, Johnsen UL, Kaastad E, Dolvik S, Moll P, Laerum E et al. CT findings in general practice patients with suspected acute sinusitis. Acta Radiol. 1996;37(5):708-13.
30. Lehman DA, Casiano RR, Polak M. Reliability of the University of Miami chronic rhinosinusitis staging system. Am J Rhinol. 2006;20(1):11-9.
31. Landis JR, Koch GG. The measurement of observer agreement for categorical data. Biometrics. 1977;33:159-74.
32. Subcommittee on Management of Sinusitis and Committee on Quality Improvement. Clinical practice guideline: management of sinusitis. Pediatrics. 2001;108(3):798-808.
33. Lim WK, Ram B, Fasulakis S, Kane KJ. Incidental magnetic resonance image sinus abnormalities in asymptomatic Australian children. J Laryngol Otol. 2003;117(12):969-72.
34. Bernal-Sprekelsen M, Massegur SH, Tomas BM. Paediatric endoscopic sinus surgery (PESS): review of the indications. Rev Laryngol Otol Rhinol (Bord ). 2003;124(3):145-50.
35. Manning SC, Biavati MJ, Phillips DL. Correlation of clinical sinusitis signs and symptoms to imaging findings in pediatric patients. Int J Pediatr Otorhinolaryngol. 1996;37(1):65-74.
36. Lesserson JA, Kieserman SP, Finn DG. The radiographic incidence of chronic sinus disease in the pediatric population. Laryngoscope. 1994;104(2):159-66.
37. Diament MJ, Senac MO, Jr., Gilsanz V, Baker S, Gillespie T, Larsson S. Prevalence of incidental paranasal sinuses opacification in pediatric patients: a CT study. J Comput Assist Tomogr. 1987;11(3):426-31.
1. Mestre, Coordenador do Módulo de Diagnóstico por Imagem da Faculdade de Ciências Médicas da Paraíba.
2. Doutor, Professor Assistente Doutor Depto de Pediatria FCM UNICAMP.
3. Especialista, Médico Radiologista.
Universidade Estadual de Campinas - UNICAMP
Endereço para correspondência:
Severino Aires de Araujjo Neto
Rua Maria Helena Rocha 113 apto. 1102 Aeroclube
João Pessoa PB 58036-670
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 11 de setembro de 2009. cod. 6635
Artigo aceito em 27 de novembro de 2009


