INTRODUÇÃOO esvaziamento cervical radical foi descrito por Crille em 1906 e envolvia a remoção, em bloco com o tecido linfo-gorduroso, do músculo esternocleidomastoideo, veia jugular interna e nervo acessório. O objetivo de tal procedimento era garantir que o máximo de linfonodos fosse removido, melhorando tanto o estadiamento quanto o efeito terapêutico do procedimento1. Tal ideia foi depois defendida por Martin, que argumentava sobre a necessidade de remoção destas três estruturas não-linfáticas como forma de obter uma linfadenectomia cervical completa2.
Apesar de permitir uma linfadenectomia completa, o esvaziamento cervical radical clássico pode resultar em sequelas significativas para o paciente, relacionadas à remoção das estruturas não-linfáticas. Reconhecendo este problema, iniciou-se, há 40 anos, a preservação destas estruturas, especialmente o nervo acessório, quando não comprometidas pelo tumor, sendo estes esvaziamentos cervicais conhecidos como radicais modificados3. Esta tendência foi ampliada com a preservação de outras estruturas como a veia jugular interna e o músculo esternocleidomastoideo, originando o termo esvaziamento cervical funcional4,5.
Apesar da crescente popularidade dos esvaziamentos cervicais radicais modificados, uma questão pertinente é o impacto destas modificações sobre a eficácia do procedimento. Para testar este efeito, analisaremos tanto o número de linfonodos recuperados por cada técnica bem como o seu impacto sobre a recorrência regional e a sobrevida.
MATERIAIS E MÉTODOSEste é um estudo retrospectivo de pacientes submetidos a esvaziamento cervical com remoção dos níveis linfáticos I a V, associado ou não a remoção do nervo acessório, veia jugular interna ou músculo esternocleidomastoideo. Foram incluídos os pacientes com tumores de andar inferior de boca e orofaringe e diagnóstico histológico de carcinoma epidermoide. Pacientes submetidos a esvaziamentos cervicais ampliados, radioterapia ou quimioterapia pré-operatória ou cirurgia prévia foram excluídos desta análise. Para propósito de análise estatística, os pacientes foram agrupados em função do número de estruturas preservadas em três grupos: esvaziamento cervical radical (ECR), esvaziamento cervical com preservação do nervo acessório (ECRM + XI) e esvaziamento cervical com preservação do nervo acessório e veia jugular interna (ECRM VJI + XI). Para todos os pacientes, utilizou-se o estadiamento proposto pela AJCC em 20026.
A analise estatística foi realizada por meio do software Stata 10.1 (StataCorp, Texas, USA) para MacOS X. Os valores estão expressos como média e desvio-padrão (SD, standard deviation). Para comparação entre os grupos,utilizou-se a análise de variância (ANOVA), com o teste de Scheffé para comparação múltipla entre grupos. A sobrevida e ocorrência de recidivas regionais foram avaliadas pelos métodos de Kaplan-Meier e de Cox, indicando-se tanto o valor do risco proporcional (hazard ratio, HR) quanto o intervalo de confiança de 95% (95% CI, confidence interval). Foram considerados significativos valores de p<0,05.
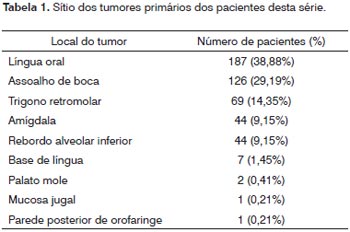
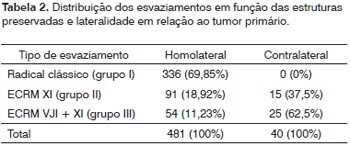
RESULTADOSIdentificou-se 481 pacientes que preenchiam os critérios de inclusão no estudo. Havia 424 (88,15%) de pacientes masculinos e 57 (11,85%), femininos. A idade média ao tratamento era de 55,97 anos (SD 10,00 anos). O sítio primário mais comum foi a língua oral com 187 casos (38,88%), seguido pelo assoalho de boca com 126 casos (29,19%), trígono retromolar com 69 casos (14,35%) e amígdala e rebordo gengival inferior com 44 casos (9,15%) cada. A relação completa dos sítios primários encontra-se na Tabela 1. Segundo o estadiamento do tumor primário, havia 19 pacientes (3,95%) classificados como T1, 202 pacientes (42,00%) como T2, 148 pacientes (30,77%) como T3 e 112 pacientes (23,28%) como T4a. Quanto ao pescoço, havia 214 pacientes N0 (44,49%), 79 pacientes (16,42%) N1, 5 pacientes (1,04%) N2a, 138 pacientes (28,69%) N2b, 39 pacientes (8,11%) N2c e 6 pacientes (1,25%) N3. Um total de 521 esvaziamentos cervicais radicais foi identificado, devido à ocorrência de esvaziamentos radicais bilaterais em 40 pacientes. Em 85 casos, o esvaziamento contralateral ao tumor primário foi seletivo e não será analisado neste trabalho. A distribuição dos esvaziamentos em função do grupo e lateralidade pode ser visto na Tabela 2.
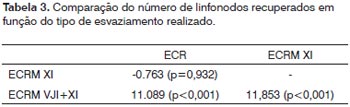
O número médio de linfonodos dissecados foi de 44,92 (SD16.45) linfonodos para o ECR; 44,16 (SD 15,76) para o ECRM + XI e 56,02 (SD 22,91) para o ECRM VJI + XI. A ANOVA indicou uma diferença estatisticamente significativa entre os grupos (p<0,001), o que foi discriminado pelo teste de Scheffé (Tabela 3), que demonstra um númerosignificativamente maior de linfonodos recuperados em pacientes submetidos a esvaziamentos radicais modificados.
O tempo de seguimento variou de 0,3 a 322,23 meses (média, 60,79 meses e SD, 22,39 meses). Houve 122 casos de recidiva local, 74 casos de recidiva cervical e 46 casos de recidiva à distância, com 250 pacientes apresentando recorrência em pelo menos um sítio. Foram identificados como fatores estaticamente significativos para recidiva cervical a idade (p=0,037), o estádio patológico do pescoço (p=0,006), a espessura do tumor primário (p=0,002) e a realização de radioterapia pós-operatória (p=0,046). Dentro deste modelo, o tipo de esvaziamento radical utilizado não apresentou impacto na recidiva regional (p=0.878, Tabela 4). A Figura 1 demonstra as curvas de recidiva cervical em função do tipo de esvaziamento cervical utilizado. O teste de concordância de Harrell demonstrou uma maior capacidade preditiva do modelo sem o uso do tipo de esvaziamento que com ele (Tabela 5). Quando analisamos a sobrevida doença-específica, encontramos como fatores estaticamente significativos o estádio T (p=0,001), o estádio N (p=0,001), a presençade embolização vascular linfática (p=0,019) e a espessura tumoral (p=0,008). O tipo de esvaziamento radical utilizado não apresentou impacto significativo (p=0,185, Tabela 6). As curvas de sobrevida apresentadas na Figura 2 ressaltam o comportamento similar dos grupos. O uso do teste de concordância de Harrell demonstra que o modelo sem o uso do tipo de esvaziamento é melhor que aquele com esta variável (Tabela 7).
DISCUSSÃOA questão da extensão do esvaziamento cervical tem sido importante tema de discussões. A partir de dados de necropsia e de cirurgia, observou-se que a remoção do tecido linfo-gorduroso sem a remoção das estruturas não-linfáticas era racional do ponto de vista oncológico. Os linfonodos cervicais estão localizados no tecido fibro-adiposo mesmo na proximidade de nervos e vasos sanguíneos. Alem disso, não há linfonodos na fáscia aponeurótica muscular4. Tais achados foram, posteriormente, ratificados por Bocca e Pignataro5.
A ressecção do nervo acessório tem sido rotineiramente evitada em casos selecionados desde a década de 50 devido à morbidade associada com tal procedimento. A prática de preservação do nervo tem sido advogada sempre que houver um plano de dissecção identificável entre os linfonodos comprometidos pelo tumor e tal estrutura7.
Uma critica feita ao uso de modificações do esvaziamento cervical radical modificado foi o decréscimo do número de linfonodos recuperados em relação ao número de estruturas não-linfáticas preservadas. Segundo Busaba et al., o esvaziamento cervical radical clássico apresentava um número de linfonodos recuperados significativamente maior que suas variações8. Naquele artigo, os autores sugerem que este fato pode ter um impacto negativo sobre o prognóstico destes pacientes. Entretanto, tal fato foi contestado por Siddiquee et al., que demonstraram eficácia oncológica comparável dos dois procedimentos9. Tal resultado confirma artigo previamente publicado, que também demonstra eficácia oncológica similar do esvaziamento modificado, com menor morbidade, principalmente na função do ombro10.
CONCLUSÃOEm nossa série, demonstramos que o esvaziamento cervical radical modificado tem eficácia oncológica similar ao esvaziamento cervical radical clássico e, ao contrário do argumento prévio da literatura, o número de linfonodos recuperados é maior que o do esvaziamento clássico, não havendo, portanto, prejuízo ao estadiamento patológico ao prognóstico dos pacientes, nem a sua sobrevida ou intervalo livre de doença.
REFERÊNCIAS BIBLIOGRÁFICAS1. Crile G Sr. Excision of the cancer of the head and neck with reference to the plan of dissection based on 132 patients. JAMA. 1906;47:1780-90.
2. Martin HE, Del Valle B, Ehrlich, Cahan WG. Neck dissection. Cancer. 1951;4:441-99.
3. Medina JE, Rigual NR. Neck dissection. In: Bailey BJ (Ed). Head and Neck Surgery - Otolaryngology, vol 2. Philadelphia: JB Lippincott, Co.; 1192-220.
4. Suarez O. El problema se lãs metastasis linfaticas y alejadas del cancer de laringe e hipofaringe. Rev Otorhinolaryngol. 1963;23:83-9.
5. Bocca E, Pignataro O. A conservation technique in radical neck dissection. Ann Otol Rhinol Laryngol. 1967;76:975-87.
6. Greene FL, Compton CC, Fritz AG, Shah JP, Winchester D. PAJCC Cancer Staging Atlas. Springer Chicago; 2006, Il. P.11-76.
7. Branderberg JH, Lee CY. The XI nerve in radical neck surgery. Laryngoscope. 1981;91:1851-9.
8. Busaba NY, Fabian RL. Extent of lymphadenectomy achieved by various modifications of neck dissection: a pathologic analysis. Laryngoscope. 1998;109:212-5.
9. Siddiquee BH, Amin SA, Sharif A. Comparative study of radical VS modified radical neck dissection in metastatic neck gland. Mymesingh Med J. 2007;16(1):25-8.
10. Buckley JG, Feber T. Surgical treatment of cervical node metastases from squamous cell carcinoma of the upper aerodigestive tract: evaluation for modifications of neck dissection. Head Neck. 2001;23(10):907-15.
1. Médico.
2. Doutora, Médica patologista, Departamento de Patologia, Hospital A. C. Camargo.
3. Livre-Docente em Oncologia, Diretor do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia, Hospital A. C. Camargo.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 29 de julho de 2009. cod 6532
Artigo aceito em 9 de setembro de 2009


