INTRODUÇÃOA disfunção têmporo-mandibular (DTM) ou transtorno têmporo-mandibular é caracterizado pela presença de sintomatologia dolorosa articular/muscular na região da face, principalmente na fase aguda1-5. Há vários sinais e sintomas que compõem as DTMs: dor muscular e/ou articular, limitação dos movimentos mandibulares, ruídos articulares, dor de ouvido, desvio mandibular e, nos quadros mais graves, luxações2-3.
A principal justificativa do uso do laser de baixa intensidade (laserterapia) nas DTMs é seu efeito analgésico, fato observado na maioria dos estudos encontrados na literatura6-16.
De acordo com Medeiros13, vários estudos demonstraram que o laser aumenta o teor de colágeno na ferida, promove angiogênese, diminui o tempo de reparação da lesão e aumenta a quantidade de células disponíveis à cicatrização. Para Freitas et al.14, a laserterapia pode, muitas vezes, ser utilizada no lugar dos medicamentos anti-inflamatórios, prevenindo, assim, a ocorrência de seus efeitos colaterais. Entretanto, Beckerman et al.7 relataram haver efeitos adversos provenientes da laserterapia - formigamento transitório, eritema brando, sensação de queimação, aumento da dor e exantemas.
O laser de baixa intensidade apresenta-se em muitos casos como uma nova modalidade terapêutica para o tratamento de desordens da região buco-maxilo-facial como dores articulares, nevralgias e parestesias7.
Apesar dos vários tratamentos disponíveis para as DTMs, somente a laserterapia de baixa intensidade tem demonstrado uma capacidade de alívio das dores em minutos após sua aplicação, promovendo um bem-estar muito significativo ao paciente. Apesar de todos os benefícios causados pela laserterapia, este não é o tratamento definitivo das DTMs. Ela atua como coadjuvante na terapêutica com o alívio das dores pela ação analgésica do laser, o que possibilita o retorno do paciente às suas funções, proporcionando-o maior comodidade6. No entanto, para o uso seguro do laser nos pacientes, os profissionais devem possuir treinamento e conhecimento acerca do manuseio do equipamento, diminuindo as chances de iatrogenias.
O objetivo desse estudo foi avaliar a eficácia da utilização da laserterapia nas DTMs através da Escala Visual Analógica da Dor (EVAD) e medição da amplitude dos movimentos mandibulares.
MATERIAL E MÉTODOEste estudo foi constituído de uma pesquisa descritiva do quadro clínico e resultados obtidos após exame e aplicação da laserterapia, com posterior reavaliação do uso do laser, em pacientes portadores de DTM com sintomatologia dolorosa. Participaram da pesquisa 50 voluntários que concordaram em assinar o Termo de ConsentimentoLivre e Esclarecido (TCLE). O desenvolvimento deste estudo seguiu os requisitos da resolução 196/96 do Conselho Nacional de Saúde/Ministério da Saúde do Brasil, com aprovação pelo Comitê de Ética em Pesquisa da instituição sob número 137/2004.
Os pacientes foram divididos em dois grupos de 25 pacientes, o grupo experimental e o grupo controle. De acordo com a metodologia preconizada por Kulekcioglu et al.15 - e com algumas modificações para esta pesquisa - aplicou-se a EVAD para, então, selecionar quatro pontos de aplicação do laser. Estes quatro pontos seriam aqueles que apresentassem maior nota de sensibilidade/dor entre 17 locais avaliados: cápsula articular (lateral, posterior e superior); masseter (anterior, inferior); temporal (anterior, médio, posterior, origem e inserção); pterigoideo medial e lateral, esternocleidomastoideo (superior, inferior e médio); trapézio (origem e superior).
Após o preenchimento do questionário dirigido e realização do exame físico, foi avaliada a intensidade da dor através da EVAD antes da aplicação do laser e depois de uma semana da aplicação (reavaliação) conforme realizado em outros estudos6,10,11,14,15,17,18.
O laser terapêutico Odontológico Ultrablue (D.M.C. Equipamentos®), com potência máxima de 120J/cm
2, potência do laser diodo de 800mW, com divergência do feixe de 8ºx28º, com área de irradiação de 5mm
2 sem a ponta de aplicação e de 4mm
2 com a ponta aplicadora, perda de 20% da potência com a ponta de comprimento de onda de 830nm (visível em vermelho) e emissor do laser de diodo AsGaAl semicondutor, foi aplicado através da técnica pontual para ATM e músculos menores, que consistiu em aplicar em pontos estratégicos sobre a área atingida e através da técnica de varredura, em que movimentos de vai-e-vem são realizados em toda a extensão da área a ser aplicada. No grupo controle o aparelho ficava desligado durante a aplicação. Para ter certeza que o paciente não perceberia, pedia-se que eles fechassem os olhos, além de usar os óculos, para que estes não fossem afetados. A eficácia da laserterapia também foi avaliada através da medição das amplitudes dos movimentos de abertura máxima de boca, lateralidade esquerda e direita.
Foi realizada uma análise descritiva com abordagem quantitativa dos valores observados da EVA, amplitude de abertura bucal, movimentos de lateralidade e principais locais mais acometidos pela sensibilidade/dor. Foi utilizado o programa Epi Info versão 3.2 através do qual se realizaram os testes estatísticos ANOVA (análise de variância) - aplicado para avaliação da intensidade de dor; e de Wilcoxon - para avaliação da amplitude dos movimentos mandibulares.
RESULTADOSNo grupo estudado foi obtida uma média inicial da nota da dor, através da Escala Visual Analógica da dor,de 5,14. Após a reavaliação, foi obtida a média de 2,9. Segundo o teste ANOVA, o resultado foi estatisticamente significante (p=0,0317), diferente do grupo controle cuja média inicial foi de 5,4 e após reavaliação 4,25 tendo um resultado estatístico insignificante (p=0,2371).
De acordo com a Tabela 1, apenas um paciente do grupo apresentou aumento da intensidade dolorosa na reavaliação.
Dos pacientes pesquisados, 92,0% dos pacientes apresentavam dor em um ou mais dos três pontos do músculo Masseter (origem, corpo e inserção) e/ou dos dois da ATM (pré-auricular e intrameato)(Tabela 2).
No grupo estudado, 72,0% apresentaram estalidono momento da consulta inicial e, após a aplicação da laserterapia, houve redução para 33,0%. Logo, houve uma redução de 54,1% dos casos de pacientes portadores de estalidos (Gráfico 1).
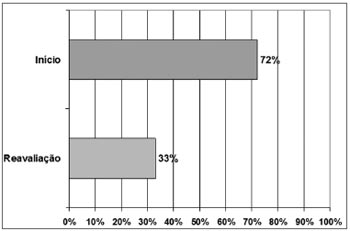
Gráfico 1. Ruídos articulares presentes antes e após a aplicação da laserterapia no grupo experimental.
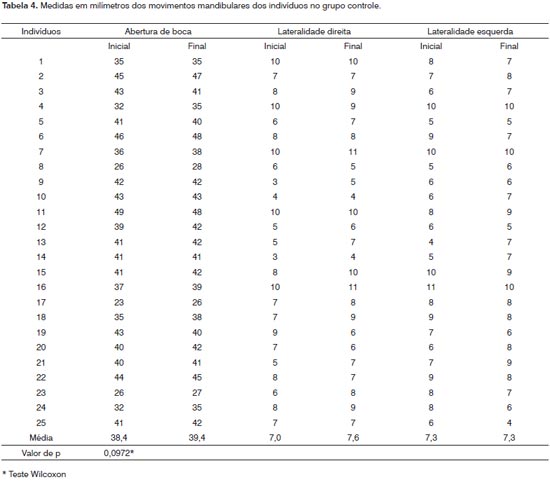
A média de amplitude do movimento de abertura de boca inicial dos voluntários da pesquisa foi de 41mm, enquanto que a final, medida uma semana após a aplicação para a reavaliação, foi de 42,28mm, o que representou uma melhora de 1,28mm (3,12%). De acordo com o teste de Wilcoxon houve significância estatística (p=0,0409). Já a média de lateralidade direita inicial e final foram respectivamente 7,44mm e 7,6mm, enquanto as do lado esquerdo 7,12mm e 7,88mm (Tabela 3).
DISCUSSÃOA despeito do crescente uso da Laserterapia nos últimos anos, ainda há imprecisão quanto à sua ação nos tecidos. Sabe-se que a luz laser tem, de acordo com o comprimento de onda, a capacidade de alterar funções celulares (produção de betaendorfinas, aumento da síntese protéica, excreção, metabolismo, divisão e reparação celulares) e, a depender da dose, pode inibir ou estimular algumas dessas funções11-12.
Apesar da ausência de evidências científicas do seu mecanismo de ação10-11, algumas teorias tentam explicar seus efeitos terapêuticos: aumento da liberação de betaendorfinas11; manutenção do potencial de membrana das células nervosas, diminuindo a transmissão de impulsos nervosos19 e inibição da COX, diminuindo as substâncias pró-inflamatórias locais20, sendo que todos culminam nos efeitos analgésico e anti-inflamatório.
Lopez21 ressaltou que apesar da laserterapia reduzir a dor dos indivíduos pesquisados, nos casos de dor muscular, esta retornava em curto período à intensidade de dor inicial, entretanto, em dores articulares havia redução apreciável. Gray et al.8 apontaram o laser como eficaz no controle da dor, porém, não o definiram como a melhor escolha terapêutica comparado às placas oclusais, consideradas pelos autores como a melhor forma de tratamento.
Estudos envolvendo placebo são indispensáveis, desde que as considerações éticas sejam respeitadas. A não utilização do placebo pode levar à indicação de tratamentos não eficazes e ser considerado como desvio ético. Pesquisas têm mostrado que o placebo, de fato, promove uma resposta biológica, bem como uma resposta comportamental em uma ampla variedade de condições médicas22. O laser placebo tem sido utilizado em pesquisas clínicas recentes na tentativa de elucidar o verdadeiro benefício do laser terapêutico, porém os resultados ainda são controversos23,24.
No presente estudo, houve uma redução de 43,6% da sintomatologia dolorosa nos indivíduos do grupo estudado, já o grupo controle teve uma redução de apenas 21,3%. Contudo, como houve somente uma aplicação da laserterapia, este resultado pode ser atribuído, em grande parte, ao efeito psicológico positivo da laserterapia, em concordância com os trabalhos de Pinheiro et al.11,12 afinal, o grupo controle também sofreu redução, embora bem menor. No entanto, os diferentes resultados entre o grupo estudado e o grupo controle reforçam o valor terapêutico da laserterapia, embora não seja possível afastar a probabilidade da potencialização da mesma pelo efeito psíquico, bem como a regressão espontânea de alguma exacerbação aguda. Outros estudos não encontraram o efeito analgésico do laser de baixa energia na dor orofacial, divergindo com os resultados obtidos17,23,25. Apesar de Hansen e Thoroe17 e Conti10 terem encontrado redução da dor através da EVAD, não obtiveram diferença significante entre o grupo real e o grupo placebo.
A redução de 54,16% dos casos de pacientesportadores de estalidos é corroborada com o estudo de Lopez21, em que um dos achados após a laserterapia foi redução de ruídos articulares. Por outro lado, foi discordante dos achados de Kulekcioglu et al.15, pois, não encontraram efeito do laser sobre os sons presentes nos grupos pesquisados (Gráfico 1).
Os resultados desta pesquisa, assim como de outros estudos, mostraram que houve maior amplitude média dos movimentos mandibulares, após a aplicação do laser9,10,15,18, indicando que a laserterapia foi uma forma de tratamento que promoveu efeitos satisfatórios nos parâmetros utilizados. A pequena variação pode estar relacionada à quantidade de aplicação, apesar de Pizzo et al.26 e Fikackova et al.27 terem encontrado resultados semelhantes no grupo placebo.
CONCLUSÕESA ATM e o músculo masseter são os locais mais envolvidos pela dor em pacientes com DTM. Os músculos masseter e esternocleidomastoideo são frequentemente os mais álgicos nos pacientes portadores de ruídos articulares. A laserterapia promove redução da sintomatologia dolorosa do paciente após a aplicação, seja por sua ação analgésica ou por um efeito placebo resultando em aumento da média dos movimentos mandibulares. Foram encontrados resultados semelhantes no grupo controle, representando o efeito psicológico positivo da laserterapia nesses pacientes.
REFERÊNCIAS BIBLIOGRÁFICAS1. Pullinger AG, Seligman DA, Gornbein JA. A multiple logistic regression analysis of the risk and relative odds of têmporo-mandibular disorders as a function of common occlusal features. J Dent Res. 1993;72(6):968-79.
2. McNeill C. History and evolution of TMD concepts. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1997;83(1):51-60.
3. Hotta TH, Nunes LJ, Quatrini AH, Bataglion C, Nonaka T, Bezzon OL. Tooth wear and loss: Symptomatological and rehabiliting treatments. Braz Dent J. 2000;11(2):147-52.
4. Karibe H, Goddard G, Gear RW. Sex differences in masticatory muscle pain after chewing. J Dent Res. 2003;82(2):112-6.
5. Yap AU, Chua EK, Tan KB. Depressive symptoms in Asian TMD patients and their association with non-specific physical symptoms reporting. J Oral Pathol Med. 2004;33(5):305-10.
6. Hansson TL. Infrared laser in the treatment of craniomandibular disorders arthrogenous pain. J Prosth Dent. 1989;61(5):614-17.
7. Beckerman H, Bie RA, Bouter LM, Cuyper HJ, Oostendorp RA. The efficacy of laser therapy for musculoskeletal and skin disorders: a criteria-based meta-analysis of randomized clinical trials. Phys Ther. 1992;72(7):483-91.
8. Gray RJ, Quayle AA, Hall CA, Schofield MA. Physiotherapy in the treatment of têmporo-mandibular joint disorders: A comparative study of four treatment methods. Br Dent J. 1994;176(7):257-61.
9. Rodrígez Dorta PM, González González J. Laser terapia en artritis têmporo-mandibulares - Evaluacion gammagrafica. Acta Odontológica Venezolana. 1995;33(2):21-3.
10. Conti PC. Low level laser therapy in the treatment of têmporomandibular disorders (TMD): a double blind pilot study. Cranio. 1997;15(2):144-9.
11. Pinheiro ALB, Cavalcanti ET, Rego T, Pinheiro M, Manzi CTA. Lowlevel laser therapy in the management of disorders of the maxillofacial region. J Clin Laser Med Surg. 1997;15(4):181-3.
12. Pinheiro ALB, Cavalcanti ET, Pinheiro TITNR, Alves MJPC, Miranda ER, Quevedo A, Manzi CTA, Vieira ALB, Rolim AB. Low-level laser therapy is an important tool to treat disorders of the maxillofacial region. J Clin Laser Med Surg. 1998;16(4):223-6.
13. Medeiros JS. O efeito da aplicação do laser no músculo masseter sobre a força de mordida, como auxílio na terapêutica da dor orofacial [dissertação]. São Paulo (SP): Universidade de São Paulo; 2000.
14. Freitas AC, Pinheiro ALB, Miranda P, Thiers FA, Vieira ALB. Assessment of anti-inflammatory effect of 830nm laser light using C-reactive protein levels. Braz Dent J. 2001;12(3):187-90.
15. Kulekcioglu S, Sivrioglu K, Ozcan O, Parlak M. Effectiveness of low-level laser therapy in têmporo-mandibular disorder. Scand J Rheumatol. 2003;32(2):114-8.
16. Kreisler MB, Haj HA, Noroozi N, Willershausen B. Efficacy of low level laser therapy in reducing postoperative pain after endodontic surgery - A randomized double blind clinical study. Int J Oral Maxillofac Surg. 2004;33(1):38-41.
17. Hansen HJ, Thoroe U. Low power laser biostimulation of chronic orofacial pain. A double-blind placebo controlled cross-over study in 40 patients. Pain. 1990;43(2):169-79.
18. Bertolucci LE, Grey T. Clinical comparative study of microcurrent electrical stimulation to mid-laser and placebo treatment in degenerative joint disease of the têmporo-mandibular joint. Cranio. 1995;13(2):116-20.
19. Sandoval RL, Koga DH, Buloto LS, Suzuki R, Dib LL. Management of chemo- and radiotherapy induced oral mucositis with low-energy laser: Initial Results of A.C. Camargo Hospital. J Appl Oral Sci. 2003;11(4):337-41.
20. Almeida MG, Pagnoncelli RM. O uso do laser de baixa potência no tratamento das disfunções têmporo-mandibulares: Uma revisão. JBA. 2004;3(13):15-9.
21. Lopez VJ. El laser en el tratamiento de las disfunciones de ATM. Rev Actual Estomatol Madrid. 1986;46(355):35-40.
22. Greene CS, Goddard G, Macaluso GM, Mauro G. Topical review: placebo responses and therapeutic responses. How are they related? J Orofac Pain. 2009;23(2):93-107.
23. Emshoff R, Bosch R, Pumpel E, Schoning H, Strobl H. Low-level laser therapy for treatment of têmporo-mandibular joint pain: a doubleblind and placebo-controlled trial. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008;105(4):452-6.
24. Shirani AM, Gutknecht N, Taghizadeh M, Mir M. Low-level laser therapy and myofacial pain dysfunction syndrome: a randomized controlled clinical trial. Lasers Med Sci. 2009;24(5):715-20.
25. Gam AN, Thorsen H, Lonnberg F. The effect of low-level laser therapy on musculoskeletal pain: a meta-analysis. Pain. 1993;52(1):63-6.
26. Pizzo RCA, Mazzetto MO, Hotta TH. Avaliação do tratamento com laser de baixa intensidade na movimentação mandibular ativa. JBA. 2004;4(14):39-44.
27. Fikackova H, Dostalova T, Navratil L, Klaschka J. Effectiveness of low-level laser therapy in têmporo-mandibular joint disorders: a placebo-controlled study. Photomed Laser Surg. 2007;25(4):297-303.
1. Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial pelo Colégio Brasileiro de Cirurgia e Traumatologia Buco-Maxilo-Facial, Mestrando em Cirurgia e Traumatologia Buco-Maxilo-Facial da Faculdade de Odontologia de Pernambuco, FOP/UPE.
2. Doutora em Patologia Bucal pela Universidade do Rio Grande do Norte, UFRN, Professora de Patologia Bucal da Universidade Federal de Sergipe, UFS.
3. Especialista em Endodontia pela Universidade Federal do Rio de Janeiro, UFRJ, Professora da Clínica Odontológica Integrada da Universidade Federal de Sergipe, UFS.
4. Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial pela Faculdade de Odontologia de Pernambuco, FOP/UPE., Mestrando em Cirurgia e Traumatologia Buco-Maxilo-Facial da Faculdade de Odontologia de Ribeirão Preto, FORB-USP.
5. Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial pelo Colégio Brasileiro de Cirurgia e Traumatologia Buco-Maxilo-Facial, Mestrando em Cirurgia e Traumatologia Buco-Maxilo-Facial da Faculdade de Odontologia de Pernambuco, FOP/UPE.
6. Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial, Chefe da Residência de Cirurgia e Traumatologia Buco-Maxilo-Facial do Hospital Universitário Oswaldo Cruz, HUOC/UPE.
Universidade Federal de Sergipe (UFS) Universidade de Pernambuco (UPE).
Endereço para correspondência:
Departamento de Odontologia. Universidade Federal de Sergipe
Rua Cláudio Batista, S/N, Bairro Sanatório
49060-100, Aracaju, SE
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 27 de agosto de 2008. cod. 6013
Artigo aceito em 20 de março de 2010


