INTRODUÇÃO Em 1934, o médico francês Pierre Robin descreveu uma anomalia congênita caracterizada por micrognatia, glossoptose e obstrução de vias aéreas superiores. Frequentemente, a fissura palatina está presente em associação a esta sequência1. Estima-se que a sequência de Pierre Robin afete 1 criança em cada 8.500 nascimentos2 e que pode ocorrer de forma isolada ou como parte de alguma síndrome, tais como Treacher Collins, Stickler, microssomia craniofacial bilateral e síndrome alcoólica fetal3.
A micrognatia é o componente anatômico básico da sequência de Pierre Robin. A redução do tamanho mandibular é responsável pelo retroposicionamento da musculatura supra-hioidea que, por sua vez, se reflete em redução da capacidade orofaríngea e glossoptose1. Insuficiência respiratória pode se manifestar em graus variáveis, sendo algumas vezes necessária a realização de traqueostomia4.
A fissura palatina ocorre em cerca 90% dos casos. Destes, 70% são fissuras amplas e completas, enquanto que 30% são estreitas, completas ou incompletas5. O posicionamento posterior e superior da língua durante o período embrionário previne a fusão dos folhetos palatinos que ocorre entre a oitava e a décima semana gestacional6.
Outras alterações que as crianças portadoras da sequência de Pierre Robin podem apresentar são as dificuldades alimentares. Estas dificuldades são comuns e, em geral, são decorrentes de alterações da deglutição resultando em desnutrição e deterioração das condições clínicas das crianças. Em casos de disfagia grave, episódios de pneumonia aspirativa podem acontecer, aumentando consideravelmente a morbidade e a mortalidade destes pacientes7.
A gravidade das manifestações clínicas dos pacientes com sequência de Pierre Robin varia bastante. Caouette-Laberge et al. propuseram uma classificação em 3 categorias: respiração adequada em decúbito ventral e alimentação adequada (categoria I), respiração adequada em decúbito ventral e dificuldades alimentares com necessidade de gavagem (categoria II), insuficiência respiratória com necessidade de intervenção e dificuldades alimentares com necessidade de gavagem (categoria III)7.
Em virtude da grande heterogeneidade de manifestações clínicas e de seu variável espectro de gravidade, o manejo dos pacientes portadores da sequência de Pierre Robin é considerado um desafio. Não existe consenso na literatura no que concerne ao melhor tratamento e conduta frente estes pacientes8. Existem poucos estudos na literatura que avaliem o padrão respiratório durante o sono destes pacientes através de polissonografia (PSG). Até o momento, não encontramos nenhum trabalho publicado que avalie a presença de disfagia/aspiração através de videoendoscopia da deglutição (VED).
O presente trabalho objetiva detectar a presença de apneia-hipopneia obstrutiva do sono através da PSG e avaliar a presença de alterações da deglutição de pacientes portadores da sequência de Pierre Robin através da VED.
MÉTODOS Quatorze crianças foram diagnosticadas como portadoras da sequência de Pierre Robin e acompanhadas pelo grupo de Cirurgia Crânio-maxilo-facial entre janeiro de 2006 e abril de 2008. O diagnóstico foi estabelecido através da avaliação clínica e da constatação da presença da tríade: micrognatia, glossoptose e algum grau de dificuldade respiratória1. Foram incluídas no estudo apenas as crianças avaliadas com videoendoscopia da deglutição e polissonografia ou quadro de insuficiência respiratória aguda com necessidade de intervenção de urgência. Desse modo, foram excluídas todas as crianças que não foram submetidas à videoendoscopia da deglutição. Todos os pacientes que não foram submetidos à polissonografia também foram excluídos, exceto os que apresentaram insuficiência respiratória aguda com necessidade de intervenção de urgência. Pacientes com sequência de Pierre Robin sindrômicos também foram excluídos da amostra. Um total de 8 crianças foi incluído no estudo. Este trabalho foi aprovado pelo Comitê de Ética da instituição sob número 0552/08.
O diagnóstico de apneia-hipopneia obstrutiva do sono foi realizado através da polissonografia (PSG). A presença de um índice de apneia-hipopneia (IAH) menor que 1 evento/h foi considerado normal. Sete crianças foram submetidas ao exame. A PSG foi realizada sempre pelo mesmo instituto. Uma das crianças apresentou insuficiência respiratória aguda logo após o nascimento, sendo submetida à traqueostomia e distração de mandíbula com poucos dias de vida. Não foi possível, portanto, a realização de PSG antes do procedimento (Figura 1).
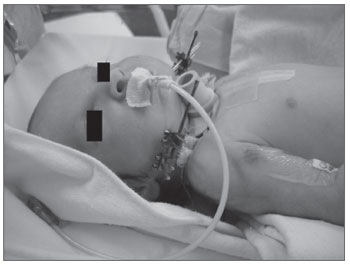
Figura 1. Recém-nascido com sequência de Pierre Robin operado aos quatro dias de vida: traqueostomia e osteotomia mandibular bilateral com colocação de distrator externo. Note a presença de sonda orogástrica como via alternativa de alimentação.
Além do diagnóstico, a PSG também foi utilizada para quantificar a gravidade da apneia dos pacientes. Apneia leve foi considerada na presença de um IAH maior ou igual a 1 evento/h até um índice menor ou igual a 5 eventos/h. IAH maior que 5 eventos/h até um índice menor ou igual a 10 eventos/h caracterizou a apneia como moderada. Já apneia grave foi classificada na presença de um IAH maior que 10 eventos/h
9.
Todas as crianças foram submetidas à videoendoscopia da deglutição (VED) para a avaliação estrutural e funcional da deglutição. Os exames foram sempre realizados pelo mesmo médico. Para todos os exames foi utilizado um nasofibrolaringoscópio flexível Olympus® 4,2mm ENF tipo 10. Foram oferecidos bolos alimentares corados com azul de anilina (corante comestível) em consistências e quantidades progressivas. Os pacientes foram classificados como portadores de deglutição normal, disfagia leve, moderada ou grave. O diagnóstico e a quantificação da gravidade foram determinados pelo médico examinador a partir de critérios como: clareamento do bolo alimentar após cada deglutição, penetração de alimento na região da supraglote e aspiração, quando na presença de alimento abaixo das pregas vocais (disfagia grave), dentre outros critérios10.
RESULTADOS Avaliando a distribuição pelo sexo, dos oito pacientes, seis eram do sexo feminino (75%). Todos os pacientes apresentavam fenda palatina que foram corrigidas.
A distração osteogênica da mandíbula foi realizada em 50% dos pacientes que também foram submetidos à traqueostomia no mesmo tempo cirúrgico. O desconforto respiratório dos demais 50% dos pacientes foi manejado de forma conservadora, através de terapia posicional sem a necessidade de qualquer intervenção para o controle das vias aéreas superiores.
Em relação ao estudo polissonográfico, seis pacientes apresentaram PSG normal e apenas um paciente apresentou apneia-hipopneia leve de origem central. Um dos pacientes foi submetido à traqueostomia e distração osteogênica de mandíbula aos quatro dias de vida por insuficiência respiratória e não foi realizado PSG pré-operatória.
Analisando os resultados da VED, esta se mostrou normal em cinco pacientes e disfagia moderada foi detectada em três pacientes que foram submetidos à gastrostomia. Excetuando-se o recém-nascido submetido à traqueostomia e distração osteogênica da mandíbula aos quatro dias de vida, a VED foi realizada antes do tratamento nos demais pacientes.
Os resultados estão sumarizados na Tabela 1.
DISCUSSÃO Meyer e colaboradores estudaram 53 crianças não-sindrômicas com a sequência de Pierre Robin (PR) e identificaram uma prevalência de 64,2% do sexo feminino8. Schaefer et al. estudaram 21 pacientes com a sequência de PR isolada e detectaram uma prevalência feminina de 66,7%11. Encontramos 75% de pacientes do sexo feminino. Portanto, tanto os nossos resultados, como os encontrados na literatura, demonstram uma maior prevalência do sexo feminino em relação ao masculino na sequência de Pierre Robin não-sindrômica.
A glossoptose, com consequente obstrução das vias aéreas superiores, é uma característica proeminente da sequência de Pierre Robin. O grau de desconforto respiratório é bastante variável. O tratamento conservador com terapia de posicionamento pode ser indicado. O paciente é colocado em decúbito ventral para que a língua se posicione mais anteriormente. O tratamento conservador tem a vantagem de ser não invasivo e apresentar baixa morbidade11.
Alguns estudos demonstram alta taxa de sucesso no manejo destes pacientes com a terapia posicional 11-14. Meyer et al., em sua casuística de 74 crianças, relataram que 49% não necessitaram de intervenção para o controle das vias respiratórias ou foram tratadas com sucesso através das medidas de postura8. Estes dados são semelhantes ao de nossa série em que 50% dos pacientes foram manejados desta forma.
Em casos mais severos, o tratamento conservador mostra-se insuficiente15. O tratamento pode ser realizado com a utilização sonda nasofaríngea, glossopexia e, mais recentemente, distração osteogênica da mandíbula.
Meyer et al. observaram que 32% das crianças necessitaram de intervenção cirúrgica para o controle dos sintomas respiratórios. Destas crianças, 75% foram submetidas apenas à distração osteogênica da mandíbula, 4% submetidas à traqueostomia isolada e 21% foram submetidas à traqueostomia seguida de distração osteogênica da mandíbula. Setenta e cinco por cento dos pacientes tratados cirurgicamente foram submetidos inicialmente à intervenção não-cirúrgica como colocação de sonda nasofaríngea e/ou intubação orotraqueal8. Em nosso estudo, metade dos pacientes foi tratada com distração osteogênica de mandíbula. Em todas estas as crianças, traqueostomia foi realizada durante a cirurgia de distração. Além da traqueostomia, foi realizado fechamento da fenda palatina. Após o término da distração, foi removida a cânula de traqueostomia em todos os pacientes. Apenas um paciente tratado cirurgicamente foi submetido à colocação de sonda nasofaríngea antes da cirurgia.
Monastério et al. avaliaram 18 pacientes através de polissonografia. Observaram uma média do índice de apneia/hipopneia (IAH) de 18,3/h que é considerado apneia grave na população pediátrica. Em nossa série, apenas um paciente apresentou IAH alterado. A PSG deste paciente evidenciou uma apneia leve e de origem central. Esta discrepância de resultados demonstra a variabilidade que existe na gravidade da obstrução de vias aéreas destes pacientes. Na série de Monastério, todas as crianças apresentaram cianose durante a alimentação. Cianose foi observada em apenas um paciente de nosso estudo.
A fisiopatogenia da apneia obstrutiva do sono ainda é objeto de muita discussão16. Como podemos observar, nosso estudo não detectou nenhuma apneia obstrutiva do sono nos 7 pacientes que foram submetidos à PSG. Apenas um paciente apresentou insuficiência respiratória aguda e, portanto, apneia óbvia mesmo em vigília. Como todas as crianças apresentavam retrognatia, estes dados colocam em discussão a real importância das dimensões do arcabouço ósseo da face para gênese da apneia obstrutiva do sono. O papel muscular e de partes moles parece ter uma função mais proeminente na manutenção da patência das vias aéreas superiores durante o sono.
Em seu estudo, Monastério et al. avaliaram as crianças com videofluoroscopia da deglutição. Todos os pacientes apresentaram algum grau de alteração de mobilidade da língua, 66,6% apresentaram penetração de contraste no vestíbulo laríngeo e 50% apresentaram material residual no recesso faríngeo1. Meyer et al. observaram que 50% necessitaram de intervenção para um via alimentar alternativa. Destes pacientes, 51% foram submetidos à colocação de sonda nasogástrica, 19% submetidos à gastrostomia e 30% à gastrostomia após a colocação de sonda nasogástrica8. Em nosso estudo, todas as crianças foram submetidas à videoendoscopia da deglutição sendo, portanto, o primeiro trabalho na literatura a abordar este exame em pacientes com sequência de Pierre Robin. Das oito crianças estudadas, 37,6% apresentaram disfagia moderada caracterizada pela presença de penetração do bolo alimentar na região do vestíbulo laríngeo. Estes pacientes foram submetidos à gastrostomia como via alternativa à alimentação.
É importante destacar que, em nossa série, todos os pacientes que tiveram alteração da deglutição diagnosticada pela VED foram submetidos à gastrostomia, distração osteogênica da mandíbula e traqueostomia. A presença de penetração de bolo alimentar no vestíbulo laríngeo pode ser um fator de pior prognóstico e uma indicação para tratamento mais agressivo. O exame de videoendoscopia da deglutição tem como vantagem principal, em relação ao videodeglutograma, a ausência de exposição à radiação ionizante. Trata-se de um exame pouco invasivo e com ótima sensibilidade e especificidade10.
CONCLUSÕES A apneia obstrutiva do sono foi menos prevalente que a disfagia. A VED mostrou ser um exame dinâmico e eficaz na detecção de distúrbios alimentares em pacientes com a sequência de Pierre Robin. Estudos posteriores com um maior número de pacientes são necessários para o estabelecimento de uma correlação entre os achados da VED e o tipo de tratamento.
REFERÊNCIAS BIBLIOGRÁFICAS 1. Monasterio FO, Molina F, Berlanga F, López ME, Ahumada H, Takenaga RH et al. Swallowing disorders in Pierre Robin sequence: its correction by distraction. J Craniofac Surg. 2004;15(6):934-41.
2. Bush PG, Williams AJ. Incidence of Robin anomalad. Br J Plast Surg. 1984;36:434.
3. Shprintzen R. The implications of the diagnosis of Robin sequence. Cleft Palate Craniofac J. 1992;29:205-9.
4. Zeitouni A, Manoukian J Tracheostomy in the first year of life. J Otolaryngol. 1993;22:431-7.
5. Marques IL, de Sousa TV, Carneiro AF, Peres SP, Barbieri MA, Bettiol H. Robin sequence: a single treatment protocol. J Pediatr. (Rio J) 2005;81(1):14-22.
6. Hanson JW, Smith DW. U-shaped palatal defect in the Robin anomalad: developmental and clinical relevance. J Pediatr. 1975;87:30 -3.
7. Caoutte-Laberge L, Bayet B, Larocque Y. The Pierre Robin sequence: review of 125 cases and evolution of treatment modalities. Plast Reconstr Surg. 1994;93:934-42.
8. Meyer AC, Lidsky ME, Sampson DE, Lander TA, Liu M, Sidman JD. Airway interventions in children with Pierre Robin Sequence. Otolaryngol Head Neck Surg. 2008;138(6):782-7.
9. Tauman R, Ivanenko A, OBrien LM, Gozal D. Plasma C-Reactive Protein Levels Among Children With Sleep-Disordered Breathing. Pediatrics. 2004;113:564-9.
10. Santoro PP, Tsuji DH, Lorenzi MC, Ricci F. A Utilização da Videoendoscopia da Deglutição para a Avaliação Quantitativa da Duração das Fases Oral e Faríngea da Deglutição na População Geriátrica. Arq Otorrinolaringol. 2003;7(3):181-7.
11. Schaefer RB, Stadler JÁ, Gosain AK. To distract or not to distract: an algorhythm for airway management in isolated Pierre Robin sequence. Plast Reconstr Surg. 2004;113:1113-25.
12. Li HY, Lo LJ, Chen KS, Wong KS, Chang KP. Robin sequence: review of treatment modalities for airway obstruction in 110 cases. Int J Pediatr Otorhinolaryngol. 2002;65:45-51.
13. Smith MC, Senders CW. Prognosis of airway obstruction and feeding difficulty in the Robin Sequence. Int J Pediatr Otorhinolaryngol. 2006;70:319-24.
14. Marques IL, de Sousa TV, Carneiro AF, Barbieri MA, Bettiol H, Gutierrez MR. Clinical experience with infants with Pierre Robin sequence: a prospective study. Cleft Palate Craniofac J. 2001;38:171-8.
15. Cozzi F, Totonelli G, Frediani S, Zani A, Spagnol L, Cozzi DA. The effect of glossopexy on weight velocity in infants with Pierre Robin syndrome. J Pediatr Surg. 2008;43(2):296-8.
16. Eckert DJ, Malhotra A, Jordan AS. Mechanisms of apnea. Prog Cardiovasc Dis. 2009;51(4):313-23.
1. Estagiário de Cirurgia Crânio-maxilo-facial e de Cirurgia de Base de Crânio - Departamento de Oftalmologia e Otorrinolaringologia - FMUSP.
2. Professor Livre-Docente FMUSP. Chefe do Grupo de Cirurgia Crânio-maxilo-facial - HC-FMUSP.
3. Professor Associado da Disciplina de Otorrinolaringologia da FMUSP. Chefe do grupo de Bucofaringolaringologia - HC-FMUSP.
4. Doutor em Medicina FMUSP. Médico Assistente da Clínica de Cirurgia Plástica - HCFMUSP.
5. Doutor em Medicina FMUSP. Médica Assistente da Clínica Otorrinolaringológica e Responsável pelo Ambulatório de Disfagia - HC-FMUSP.
Hospital das Clínicas da Faculdade de Medicina da USP.
Endereço para correspondência:
Divisão de Clínica Otorrinolaringológica
Rua Dr. Eneas de Carvalho Aguiar 255 Cerqueira César
05403-000 - São Paulo - SP - Brasil
E-mail: carlosdiogenes@yahoo.com
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 22 de setembro de 2008. cod. 6051
Artigo aceito em 30 de março de 2009.


