INTRODUÇÃORonco é um problema médico e social que pode atingir 5% a 50% da população e tende a aumentar com a idade. 77% dos pacientes roncadores não sabem que roncam e desconhecem as alterações sistêmicas possíveis1.
Pessoas que apresentam ronco tem maior probabilidade de serem hipertensos, sofrerem de acidentes vasculares cerebrais e apresentarem angina pectoris, em relação aos não-roncadores de similar idade e peso2.
O estágio mais avançado do ronco é a Síndrome da Apnéia Obstrutiva do Sono (SAOS), que causa profundos problemas cardíacos, pulmonares e comportamentais.
A SAOS afeta 2% da população feminina adulta e 4% dos homens3. O barulho do ronco e a SAOS originam-se do colapso das vias aéreas superiores, com especial importância para o palato mole, a úvula, a amígdala e pilares amigdalianos e a base da língua. O ronco primário é definido como o ruído de baixa freqüência emitido durante o sono pela vibração da úvula e palato.
O tratamento do ronco fundamenta-se na eliminação da fonte de vibração com medidas como emagrecimento ou técnicas cirúrgicas. Nos casos com ronco e apnéia do sono leve, temos como opção a Laser Assisted Uvulopalatoplasty (LAUP)4.
A LAUP com laser de CO2 é uma técnica muito utilizada por ser realizada sob anestesia local5. O laser produz vaporização dos tecidos pela sua ação térmica, atingindo uma temperatura de até 900oC, causando vaporização da água das células, precipitação de proteínas e hemostasia de vasos com até 0,5 mm, conseguindo um mínimo ou nulo sangramento pós-operatório. É claro então que o laser ocasiona uma vaporização do tecido, sendo que a dor é um fator esperado. A dor tem como causa a destruição tecidual.
OBJETIVOEste trabalho visa analisar os critérios de seleção e os resultados pós-operatórios dos pacientes submetidos a LAUP, com laser de CO2, avaliando a melhora do quadro clínico através dos parâmetros obtidos com as escalas de Epworth e de Stanford (ronco e sonolência diurna).
MATERIAL E MÉTODOPara realização do estudo foram selecionados 44 pacientes, portadores de ronco primário, sendo que nove apresentavam apnéia obstrutiva do sono leve, seguidos no ambulatório de Ronco e Apnéia do serviço de otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto-USP. Todos foram submetidos a LAUP com laser de CO2, no período de janeiro de 1998 a março de 2000.
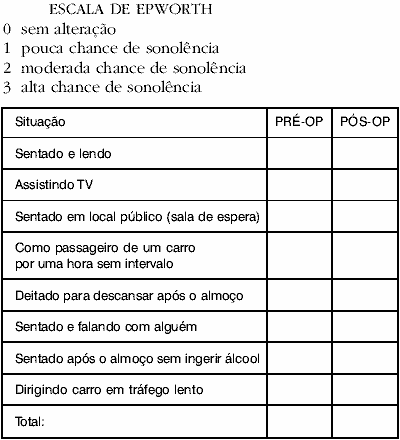
Como parâmetro para quantificar o quadro clínico foram consideradas as escalas de Epworth e de Stanford (ronco e sonolência diurna). A escala de Stanford usada para avaliar ronco utiliza nota de 0 a 10 de acordo com a intensidade do ronco referida por familiares, considerando se é necessário dormir separado e se incomoda pessoa em outros cômodos. Já a escala de Stanford para sonolência diurna quantifica subjetivamente, também com nota de 0 a 10, a necessidade de dormir e a freqüência com que o paciente dorme durante o dia.
Os pacientes, 35 do sexo masculino e 9 do feminino, com idades entre 21 e 72 anos, média de 35 anos, apresentavam como queixa principal o ronco (100%) e apnéia do sono leve (20,5%), sendo visualizada no exame físico úvula alongada, palato flácido e rebaixado. Em todos os pacientes foi realizada a manobra de Müller, que consiste na visualização da simulação do ronco na orofaringe e hipofaringe através de nasofibroscópio flexível.
Foram excluídos pacientes que apresentavam causas secundárias de ronco e obstrução nasal ou de hipofaringe. Os pacientes com escala de Epworth maior ou igual a 14 foram submetidos a polissonografia para descartar apnéia obstrutiva moderada, grave ou de alterações centrais.
O procedimento foi realizado com o paciente em posição sentada, com anestesia tópica com xilocaína 10% e infiltração com lidocaína a 2% com vasoconstrictor na úvula e palato mole. Foi utilizada a técnica de vaporização da úvula com realização de duas fendas laterais no palato, uma de cada lado, de aproximadamente 1,5 cm, para aumentar a tensão no palato mole. Foi utilizada potência de 15-20 watts e duração de 20 minutos. Os pacientes foram seguidos por um período de um mês em média, quando foram realizadas as comparações propostas.
Na avaliação pós-operatória foi comparada a melhora clínica através dos valores obtidos com as escalas de Epworth e de Stanford (ronco e sonolência diurna). Os resultados foram submetidos ao teste do qui-quadrado para comprovação estatística.
RESULTADOSDas 44 cirurgias realizadas, com seguimento pós-operatório de um mês, houve média de melhora de 76% no ronco. A escala de Epworth reduziu em média de 10 para 3 (Gráfico 1). A escala de Stanford para ronco reduziu em média de 8 para 2 (Gráfico 2) e para de sonolência diurna de quatro para 1 (Gráfico 3). Todos os pacientes apresentaram Muller positivo em orofaringe deitados e apenas sete pessoas (1,6%) apresentaram Muller negativo em orofaringe sentados. Com base na escala de Epworth, 12 pacientes (27%) realizaram polissonografia dos quais nove (75%) apresentaram apnéia leve. Houve uma relação homem:mulher de 4:1 aproximadamente.
DISCUSSÃOKamami6, em estudo de 5 anos avaliando 46 pacientes, obteve melhora de pelo menos 50% nos parâmetros avaliados em 87% dos pacientes.
Mickelson7 obteve redução do índice de distúrbios respiratório (IDR) para 10 ou menos em 44,4% dos pacientes.
Krespi8 conseguiu sucesso de 85% na redução ou eliminação dos roncos em 450 pacientes submetidos a 1000 procedimentos.
O ronco e a SAOS dependem de uma relação entre as alterações esqueléticas e dos tecidos moles das vias aéreas superiores que podem ser anatômicas ou funcionais9. Muitos trabalhos já demonstraram que o sítio de obstrução da SAOS está em algum ponto entre a nasofaringe e o espaço supraglótico10,11. A região de colapso e o mecanismo variam em cada paciente.
O sucesso ou a falha de qualquer uma das formas de tratamento do ronco e da SAOS depende da correta avaliação pré-operatória e determinação do mecanismo responsável pelo problema12.
A história clínica, Escala de Epworth e Stanford, manobra de Muller e polissonografia podem ser utilizados na avaliação pré-operatória dos pacientes com ronco e apnéia, constituindo peças importantes na decisão da técnica operatória a ser utilizada, o que influência largamente nos resultados obtidos.
O escore da escala de Epworth apresenta correlação com os índices de distúrbios respiratórios obtidos na polissonografia, no entanto deve ser lembrado que pode haver diferenças entre uma avaliação subjetiva e um teste objetivo13.
A avaliação com fibroscópio flexível acordado, com a manobra de Muller é uma técnica que pode prover informações quanto à dinâmica e o local de obstrução14, assim auxiliando na decisão terapêutica.
Conforme Krespi4, a avaliação endoscópica com a manobra de Muller e a polissonografia são determinantes para a seleção dos pacientes que se beneficiarão com a LAUP.
Neste estudo, ao se analisar os resultados obtidos, percebe-se uma forte correlação entre a melhora clínica e a melhora obtida nas escalas subjetivas utilizadas como parâmetro de avaliação, o que reforça a importância de uma boa seleção dos pacientes e a adoção dessas escalas como parâmetros subjetivos, entretanto, de acordo com Alóe1, a polissonografia ainda é o exame objetivo na análise dos resultados.
A ausência de pacientes com apnéia moderada e grave, assim como os portadores de alterações esqueléticos, são resultado de uma avaliação pré-operatória adequada e contribui para os resultados positivos obtidos, visto que os mesmos não obtêm melhora com o procedimento.
Conforme Kamami5 existem dificuldades na manutenção de um bom resultado ha longo prazo no pós-operatório da LAUP para tratamento do ronco e apnéia, havendo muitas vezes retorno dos sintomas e necessidade de novas intervenções; o que favorece a adoção deste procedimento é o fato de ser rápido, de fácil realização e em regime ambulatorial sob anestesia local.
Neste estudo, o seguimento relatado foi muito pequeno, sendo limitado para conclusão sobre os resultados da cirurgia. Há necessidade de uma avaliação maior para verificar se há manutenção dos bons resultados.
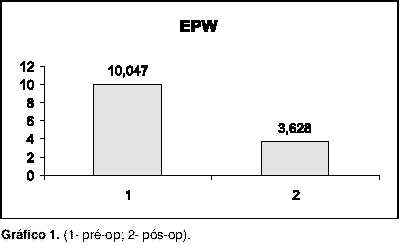
Gráfico 1. (1- pré-op; 2- pós-op).
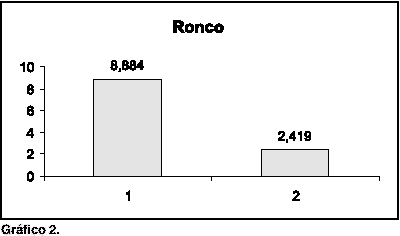
Gráfico 2.
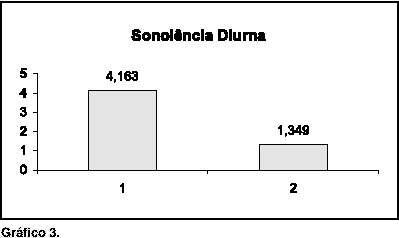
Gráfico 3.
As escalas de Epworth e de Stanford para ronco e sonolência diurna obtiveram melhora, comparando os resultados antes e após o procedimento, refletindo a melhora clínica obtida, sendo os resultados significativos estatisticamente.
A seleção de pacientes com base no exame físico, escala de Epworth, manobra de Muller e polissonografia, nos casos indicados, mostrou-se eficiente pelos resultados obtidos.
A LAUP apresenta-se vantajosa, quando bem indicada, por se tratar de procedimento rápido, realizado sob anestesia local e em regime ambulatorial, possibilitando repetição do procedimento.
Na indicação da LAUP é importante a exclusão dos pacientes portadores de apnéia moderada, grave e de alterações de origem central por não se beneficiarem com o procedimento.
ESCALA DE EPWORTH
Escala de Ronco (Stanford)
0= Sem ronco
1-3 = Ronco leve (não interrompe a/o parceira(o) durante o sono)
4-6 = Ronco alto (suficiente para incomodar a(o) parceira(o)
7-9 = Ronco muito intenso (suficiente para incomodar os outros que estão em ambientes diferentes)
10 = O/A parceiro(a) deixa o quarto
Escala de Sonolência Diurna (Stanford)
0 = Nunca dorme durante o dia
1-3 = Dorme ocasionalmente durante o dia
4-6 = Freqüentemente dorme durante o dia
7-9 = Continuamente dorme durante o dia
10 = Sonolência constante
REFERÊNCIAS BIBLIOGRÁFICAS1. Alóe F. Distúrbio respiratório sono-dependente. In: Pinto JA. Ronco e Apnéia do sono. Rio de Janeiro: Revinter; 1999. cap.5, 21-32.
2. Hassan N, Fletcher EC. Upper airway resistance syndrome. J Kentucky Med Assoc 1994;96(7):261-263.
3. Kyser S, Charuzi I. Obstructive sleep apnea in the obese. Word J Surg 1998;22(9):998-1001.
4. Krespi Y. Laser Assisted Uvulopalatoplasty for the treatment of snoring operative technique in otolaryngology. Head and Neck Surgery 1994;5(4):228-234.
5. Kamami Y. Outpatient treatment of snoring with CO2 laser. The Journal of Otolaryngology 1994;23(6):391-394.
6. Kamami YV. Outpacient treteament of sleep apnea syndrome whith CO2 laser. J Clin Laser Med Surg 1994;12(4):215-9.
7. Mickelson AS, Ahuda. Short term objective em long term subjective results of LAUP for obstructive sleep apnea. Laringoscope 1999;109(3):362-7.
8. Krespi, YP. Eficácia da laup no tratamento da SAOS. Ronco e Apnéia do Sono. Ed. Revinter; 2000. p.124-133.
9. Aron S. Otorrinolaringologic clinics of North America 1990;23(4).
10. Borowiecki BP. Fiber optic study of pharyngeal airway during sleep in patients with hypersomnia obstructive sleep-apnea syndrome. Laryngoscope 1978;88:1310-1313.
11. Guilleminault C, Hill MW, Simmons FB et al. Obstructive sleep apnea, electromyography and fiber studies. Exp Neurol 1978;62:48-67.
12. Sher AE. Endoscopic observation of obstructive sleep apnea in children with anomalous upper airway. Int j. Pediatric otorrinolaryngol 1986;11:135-146.
13. Mendelson WB. Sleepiness and hypertension in obstructive sleep apnea. Chest 1992;101:903-909.
14. Sher AE. Predictive value of Müller maneuver in selection of patients for UPPP. Laryngoscope 1985;95:1483-1487.
1 Médico-residente da disciplina de otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto-USP.
2 Médico-assistente da disciplina de otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto-USP.
3 Professor Titular e chefe do departamento de oftalmologia e otorrinolaringologia do Hospital das Clínicas da FMRP-USP
Departamento de Oftalmologia e Otorrinolaringologia do Hospital das Clínicas da FMRP-USP
Endereço para correspondência: Av. dos Bandeirantes, 3900 - CEP 14096-900 Ribeirão Preto - SP - Tel.: (0xx16) 602.2523 - Fax: (0xx16) 633.0186.
Artigo recebido em 24 de maio de 2001. Artigo aceito em 7 de fevereiro de 2002.


