INTRODUÇÃO A atuação interdisciplinar em disfagia é fator comum defendido por pesquisadores e clínicos, uma vez que o paciente disfágico apresenta prejuízos nos aspectos médicos, nutricionais, fonoaudiológicos, fisioterápicos e psicológicos, sendo necessário, dessa forma, diversos profissionais para que todas as demandas do paciente sejam atendidas1-3. A equipe que atua em disfagia deve incluir profissionais de diferentes áreas (enfermeiros, fonoaudiólogos, nutricionistas, fisioterapeutas, psicólogos) e médicos de diferentes especialidades (otorrinolaringologistas, cirurgiões, neurologistas, gastroenterologistas, geriatras, radiologistas, entre outros). A avaliação interdisciplinar do paciente disfágico torna-se fundamental na determinação do diagnóstico e na elaboração do planejamento terapêutico.
Os métodos mais difundidos para avaliação da deglutição são a avaliação clínica da deglutição (ACD) e os exames instrumentais de videofluoroscopia (VFC) e videoendoscopia da deglutição (VED). A ACD não pode ser entendida como uma avaliação diagnóstica definitiva da disfagia, porém é um componente que permite compreender sua natureza4. Para Silva5, a ACD permite obter informações sobre a localização, o caráter, se estrutural ou funcional, e a etiologia subjacente, além de determinar a efetividade de algumas condutas. A ACD é interpretativa, baseia-se na observação da fase oral.
Dentre os exames instrumentais a VFC tem sido considerada o exame "padrão ouro", porém devido ao seu alto custo e a escassez de locais que a realizam, a VED tem se mostrado acessível e factível. A videoendoscopia da deglutição é um exame simples, de baixo custo e pouco invasivo, além de facilmente transportado, tornando possível a realização de avaliações sequenciais em pacientes com dificuldade de locomoção. Permite observar a fase faríngea da deglutição, possibilita a realização de manobras de proteção de via área, permitindo melhor orientação em relação à dieta desses pacientes6. A VED fornece informações estruturais e sensitivas da região faringo-laríngea, permitindo a observação funcional da fase faríngea da deglutição, bem como a visualização de aspiração silente7. Estudos descrevem vantagens e contribuições da VED para a avaliação funcional da deglutição e destacam o espaço que o exame ganha no diagnóstico da disfagia7-10.
Considerando a importância da VED no diagnóstico da disfagia, o otorrinolaringologista ganha destaque em sua atuação na equipe por ser o profissional responsável pela realização do exame. Cabe ao otorrinolaringologista interpretar a VED em seus aspectos anatômicos e funcionais, sendo tais dados fundamentais para definição do diagnóstico. O fonoaudiólogo pode atuar em conjunto com o otorrinolaringologista durante a realização do exame sugerindo a avaliação de estratégias terapêuticas.
Considerando as diferentes funções de cada procedimento de avaliação da deglutição, torna-se necessário compreender e interpretar os diferentes sinais e sintomas observados a fim de identificar a contribuição de cada procedimento de avaliação na definição de conduta nas disfagias.
OBJETIVO Estudar a correlação entre a avaliação clínica (ACD) e videoendoscopia da deglutição (VED) por meio da classificação do grau de severidade e a análise qualitativo/descritiva dos dois procedimentos de avaliação.
MATERIAL E MÉTODOS O presente estudo transversal, descritivo e comparativo foi aprovado pelo Comitê de Ética da instituição sob protocolo no 796/2005. Todos os sujeitos assinaram o TCLE.
As avaliações foram realizadas no Ambulatório de Disfagia - Otorrinolaringologia, de um hospital do interior do estado de São Paulo entre março e dezembro de 2006. O ambulatório é voltado principalmente a pacientes com disfagia neurogênica, com diagnóstico de Doença de Parkinson (DP), Esclerose Lateral Amiotrófica (ELA) e Doença de Machado Joseph (DMJ).
Todos os pacientes foram submetidos à ACD e VED. Após conclusão dos procedimentos, os resultados e condutas foram discutidos em equipe, composta por médico ORL, médicos residentes em ORL, fonoaudiólogos e nutricionista.
A ACD e a VED seguiram o roteiro proposto pelo presente estudo (Anexo 1), que foi constituído a partir dos protocolos de outros autores4,5,8,10-13 e de Flosi-Santos [5] [1]. Para a avaliação direta, clínica e videoendoscópica, foi utilizado suco de limão em pó, corado com anilina de cor verde, nas consistências líquida, mel (líquida-engrossada), pudim (pastosa) e sólida (¼ de biscoito "maizena") na temperatura fria, oferecidas na sequência acima. A consistência de mel foi obtida através da adição de 1 colher de sopa de espessante (Thicken-easy®) em 100ml de água, a consistência de pudim foi obtida com a adição de 2 colheres de sopa do mesmo produto em 100ml de água. A nomenclatura utilizada para as consistências segue o padrão da American Dietetic Association14.
A ACD foi realizada de modo indireto e direto. A avaliação indireta inclui anamnese, avaliação estrutural e sensitiva da cavidade oral e administração de alimentos. Realizou-se ausculta cervical no repouso, durante a deglutição de saliva e, antes, durante e após deglutição de alimentos. Posteriormente, pesquisaram-se manobras compensatórias visando deglutição segura.
A VED seguiu roteiro proposto (Anexo 1) e foi realizada por otorrinolaringologista utilizando equipamento videoendoscópico convencional. O fonoaudiólogo participou do exame oferecendo as diferentes quantidades e consistências de alimentos a serem analisadas, além de sugerir avaliação de determinadas manobras de proteção de via aérea. O exame foi gravado em DVD.
Metodologia de análise Os dados foram analisados da seguinte forma:
- Passo 1 - Análise da ACD e VED, por meio da classificação em escalas de severidade.
A escala de severidade aplicada para ACD foi proposta por Furkim e Silva15, enquanto os achados da VED foram classificados segundo a escala proposta por Macedo et al.16. Os critérios utilizados pelas escalas estão expostos no Anexo 1.
- Passo 2 - Comparação do grau de severidade entre as escalas de ACD e VED.
- Passo 3 - Classificação de cada caso segundo a análise qualitativa/descritiva, de acordo com sinais e sintomas observados da ACD e VED.
A análise qualitativa dos sinais observados em ACD e VED foi realizada, uma vez que as escalas não fornecem subsídios para o planejamento terapêutico. A análise baseou-se na comparação dos achados da ACD e VED segundo os critérios apresentados no Quadro 1.
Os sinais acima compõem o roteiro de avaliação apresentado neste estudo, que se apresenta descritivo, permitindo visão ampla do processo da deglutição e elaboração de planejamentos terapêuticos específicos, pois é possível identificar pontualmente a alteração apresentada.
Cada caso teve suas duas avaliações (ACD e VED) comparadas segundo os critérios da análise qualitativa (Quadro 1), sendo classificados em três grupos: concordante (Grupo 1), discordante com avaliação clínica apontando maior severidade (Grupo 2) e VED apontando maior severidade (Grupo 3), conforme aponta o Quadro 2.
- Passo 4: Comparação entre a classificação do grau de severidade e da análise qualitativa.
A fim de compreender a contribuição de cada procedimento na avaliação da deglutição optou-se por analisar a concordância entre a análise qualitativa e o grau de severidade, por meio da correlação das escalas com os dados que foram identificados nos procedimentos. Após a correlação os dados foram agrupados da seguinte forma:
1 - Grupo em que a escala de severidade da ACD e da VED apontaram o mesmo grau, e a análise qualitativa apontou sinais de ACD e VED semelhantes;
2 - Grupo em que as escalas de severidade apontaram maior grau pela VED, correlacionados com casos em que na análise qualitativa a VED apontou mais sinais;
3 - casos em que a ACD apontou maior severidade na escala e mais dados na análise qualitativa.
METODOLOGIA ESTATÍSTICA Para descrever o perfil da amostra, segundo as variáveis em estudo, foram feitas tabelas de frequências das variáveis categóricas (doença) com valores de frequência absoluta (n) e percentual (%), e estatísticas descritivas com medidas de posição e dispersão (média, desvio padrão, valores mínimo e máximo) da variável contínua (doença).
A análise estatística usou o programa computacional "The SAS System for Windows" (Statistical Analysis System), versão 8.02. A análise da concordância entre as classificações utilizou o coeficiente kapa de concordância. Valores de kapa acima de 0.75 indicam excelente concordância e valores entre 0.40 e 0.75 mostram concordância intermediária, valores abaixo de 0.40 indicam baixa concordância entre as classificações. O nível de significância adotado para os testes estatísticos foi de 5% (p< 0.05)17,18.
RESULTADOS Foram estudados 30 pacientes disfágicos adultos, 19 do sexo masculino e 11 do feminino. A média de idade foi de 56 anos, variando de 19 a 91 anos. Os mesmos apresentavam diferentes diagnósticos de base: doença de Parkinson, esclerose lateral amiotrófica, doença de Machado-Joseph, acidente vascular encefálico, além de quatro pacientes com outros diagnósticos. No Quadro 3 observa-se os resultados dos passos 1 e 3.
A correlação entre os resultados da classificação das escalas de severidade em cada procedimento de avaliação (passo 2) encontra-se Gráfico 1.
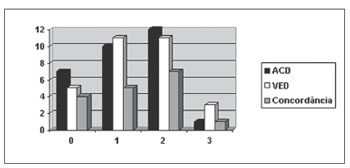
Gráfico 1. Classificação e Concordância entre as escalas de severidade da ACD e da VED. - ACD - Avaliação Clínica da Deglutição VED - Videoendoscopia da Deglutição Concordância
KAPA=0.400; IC95%: (0.114; 0.686); Z=2.74; p=0.006
É possível observar no Gráfico 1 que o número de avaliações concordantes segundo os critérios das escalas de severidade (mesmo grau de severidade em ACD e VED) é pouco expressivo. A análise estatística apontou concordância intermediária/baixa (KAPA = 0,4) de modo significante (p=0,006). Valores de KAPA abaixo de 0,4 indicam concordância baixa.
Os resultados referentes aos passos 3 e 4, classificação da análise qualitativa descritiva e comparação desses resultados com a classificação do grau de severidade, apontaram concordância na maioria dos casos estudados, conforme aponta o Gráfico 2. A correlação foi realizada por meio dos critérios 1, 2 e 3 apresentados anteriormente.
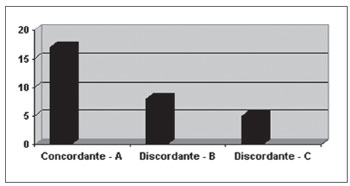
Gráfico 2. Resultado da análise qualitativa/descritiva segundo critérios do Quadro 2. - A - ACD e VED concordantes B - ACD aponta maior severidade C - VED aponta maior severidade
A concordância entre a correlação do grau de severidade e análise qualitativa apontou grau excelente (KAPA=0.962) de modo estatisticamente significante (P< 0.001). Tal dado reforça que a análise qualitativa/ descritiva mostrou-se um método eficiente de avaliação.
DISCUSSÃO Os sujeitos da amostra têm idade superior a 50 anos, o que pode justificar o fato de apresentarem frequentemente alterações neurodegenerativas. Há prevalência de pacientes com Doença de Parkinson e ELA, seguidos por DMJ e AVE, por serem principal público do ambulatório.
Conforme Gráfico 1, a concordância observada entre escalas de severidade de ACD e VED mostrou-se intermediária/baixa de forma estatisticamente significante. Diversos estudos correlacionam dados encontrados na ACD com achados de exames objetivos. Mathers-Schmidt e Kurlinski19 questionaram profissionais sobre critérios utilizados na avaliação clínica e a frequência de encaminhamento do paciente para avaliação objetiva. 78,3% dos participantes da pesquisa 'sempre' indicam avaliação instrumental, que reforça a necessidade de realizar exame objetivo.
A correlação dos sinais observados entre ACD e VED do ponto de vista qualitativo justifica-se pela influência da fase oral na fase faríngea da deglutição20. A presença de escapes é um exemplo. A mobilidade da musculatura facial é fundamental na pressurização do bolo alimentar para sua ejeção adequada21, qualquer inadequação da musculatura causa escapes (anteriores - escape do alimento pela boca, e posteriores - escape em direção a região laríngea) e relações organização/ejeção anômalas, alterando o processo de deglutição na fase faríngea. Assim, a alteração no vedamento labial e diminuição da pressão intra-oral podem gerar escape posterior ou estase em valécula, situações visualizadas na VED. O termo escape posterior foi utilizado por compreender que o processo da deglutição pressupõe ação pressórica intraoral para iniciar deglutição faríngea, ou seja, qualquer alteração nesta pressão ocasiona a presença do bolo alimentar na faringe antes que a fase faríngea seja iniciada.
O refluxo nasal do alimento, cuja causa é ineficiência ou insuficiência da musculatura velofaríngea gerando diminuição na pressão intra-oral, pode ser observado na ACD e na VED. Aponta-se correlação entre risco de aspiração e alteração no movimento velar22.
Comprometimento motor ou sensitivo da musculatura facial gera alterações nas informações neuronais, que são base para adequada resposta motora, a respeito do alimento a ser ingerido. Tal comprometimento pode gerar aumento no tempo do trânsito oral, escape posterior e/ou ejeção ineficiente, resultando em alterações da fase faríngea, principalmente estases em valécula23, observadas na VED.
Deglutições múltiplas são observadas na ACD e na VED ocorrem por estases na cavidade bucal e valécula, por inadequação na fase oral que gera propulsão alterada do alimento. Estases em seios piriformes e na parede posterior da faringe também são consideradas alterações da fase faríngea da deglutição, visto que o mecanismo comprometido é a mobilidade da parede faríngea.
Pigarro, tosse e alteração da ausculta cervical são sinais de penetração e/ou aspiração observados na ACD e podem ser confirmados na VED pela presença de alimento na laringe sem ultrapassar as pregas vocais (penetração) ou pela presença de alimento abaixo das pregas vocais (aspiração)24,25 que gera alteração da frequência respiratória e da coloração facial observados na ACD12.
Estudos internacionais compararam uso de ausculta cervical, procedimento da ACD, e de exames objetivos para predizer aspiração indicam que a associação dos dois procedimentos é mais segura para indicar aspiração já que apenas a ausculta não garante sensibilidade a todos os casos alterados26-28.
Tohara et al.29 sugerem uso de três testes não objetivos de avaliação (teste da água, do pudim e de Raio- X) para detectar aspiração. Os autores apontam que a combinação dos testes apresenta 90% de sensibilidade e 71% de especificidade quando comparados com VFC e sugerem seu uso para triagem. No presente estudo foi observada concordância excelente, estatisticamente significante entre a análise qualitativa/descritiva e a classificação pelas escalas de severidade para a amostra (Gráfico 2). A classificação por meio de critérios qualitativos mostrou-se necessária, já que as escalas de severidade apresentam longo intervalo, ou seja, dentro de um mesmo grau apresentam-se diferentes alterações que necessitam de intervenções terapêuticas específicas. Ao considerar cada sinal clínico especifico observado na ACD e VED, é possível melhorar a atenção à população disfágica.
Ao observar dados de modo individualizado destacam- se 13 casos discordantes (Gráfico 2). Em 5 deles a avaliação clínica apontou mais dados e em 8 a VED trouxe mais informações. Na ACD 5 casos discordantes apresentaram episódios de tosse (2 sujeitos) e pigarro (3 sujeitos), sugerindo penetração/aspiração laringotraqueal. Em um dos casos, a ACD apontou presença de pigarro e a VED apontou estase em seios piriformes. Pode-se discutir que o controle sensitivo da laringe e região laringofaríngea é responsabilidade do nervo vago, ramo laríngeo superior 13 o que indicaria que a presença de estase na região laringofaríngea também pode excitar terminações nervosas, provocando como reação motora pigarro ou tosse, levando a interpretação errônea de penetração laríngea pela avaliação clínica.
Podemos discutir que, dos 8 casos em que a VED apontou mais dados, em 2 pacientes foram observadas estases não sugeridas na clínica, além de aspiração em 2 e penetração laringotraqueal em 4 casos.
É importante discutir as limitações da avaliação clínica, que é ineficiente para identificar penetrações e aspirações silentes, além de ser pouco eficiente na detecção de estases em difícil localização e observação, o que pode levar às aspirações tardias e a condutas terapêuticas pouco eficientes.
Dos 30 pacientes estudados, em 26 pacientes avaliados clínica e videofluoroscopicamente observou-se que não é seguro predizer a presença de penetração/aspiração de líquidos pela avaliação clínica30. Furkim et al.31 avaliaram 32 crianças por meio de ACD e VFC. Para as autoras na maior parte dos casos, sinais sugestivos de aspiração observados na avaliação clínica foram confirmados na avaliação videofluoroscópica, confirmando que o exame objetivo e a ACD são complementares para avaliar a deglutição. 30 crianças apresentaram sinais sugestivos de aspiração na avaliação clínica; em cinco (15,6%) não foi confirmada aspiração na VFC e em dois casos (6,3%) a avaliação clínica não mostrou sinais sugestivos de aspiração e foi constatada aspiração na VFC.
Diversos estudos destacam a importância de associar a ACD e o exame objetivo na avaliação da deglutição. Tais estudos sugerem que os dois procedimentos são complementares e essenciais para o diagnóstico e planejamento terapêutico nas disfagias, permitindo a definição de condutas especificas para cada paciente33,34. Em virtude da necessidade de exames complementares, o presente estudo também apresenta o roteiro de avaliação utilizado, a fim de sugerir procedimentos avaliativos que possam melhor compreender o processo da deglutição e propiciar a complementaridade das informações no raciocínio clínico-terapêutico dos pacientes disfágicos.
Os procedimentos de avaliação da deglutição devem buscar compreender o processo da deglutição, ou seja: o comportamento cognitivo-estatus mental4, as fases oral e faríngea, a fim de auxiliar na conduta terapêutica. A ACD e a VED devem ser complementares e os resultados, do presente estudo, reforçam a realização de exame objetivo, apontando a VED como procedimento factível.
A VED apresenta-se como um procedimento de alta eficiência já que não despende altos investimentos em termos de custo, pois o equipamento utilizado é comum no uso clínico otorrinolaringológico, e em termos de tempo de realização, pois o exame completo (protocolo) pode ser realizado em cerca de vinte minutos. A realização da VED ainda amplia a população de atuação do otorrinolaringologista e possibilita o trabalho interdisciplinar com fonoaudiólogos.
CONCLUSÃO 1. A concordância da classificação de severidade da ACD e VED mostrou-se intermediária/baixa, reforçando a necessidade da realização de ambos os procedimentos de avaliação.
2. A concordância entre a correlação do grau de severidade e análise qualitativa/descritiva mostrou-se excelente, reforçando a análise qualitativa/descritiva como um método eficiente de avaliação.
Tese de doutorado em andamento no Instituto de Estudos da Linguagem na área de Neurolinguística e intitulado "Estudo e acompanhamento fonoaudiológico de sujeitos pós-AVC". Tal pesquisa está vinculada ao Projeto Integrado em Neurolinguística ( CNPq: 521773/95-4).
REFERÊNCIAS BIBLIOGRÁFICAS 1. Martens L, Cameron T, Simonsen M. Effects of a multidisciplinary management program on neurologically impaired patients with dysphagia. Dysphagia. 1990;5:147-51.
2. Borges CF. Dependência e morte da "mãe de família": a solidariedade familiar e comunitária nos cuidados com a paciente de esclerose lateral amiotrófica. Psicol Estud. 2003;8:21-9.
3. Clavé P, Almirall J, Esteve M, Verdaguer A, Berenguer J, Serra-Prat M. Oropharyngeal dysphagia. A team approach to prevent and treat complications. Hospital Healthcare Europe 2005/2006. Campden Publishing Ltd (eds). London N5-N8, 2005.
4. Miller RM. Clinical Examination for dysphagia. In: Groer ME, editor. Dysphagia diagnosis and Management. Florida: Butterworth-Heinemann; 1997. p.169-89.
5. Silva RG. Como se Procede à Bordagem das Disfagias Orofaríngeas no Paciente Neurológico Adulto? In: Castro LP, Savassi-Rocha PR, Melo JRC, editores.Tópicos em Gastroenterologia. São Paulo: Medsi; 2000. p. 123-36.
6. Macedo ED. Avaliação endoscópica da deglutição no diagnóstico da disfagia orofaríngea. In: Temas em Deglutição e Disfagia - abordagem multidisciplinar. Rio de Janeiro: Supraset; 1998:77.
7. Doria S, Abreu M, Buch R, et al. Estudo comparativo da deglutição com nasofibrolaringosopia e videodeglutograma em pacientes com acidente vascular cerebral. Rev Bras Otorrinolaringol. 2003;69(5):636-42.
8. Leder SB. Fiberoptic endoscopic evaluation of swallowing in patients with acute traumatic brain injury. J Head Trauma Rehabil 1999;14(5):448-53.
9. Aviv JE, Kaplan ST, Thomson JE, Spitzer J, Diamond B, Close LG. The safety of flexible endoscopic evaluation of swallowing with sensory testing (FEESST): an Analysis of 500 Consecutive Evaluations. Dysphagia 2000;15(1):39-44.
10. De Paula A, Fernandes JD, Fortinguerra MB. Estudo da Fase Faríngea da Deglutição em Voluntário Sadios através da fibronasoscopia. In: Rev Bras Otorrinolaringol 2000;66(5):61-5.
11. Barros AFF, Okubo PCMI, Domenis DR, Ricz HM, Mello-Filho FV. Comparação entre avaliação clínica e objetiva da deglutição em pacientes com disfagia orofaringe neurogênica. In: Rev Soc Bras Fonoaudiol 2006;11(2):90-5.
12. Logemann JA. Evaluation of Swallowing Disorders. In: Evaluation and treatment of Swallowing Disorders. Austin Texas: Pro-ed; 1983/98. p. 135-89.
13. Miller A. Pharyngeal Phase of Swallowing. In: Miller A, editor. The Neuroscientific Principles of Swallowing and Dysphagia. Singular Publishing Group; 1999. p. 179-207.
14. ADA, National Dysphagia Diet: Standardization for Optimal Care. NATIONAL DYSPHAGIA DIET TASK FORCE, 2002.
15. Furkim AM, Silva, RG. Programas de reabilitação em disfagia neurogênica. São Paulo: Frôntis; 1999. p.10.
16. Macedo Filho ED, Gomes GF, Furkim AM. Manual de cuidados do paciente com disfagia. São Paulo: Lovise, 2000. p.17-27.
17. Fleiss JL. Statistical Methods for Rates and Proportions. New York: John Wiley & Sons, 1981, 2nd ed.
18. Siegel S. Estatística Não-Paramétrica para as Ciências do Comportamento. São Paulo: McGraw-Hill; 1975.
19. Mathers-Schmidt BA, Kurlinski M. Dysphagia Evaluation Practices: Inconsistencies in Clinical Assessment and Instrumental Examination Decision-Making. Dysphagia 2003;18(2):114-25.
20. Yamada EK, Siqueira KO de, Xerez D, Koch HA, Costa MMB. A influência das fases oral e faríngea na dinâmica da deglutição. Arq Gastroenterol 2004;41(1):18-23.
21. Aviv JE. The normal Swallow. In: Carrau RL, Murry T, editors. Comprehensive Management of Swallowing Disorders. Plural Publishing; 2006. p. 23 -30.
22. Leder SB. Videofluroscopic evaluation of aspiration with visual examination of the gag reflex and velar movement. Dysphagia 1997;12:21-3.
23. Costa M.M.B. Dinâmica da deglutição: fases oral e faríngea. In: I Colóquio Multidisciplinar de Deglutição e Disfagia do Rio de Janeiro. Rio de Janeiro: PAEDD - Programa Avançado de Estudo da Deglutição e Disfagia; 1998. p.1-11.
24. Langmore SE, Schatz K, Olsen N. Fiberoptic endoscopic examination of swallowing safety: a new procedure. Dysphagia 1988;2:216-9.
25. Silva Neto G, Souza PEL de, Boehm K. et al. Avaliação da disfagia no pós-operatório de amigdalectomia através de videoendoscopia da deglutição. Rev Bras Otorrinolaringol 2003;69(1):19-22.
26. Ryu JS, Park SR, Choi KH. Prediction of laryngeal aspiration using voice analysis. Am J Phys Med Rehab 2004;83(10):753-7.
27. Leslie P, Drinnan MJ, Finn P, Ford GA, Wilson JA. Reliability and Validity of Cervical Auscultation: A Controlled Comparison Using Video fluoroscopy. Dysphagia 2004;19(4):231-40.
28. Stroud AE, Lawrie BW, Wiles CM. Inter and intra-rater reliability of cervical auscultation to detect aspiration in patients with dysphagia. Clin Rehab 2002;16(6):640-5.
29. Tohara H, Saitoh E, Mays KA, Kuhlemeier K, Palmer JB. Three Tests for Predicting Aspiration without Videofluorography. Dysphagia 2003;18(2):126-34.
30. Xerez DR, Carvalho YSV, Costa MMB. Estudo clínico e videofluoroscópico da disfagia na fase subaguda do acidente vascular encefálico. Radiol Bras 2004;37(1):9-14.
31. Furkim AM, Behlau MS, Weckx LLM. Avaliação clínica e videofluoroscópica da deglutição em crianças com paralisia cerebral tetraparética espástica. Arq Neuro-Psiquiatr 2003;61(3A):611-6.
32. Ott DJ, Hodge RG, Pikna LA, Chen MY, Gelfand DW. Modified barium swallow: clinical and radiographic correlation and relation to feeding recommendations. Dysphagia 1996;11:187-90.
33. Barloon TJ, Bergus GR, Lu CC. Diagnostic imaging in the evaluation of dysphagia. Am Fam Physician 1996;53:535-46.
1. Mestranda em saúde, interdisciplinaridade e reabilitação, fonoaudióloga do Ambulatório ORL - Disfagia HC-Unicamp
2. Doutora em Ciências pela Unifesp, Docente do curso de Graduação em Fonoaudiologia - FCM Unicamp
3. Doutor em Medicina - Otorrinolaringologista e Foniatra, Docente do curso de graduação em Medicina - FCM Unicamp
4. Doutoranda em Neurolinguística, Fonoaudióloga Clínica Faculdade de Ciências Médicas - FCM/ UNICAMP
Fapesp.
Endereço para correspondência:
Marina de Sordi
E-mail: marina_fono01@yahoo.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 10 de julho de 2008. cod. 5931
Artigo aceito em 24 de julho de 200


