INTRODUÇÃOO líquen plano é uma das doenças dermatológicas mais comuns que acometem a cavidade bucal, com prevalência de 0,5% a 2% na população geral. Apesar de relativamente comum, o líquen plano bucal é alvo de muita controvérsia, especialmente em relação ao seu potencial de malignização.1-4
Estudos realizados em vários países revelaram uma probabilidade consideravelmente alta de uma lesão inicialmente diagnosticada como líquen plano sofrer transformação maligna ao longo dos anos.4-9 Todavia, alguns autores acreditam que a maioria dos casos de transformação maligna descritos na literatura é consequência de falhas no diagnóstico inicial da doença.4,10-15
De fato, alguns casos de displasia epitelial podem apresentar achados histopatológicos semelhantes ao líquen plano, caracterizando uma condição conhecida como displasia liquenoide. Esta apresentaria um verdadeiro potencial de transformação maligna e poderia ser facilmente confundida com o líquen plano.12,13,15,16 Para Lodi et al.15 (2005), o próprio processo inflamatório crônico presente no líquen plano bucal pode levar ao aparecimento de alterações celulares semelhantes às alterações observadas na displasia epitelial, tornando ainda mais difícil seu diagnóstico.
Van der Meij e Van der Waal17 (2003) ilustraram bem esta dificuldade. Estes autores verificaram que em 42% dos casos, nos quais houve plena concordância a respeito do diagnóstico clínico da doença, não existiu consenso em relação ao diagnóstico histopatológico. Por outro lado, em 50% dos casos, nos quais houve tal consenso, faltou concordância clínica.
Além disso, outras condições podem exibir características clínicas e histopatológicas semelhantes ao líquen plano bucal, incluindo reações liquenoides, lúpus eritematoso, leucoplasia, eritroleucoplasia e leucoplasia verrucosa proliferativa.15
Contudo, são os casos de displasia liquenoide que mais preocupam clínicos e patologistas, uma vez que estes apresentam as mesmas características do líquen plano associadas a graus variados de displasia epitelial. Segundo alguns autores, a displasia liquenoide deve ser considerada uma lesão com alto risco de transformação maligna13,15,18, reforçando ainda mais a hipótese de que a maioria dos casos de líquen plano com possível transformação maligna é resultado de falhas no diagnóstico inicial.4,10-15
Neste contexto, o presente trabalho teve como objetivo comparar as alterações celulares sugestivas de malignidade presentes no líquen plano bucal e na displasia epitelial, buscando alertar clínicos e patologistas acerca das dificuldades em torno do diagnóstico histopatológico do líquen plano bucal e da importância do acompanhamento a longo prazo dos pacientes com a doença.
MATERIAL E MÉTODOSForam selecionados 28 casos de líquen plano bucal e 28 casos de displasia epitelial (oito leves, 16 moderadas e quatro graves), diagnosticados por um serviço de referência em patologia bucal da cidade de São José dos Campos - SP, no período de 1995 a 2005 e cujas características clínicas e a sua evolução não geravam dúvidas em relação ao diagnóstico.
Os casos de líquen plano bucal foram reavaliados por três examinadores independentes, segundo os critérios histopatológicos definidos por Eisenberg13 (2000) (Quadro 1), com o objetivo de confirmar o diagnóstico inicial. Nos casos de displasia epitelial foram adotados os critérios propostos Bánóczy & Csiba19 (1976) (Quadro 2). Havendo dúvida, o caso era imediatamente substituído. Além disso, foram excluídos os casos cujos pacientes estavam expostos a algum fator de risco para o câncer bucal, como o tabagismo e o etilismo.
Os cortes histológicos corados pela hematoxilina-eosina foram observados em microscopia de luz por dois examinadores independentes e previamente calibrados. Os examinadores analisaram as alterações celulares sugestivas de malignidade presentes em cada caso, levando-se em consideração os seguintes critérios:
a) aumento da relação núcleo/citoplasma;
b) hipercromatismo nuclear;
c) distribuição irregular da cromatina;
d) espessamento da membrana nuclear;
e) perda da coesão celular;
f) nucléolos aumentados;
g) bi ou multinucleação;
h) pleomorfismo celular e nuclear. Havendo discordância entre os examinadores, os casos foram analisados por um terceiro examinador, prevalecendo a opinião da maioria.
Os dados obtidos foram tabulados e submetidos à análise estatística por meio da análise de variância (ANOVA), seguida quando necessário pelo teste de Tukey, e do teste de qui-quadrado, todos ao nível de significância de 5%.
Por fim, vale ressaltar que todos os procedimentos descritos foram previamente autorizados pelo Comitê Local de Ética em Pesquisa, sob o protocolo número 008/2006-PH/CEP de 14 de março de 2006.
RESULTADOSTodos os casos líquen plano bucal apresentaram liquefação da camada basal e presença de infiltrado linfocitário intenso disposto em faixa subjacente ao epitélio. Inversamente, em nenhum dos casos houve alteração do padrão normal de maturação das células epiteliais. Em 96,43% dos casos foram encontrados graus variados de hiperqueratose. Embora em nenhum dos casos se tenha observado cristas interpapilares em forma de "dentes-de-serra", em 89,29% dos casos elas apresentavam-se alteradas. A separação do epitélio da lâmina própria e a presença dos corpos de Civatte foram identificadas em apenas 3,57% dos casos.
Independentemente do grau de displasia epitelial, as atipias mais frequentemente encontradas foram duplicação da camada basal (100,00%), perda da polaridade das células basais (100,00%) e hipercromatismo nuclear (46,43%). Em contrapartida, queratinização individual ou de grupos de células na camada espinhosa ou em camadas mais profundas, figuras de mitose na porção mediana do epitélio e mitoses atípicas não foram observadas em nenhum dos casos.
Quanto ao número de alterações celulares sugestivas de malignidade, o líquen plano bucal apresentou uma média de 5,83±1,61 alterações por caso analisado, enquanto que nos casos de displasia epitelial esta média foi de 4,46±1,26. Todavia, a análise de variância (ANOVA) revelou não haver diferença estatisticamente significante entre o número médio de alterações celulares sugestivas de malignidade presentes nestas duas lesões (p<0,05).
As alterações mais frequentemente observadas no líquen plano bucal foram aumento da relação núcleo/citoplasma (92,86%), espessamento da membrana nuclear (85,71%) e bi ou multinucleação (85,71%). O aumento da relação núcleo/citoplasma também foi a alteração mais frequente na displasia epitelial, aparecendo juntamente com o pleomorfismo celular e nuclear em 100,00% dos casos, independentemente do grau de displasia (FIGURA 1).
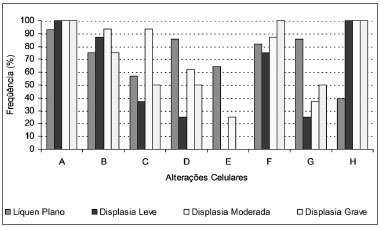
Figura 1. Frequência das alterações celulares sugestivas de malignidade no líquen plano bucal e na displasia epitelial leve, moderada e grave (A - aumento da relação núcleo/citoplasma; B - hipercromatismo nuclear; C - distribuição irregular da cromatina; D - espessamento da membrana nuclear; E - perda da coesão celular; F - nucléolos aumentados; G - bi ou multinucleação; H - pleomorfismo celular e nuclear).
O teste de qui-quadrado não mostrou diferença estatisticamente significante entre o líquen plano bucal e a displasia epitelial em relação às seguintes alterações celulares: aumento da relação núcleo/citoplasma, hipercromatismo nuclear, distribuição irregular da cromatina e nucléolos aumentados (p>0,05). Todavia, ele também revelou que o espessamento da membrana nuclear, a perda da coesão celular e a bi ou multinucleação são mais comuns no líquen plano (p<0,05), enquanto que o pleomorfismo celular e nuclear é mais frequente na displasia epitelial (p<0,05).
DISCUSSÃOApesar da Organização Mundial da Saúde (OMS) considerar atualmente o líquen plano bucal como uma condição cancerizável20, seu potencial de transformação maligna ainda é alvo de muita controvérsia.
Krutchkoff et al.10 (1978), após uma revisão da literatura, entre 1950 e 1976, a respeito da natureza pré-maligna do líquen plano bucal, concluíram não ser possível estabelecer uma correlação segura entre o líquen plano e o câncer bucal devido à falta de dados clínicos e histopatológicos dos casos analisados. Para estes autores, os casos de transformação maligna descritos na literatura estão relacionados a uma condição com características histopatológicas distintas, denominada displasia liquenoide. Esta condição, apesar de apresentar características semelhantes ao líquen plano bucal, possui alterações no padrão normal de maturação das células epiteliais, o que exclui definitivamente o diagnóstico de líquen plano.
Eisenberg e Krutchkoff11 (1992) afirmaram ser pouco provável que o líquen plano bucal represente uma condição cancerizável. Para eles, muitos dos casos que eventualmente progrediram para o carcinoma epidermoide seriam na realidade displasias liquenoides diagnosticadas erroneamente como líquen plano devido à grande similaridade histopatológica entre estas duas lesões, especialmente em suas fases iniciais.
Estudos recentes reformam a ideia de que o líquen plano bucal e a displasia liquenoide devem ser considerados como duas entidades totalmente distintas. Hoje se sabe que alterações no padrão normal de maturação das células epiteliais é um forte indício do potencial de transformação maligna de uma determinada lesão. Portanto a displasia liquenoide, e não o líquen plano, deveria ser classificada como uma condição cancerizável. De fato, a possibilidade de transformação maligna reflete uma série de alterações moleculares intrínsecas às células, alterações estas observadas na displasia liquenoide21, como foi comprovado por Kim et al.16 (2001) ao investigar a monossomia do cromossomo nove, passo importante no processo de malignização.
Van der Meij et al.18 (2003) realizaram um estudo prospectivo no qual acompanharam 62 pacientes com líquen plano bucal e 111 com displasia liquenoide durante um período de 6,6 a 72 meses. Dos 173 pacientes avaliados, três (1,7%), evoluíram para o carcinoma epidermoide, sendo que todos os casos de transformação maligna ocorreram em pacientes com displasia liquenoide.
Contudo, vale ressaltar que até mesmo os casos clássicos de displasia epitelial, ou seja, aqueles sem qualquer característica liquenoide, podem possuir achados semelhantes ao líquen plano bucal. Os resultados obtidos neste estudo evidenciam a dificuldade em torno do diagnóstico histopatológico do líquen plano bucal, especialmente em relação à displasia epitelial, pois mostraram que algumas alterações celulares sugestivas de malignidade como, por exemplo, o aumento da relação núcleo/citoplasma, o hipercromatismo nuclear, e a distribuição irregular da cromatina, podem ser observadas em ambas as lesões. Por outro lado, eles também sugerem que presença de pleomorfismo celular e nuclear é um achado de grande relevância, pois aponta para o diagnóstico de displasia liquenoide, indicando os casos que necessitam de um maior acompanhamento clínico.
Não se de esquecer, no entanto, que o próprio processo inflamatório crônico presente no líquen plano leva ao aparecimento de alterações celulares que mimetizam aquelas encontradas na displasia epitelial, sem, no entanto, possuírem qualquer conotação maligna.15 Se bem que, para Mignogna et al.22 (2004), os processos inflamatórios crônicos criam um microambiente capaz de influenciar a sobrevida das células, além do seu crescimento, proliferação e diferenciação, contribuindo consequentemente com a carcinogênese, levando a pensar que tais alterações já seriam indícios de uma possível transformação maligna.
Percebe-se, portanto, que a preocupação em torno do potencial de transformação maligna do líquen plano bucal se deve muito mais às dificuldades existentes no seu diagnóstico do que à sua natureza propriamente dita. Todavia, independentemente de qualquer polêmica, o profissional da saúde deve ter plena convicção da importância de se realizar um acompanhamento estrito do paciente acometido não só pelo líquen plano como por qualquer outra doença de caráter crônico.
CONCLUSÃOO diagnóstico do líquen plano bucal não é tarefa fácil devido à falta de critérios clínicos e histopatológicos precisos. Além disso, algumas alterações celulares sugestivas de malignidade presentes no líquen plano bucal também podem ser encontradas na displasia epitelial, dificultando ainda mais o seu diagnóstico e, consequentemente, enfatizando a importância do acompanhamento a longo prazo dos pacientes com a doença, não pelo seu potencial de transformação maligna, mas pela possibilidade de falhas no diagnóstico inicial.
REFERÊNCIAS BIBLIOGRÁFICAS1. Edwards PC, Kelsch R. Oral lichen planus:Clinical presentation and management. J Can Dent Assoc. 2002;68(8):494-9.
2. Laeijendecker R, Joost TV, Tank B, Oranje AP, Neumann HAM. Oral lichen planus in childhood. Pediatr Dermatol. 2005;22(4):299-304.
3. Mignogna MD, Lo Russo L, Fedele S. Gingival involvement of oral lichen planus in a series of 700 patients. J Clin Periodontol. 2005;32(10):1029-33.
4. Sousa FACG, Rosa, LEB. Líquen plano bucal: considerações clínicas e histopatológicas. Braz J Otorhinolaryngol. 2008;74(2):284-92.
5. Eisen D. The clinical features, malignant potential, and systemic associations of oral lichen planus: a study of 723 patients. J Am Acad Dermatol. 2002;46(2):207-14.
6. Lanfranchi-Tizeira H, Aguas SC, Sano SN. Transformación maligna del Líquen Plano Bucal atípico: Análisis de 32 casos. Med Oral. 2003;8:2-9.
7. Gandolfo S, Richiardi L, Carrozzo M, Broccoletti R, Carbone M, Pagano M et al. Risk of oral squamous cell carcinoma in 402 patients with oral lichen planus: a follow-up study in an Italian population. Oral Oncol. 2004;40(1):77-83.
8. Xue JL, Fan M-W, Wang S-Z, Chen X-M, Li Y, Wang L. A clinical study of 674 patients with oral lichen planus in China. J Oral Pathol Med. 2005;34(8):467-72.
9. Zhang JH, Zhou ZT. Oral lichen planus: a retrospective study of 724 Chinese patients. Zhonghua Kou Qiang Yi Xue Za Zhi. 2007;42(11):669-71.
10. Krutchkoff DJ, Cutler L, Laskowski S. Oral lichen planus: the evidence regarding potential malignant transformation, J Oral Pathol. 1978;7(1):1-7.
11. Eisenberg E, Krutchkoff DJ. Lichenoid lesions of oral mucosa. Diagnostic criteria and their importance in alleged relationship to oral cancer. Oral Surg Oral Med Oral Pathol. 1985;60(3):308-15.
12. Van Der Meij EH, Schepman KP, Smeele LE, Van Der Wal JE, Bezemer PD, Van Der Waal I. A review of the recent literature regarding malignant transformation of oral lichen planus. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999;88(3):307-10.
13. Eisenberg E. Oral lichen planus:a benign lesion. J Oral Maxillofac Surg. 2000;58(11):1278-85.
14. Rödström PO, Jontell M, Mattsson U, Holmberg E. Cancer and oral lichen planus in a Swedish population. Oral Oncol. 2004;40(2):131-8.
15. Lodi G, Scully C, Carrozzo M, Griffiths M, Sugerman PB, Thongprasom K. Current controversies in oral lichen planus: report of an international consensus meeting. Part 2. Clinical management and malignant transformation. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005;100(2):164-78.
16. Kim J, Yook JI, Lee EH, Ryu MH, Yoon JH, Hong JC et al. Evaluation of premalignant potential in oral lichen planus using interphase cytogenetics. J Oral Pathol Med. 2001;30(2):65-72.
17. Van Der Meij EH, Van Der Waal I. Lack of clinicopathologic correlation in the diagnosis of oral lichen planus based on the presently available diagnostic criteria and suggestions for modifications. J Oral Pathol Med. 2003;32(9):507-12.
18. Van Der Meij EH, Schepman KP, Van Der Waal I. The possible premalignant character of oral lichen planus and oral lichenoid lesions:A prospective study. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003;96(2):164-71.
19. Bánóczy J, Csiba Á. Ocurrence of epithelial dysplasia in oral leukoplakia. Analysis and follow-up study of 12 cases. Oral Surg Oral Med Oral Pathol. 1976;42(6):766-74.
20. El Naggar AK, Reichart PA. Proliferative verrucous leukoplakia and precancerous conditions In:Barnes L, Eveson JW, Reichart PA, Sidransky D. Pathology and genetics head and neck tumours. Lion: IARC Press, 2005. p. 180-1. (World Health Organization Classification of Tumours).
21. Epstein JB, Wan LS, Gorsky M, Zhang L. Oral lichen planus: progress in understanding its malignant potential and implications for clinical management. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003;96(1):32-7.
22. Mignogna MD, Fedele S, Lo Russo L, Lo Muzio L, Bucci E. Immune activation and chronic inflammation as the cause of malignancy in oral lichen planus: is there any evidence? Oral Oncol. 2004;40(2):120-30.
1 Mestre em Biopatologia Bucal, Cirurgião-Dentista.
2 Doutora em Biopatologia Bucal, Cirurgiã-Dentista.
3 Professora Doutora de Patologia Geral da FOSJC/UNESP, Médica.
4 Professor Adjunto de Patologia Bucal da FOSJC/UNESP, Cirurgião-Dentista.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 4 de julho de 2008. cod. 5920
Artigo aceito em 5 de setembro de 2008.


