INTRODUÇÃO O tratamento para o câncer avançado de laringe e hipofaringe, cirúrgico ou não, pode acarretar sequelas anatômicas, funcionais e psicossociais1. A cirurgia tem como objetivo a cura e a manutenção da função que são determinados pela extensão do tumor, a quantidade de tecido remanescente e pela técnica de reconstrução. Em tumores nos quais existe a necessidade de remoção da laringe em sua totalidade ou em casos de tumores da hipofaringe com necessidade de remoção da laringe, o fechamento da faringe remanescente pode, na maioria dos casos, ser feito de forma primária, sendo realizado de duas formas, transversal ou em T
2.
Nos tumores da hipofaringe, particularmente nos tumores originados no recesso piriforme, parte da parede faríngea é ressecada em conjunto com o tumor primário que nela se assenta. Assim, o remanescente faríngeo é menor, optando-se pela técnica de fechamento em T ou à custa de retalho3.
Entretanto, as mudanças na anatomia podem causar disfagia de 10% a 58% dos pacientes4,5. A técnica utilizada no fechamento é referida como um fator relacionado à presença de alterações anatômicas6. Num estudo que avaliou 28 pacientes submetidos à laringectomia total (LT), 11 deles com fechamento vertical e 17 com fechamento T observaram a presença de bolsa anterior em 67% dos pacientes com fechamento em T e em todos os pacientes submetidos ao fechamento vertical6.
Em 1962, um estudo da faringe após a LT através de exame videofluoroscópico da faringe e da pressão do esôfago, sugere que a disfagia nestes pacientes está relacionada à recorrência do tumor, à estenose, à regurgitação faríngea na presença de bolsa ou, à incoordenação na contração dos músculos constritores7.
O exame de manofluoroscopia da deglutição (manometria e videofluoroscopia simultânea) foi utilizado com o intuito de verificar a dinâmica das fases oral e faríngea de pacientes submetidos à LT e faringolaringectomia (FL). Na avaliação foi observado aumento do tempo de trânsito oral em toda a amostra. O aumento do tempo de trânsito faríngeo também foi outra alteração detectada em todos os pacientes. Os autores referem que diversos fatores como a mobilidade de língua inadequada, o prejuízo de pressão da hipofaringe superior e inferior e a presença de bolsa anterior interferem na deglutição após a LT e FL. Eles enfatizam que a incidência de disfagia nestes pacientes pode ser subestimada pela ausência de sintomas8.
Alguns sintomas como a regurgitação, a sensação de acúmulo de alimento e o tempo prolongado da refeição podem também indicar a presença de bolsa anterior4. O fato é que a maioria dos pacientes não refere queixas e os sintomas muitas vezes são subvalorizados4-16. Muitos destes pacientes lançam mão de adaptações na alimentação que na maior parte das vezes implicam em restrições alimentares17.
Quando nos referimos à deglutição destes pacientes, não sabemos o quanto ela é funcional, e se as restrições na alimentação interferem na qualidade de vida (QV). O impacto inerente às sequelas do tratamento é um fator a ser considerado não só do ponto de vista clínico e/ou cirúrgico, mas também do paciente, uma vez que o conceito de QV apresenta dimensões específicas relacionadas a fatores psicossociais18.
Diversos estudos abordaram nos últimos anos a QV após o tratamento para o câncer de cabeça e pescoço por meio de questionários genéricos ou específicos. Porém, a deglutição é abordada como mais um aspecto, dificultando a interpretação de sua importância na QV. O questionário UW-QOL (University of Washington Quality of Life), recentemente validado no Brasil, demonstrou ser mais sensível aos aspectos relacionados à deglutição, entretanto não identifica de forma clara sua interferência na QV19,20. É necessária a inclusão de domínios específicos que aprofundem os aspectos relacionados à deglutição e seu impacto na QV21,22.
McHorney et al. elaboraram o questionário SWALQOL (Quality of life in swallowing disorders,) uma ferramenta específica que avalia o impacto das alterações da deglutição na QV23-25. Barros et al. utilizaram o questionário SWAL-QOL para investigar a QV relacionada à deglutição após o tratamento cirúrgico para o câncer avançado de laringe e identificaram o impacto das alterações da deglutição nas escalas desejo, função social e seleção de alimentos. As pontuações foram mais altas para os pacientes que referiram dieta sem restrição de consistência26. Na literatura não encontramos trabalhos que relacionem a avaliação funcional da deglutição com a QV específica após a LT e FL.
O objetivo deste estudo foi avaliar as características da deglutição e a QV relacionada à deglutição (SWAL-QOL) após a LT e FL com fechamento primário em T.
MATERIAL E MÉTODOS Para o estudo prospectivo foi realizado um levantamento do banco de dados disponível do Serviço de Cirurgia de Cabeça e Pescoço da Instituição das cirurgias realizadas entre 1996 e 2006. Participaram desse estudo pacientes com diagnóstico histopatológico de carcinoma espinocelular, estadiado clinicamente pelos critérios estabelecidos pela União Internacional de Combate ao Câncer (UICC)27 e submetidos à FL ou LT com fechamento primário em T. Como critério de inclusão foram considerados os pacientes submetidos à LT com ou sem faringectomia parcial por intenção curativa e exclusiva ou associada à radioterapia, através dos campos cérvico-faciais acrescidos ou não do campo de fossas supraclaviculares. Foram excluídos os pacientes submetidos a outros tratamentos cirúrgicos na região de cabeça e pescoço e com alterações neurológicas, pela interferência dessas na fisiologia da deglutição.
Foram selecionados 138 prontuários e destes, 58 pacientes apresentaram recorrência, metástase ou tinham falecido. Não foi possível entrar em contato com 52 pacientes. A amostra foi constituída de 28 pacientes com idade média de 58,8 anos. O trabalho foi aprovado pelo Comitê de Ética e Pesquisa da Instituição sob o número 484.
Foram estudados os dados pessoais, a presença de queixas de deglutição, o sistema estomatognático e a deglutição por meio da videofluoroscopia da deglutição e a aplicação do questionário SWAL-QOL23-25.
A avaliação videofluoroscópica da deglutição foi realizada em todos os pacientes usando-se o equipamento radiológico da marca Philips (modelo Chalanger®, N 800 HF) e realizada por 1 radiologista e 1 fonoaudióloga. Os pacientes permaneceram sentados nas posições ânteroposterior e lateral durante o exame e o foco da imagem do aparelho foi definido anteriormente pelos lábios, superiormente pelo palato duro, posteriormente pela parede posterior da neofaringe e inferiormente pela bifurcação da via aérea e o esôfago. Os pacientes foram instruídos a deglutir a consistência líquida (água e bário numa proporção de 1:1) e sólida misturada ao bário. O líquido foi oferecido nas quantidades de 5ml (colher) e 20ml (copo) em deglutição contínua. Para a consistência sólida, os pacientes foram orientados a mastigar a bolacha antes de deglutir. Foram analisadas a motilidade orofaríngea, a presença de estase e a severidade da disfagia de acordo com Zerbinatti11.
A fase preparatória e oral foi analisada em relação à formação, controle e ejeção do bolo; o movimento da língua contra o palato e ântero-posterior. Estas variáveis foram julgadas como adequadas e inadequadas e quando inadequadas, a alteração foi classificada em relação ao grau como discreto, moderado ou grave. As estases na cavidade oral também foram analisadas se ausentes ou presentes e se presentes foram classificadas como discretas, moderadas ou graves. A fase faríngea foi analisada levando-se em conta o contato da língua contra a faringe, a presença de alterações anatômicas como bolsa em parede anterior, barra cricofaríngea e fístulas, a motilidade faríngea, a presença de estases em parede anterior e posterior da neofaringe. Para melhor padronização das alterações apresentadas durante a avaliação videofluoroscópica, utilizamos o protocolo adaptado para LT e FL. O grau de disfagia foi classificado de acordo com uma escala de 4 pontos11 (Quadro 1).

Para a análise dos resultados, o julgamento foi dividido nas fases preparatória-oral e faríngea. A análise das variáveis qualitativas do julgamento subjetivo foi realizada em consenso por 3 fonoaudiólogas com experiência superior a 5 anos em interpretação de avaliação funcional de videofluoroscopia da deglutição após LT e FL.
O questionário SWAL-QOL foi utilizado após tradução e adaptação cultural para o português brasileiro seguindo as diretrizes aceitas internacionalmente. O questionário consiste de 44 questões distribuídas em 10 escalas: fardo, desejo, frequência de sintomas, seleção de alimentos, comunicação, medo, saúde mental, função social, sono e fadiga. As questões referentes às escalas abordam alguns aspectos que relacionam os itens supracitados à deglutição, por exemplo, na escala fardo: "Lidar com meu problema de deglutição é muito difícil..."; na escala medo: "Preocupo-me em ter pneumonia"; na escala sono: "Tem problema quando está dormindo?". As respostas foram convertidas em pontuações que variaram de 0 a 100 (pior e melhor pontuação)23-25. O questionário também avalia a autopercepção do paciente quanto à saúde global.
A descrição das variáveis contemplou as seguintes medidas-resumo: variáveis paramétricas: frequência (mínimo, máximo, média aritmética simples, desvio-padrão, mediana e respectivos totais, quando fosse o caso) e variáveis não-paramétricas: frequência e percentual. O Teste de Mann-Whitney foi aplicado para verificação de diferenças entre duas categorias da variável-base; o Teste de Kruskal- Wallis, para verificação de diferenças entre três ou mais categorias da variável-base e o teste de Qui-quadrado, ajustado pela Estatística de Fisher, para verificação do grau de associação entre os pares de variáveis de interesse.
RESULTADOS Participaram deste estudo 28 pacientes, 15 submetidos à LT e 13 à FL com idade média de 58,8 anos. As características demográficas, clínicas e de tratamento estão especificadas na Tabela 1.
No momento da avaliação três (10,7%) pacientes utilizavam outras vias alternativas de alimentação, sendo dois com uso de sonda e um gastrostomia. O paciente que se alimentava por meio de gastrostomia foi submetido a tratamento prévio para o câncer de laringe através da radioterapia (protocolo de preservação de órgãos) e apresentava alteração severa na mobilidade da língua e estava iniciando terapia para adaptação e treino de estratégias para facilitar a fase oral da deglutição e garantir suporte nutricional. Dois pacientes se alimentavam por sonda devido a uma fístula faringo-cutânea.
Na anamnese, 6 (21,4%) pacientes referiram queixa de deglutição sendo 3 (10,7%) LT e 3 (10,7%) FL.
Na avaliação do sistema estomatognático observamos que 21 (75%) dos pacientes eram desdentados parciais e 7 (25%) eram desdentados totais. A alteração na mobilidade de língua foi detectada em 2 pacientes, sendo um de origem congênita e o outro supracitado, devido ao tratamento de preservação de órgãos.
Na avaliação videofluoroscópica da deglutição, especificamente na fase preparatória oral, houve predomínio de alteração na formação do bolo em 12 exames (42,8%) seguido de aumento do tempo de trânsito oral em 10 (35,7%) dos casos. Na fase faríngea foram identificadas a prevalência de estases na orofaringe em 18 (64,2%) exames e hipofaringe em 12 (48,3%). Outra alteração observada foi o refluxo, sendo 2 (7%) esofágico e 1 (3,5%) faringo-oral. Em relação às alterações anatômicas foram identificadas bolsa em parede anterior, barra cricofaríngea e estenose na anastomose. A deglutição foi considerada funcional em 10 (35,7%) casos e foi diagnosticada disfagia em 18 (64,3%) pacientes. A disfagia de grau discreto (D1) foi observada em 12 (43%) dos exames, moderado (D2) em 4 (14%) e severo (D3) em 2 (7%). Para facilitar a análise estatística, redistribuímos a amostra e agrupamos os casos classificados com disfagia de grau moderado e severo (D2 / D3). Dessa forma, o grau de disfagia foi redistribuído em D1 e D2 / D3. A distribuição do grau de severidade da disfagia está especificada na Tabela 2.
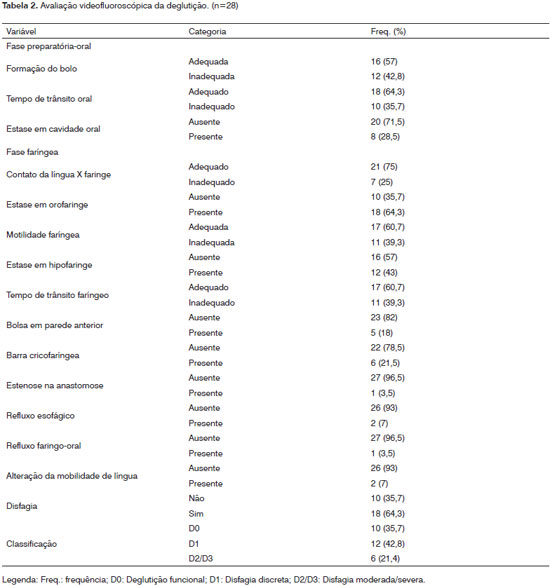
Quanto ao grau das alterações, tanto na fase preparatória- oral quanto faríngea foi observada a prevalência de grau discreto em relação a todas as variáveis analisadas.
As pontuações do questionário SWAL-QOL indicaram boa QV. As escalas comunicação (47,7), duração da alimentação (50,3) e função social (66) apresentaram as pontuações mais baixas. A distribuição das pontuações referentes a cada escala está especificada na Tabela 3.
A saúde foi classificada como excelente por 4 (14%) pacientes do grupo, muito boa por 8 (29%), boa por 13 (46,4%) e regular por 3 (10,7%). Para facilitar a análise estatística, agrupamos os pacientes que classificaram sua saúde como excelente com o grupo que com saúde muito boa. Desta forma, a estratificação da autoclassificação da saúde ficou distribuída como excelente/muito boa: 12 (42,8%), boa: 13 (46,4%) e regular: 3 (10,7%).
A análise estratificada da presença de queixas e o SWAL-QOL indicou maior comprometimento na QV relacionada à deglutição nos pacientes que referiram queixas de deglutição. O Teste de Mann-Whitney indicou diferença entre as pontuações dos dois grupos, com significância estatística para os pacientes que referiram queixas de deglutição nas escalas fardo (p=0,036) e saúde mental (p=0,031). Também verificamos pontuações menores no grupo com queixas de deglutição, porém sem significância estatística nas escalas duração da alimentação (29±40), função social (40±41,5), comunicação (41,6±28), desejo (68,3±28,7) e medo (67,7±32,2).
Ao comparar o grau da disfagia e a QV relacionada à deglutição, as pontuações indicaram maior impacto na escala duração da alimentação com maior comprometimento nas disfagias mais graves - D2 / D3 (29±40). Neste grupo as escalas função social (40±41,5), comunicação (41,6±28), fardo (58,3±33,2) e desejo (61±28,7) apresentaram pontuações mais baixas sem significância estatística.
Foi constatada diferença entre estes três grupos (D0 X D1 X D2 / D3) com significância estatística para a escala saúde mental (p=0,030). (Tabela 4) Ao observar uma diferença estatisticamente significante na escala saúde mental do questionário SWAL-QOL, foi aplicado o teste de Mann-Whitney com o intuito de identificar a diferença entre as categorias do grau da disfagia. A diferença foi constatada entre D0 e D2 / D3 (p=0,012).
Ao analisar as características das alterações da deglutição de acordo com a cirurgia (LT X FL), observamos o predomínio de alterações nas fases preparatória-oral e faríngea no grupo submetido à FL em quase todas as variáveis analisadas. Entretanto, o teste de Qui-quadrado ajustado pela estatística de Fisher indicou diferença com significância estatística para a variável tempo de trânsito oral inadequado no grupo submetido à FL (p=0,002).
Quanto à consistência dos alimentos, observamos que 30,7% dos pacientes submetidos à FL e 26,3% LT tinham restrição para a consistência sólida. Constatamos alimentação exclusiva por via alternativa em 15,3% do grupo FL e em 6,7% LT. Ao aplicar o teste de Qui-quadrado ajustado pela estatística de Fisher para verificar o grau de associação entre os pares das variáveis, não observamos diferença estatística (p=0,602).
A disfagia foi detectada nos dois grupos sendo 10 (66,7%) no grupo LT e 11 (84,6%) no grupo FL. Nos 2 grupos a disfagia foi predominantemente discreta (LT - 46,7%, FL -61,5%).
Ao verificar as pontuações do SWAL-QOL nos 2 grupos cirúrgicos LT e FL, observamos pontuações menores nos dois grupos nas escalas duração da alimentação (LT- 51,6±42,4; FL- 48,7±37,4) e comunicação (LT- 55±29,8; FL- 39,4±34,5). Quando comparamos as pontuações observamos uma diferença maior nas escalas seleção de alimentos (LT- 80,8±23,5; FL- 69,2±33,3) e função social (LT- 80,6±28, FL- 49,2±40,5). Entretanto estas diferenças não foram estatisticamente significantes.
DISCUSSÃO Na anamnese apenas um pequeno percentual (21,4%) referiu queixa de deglutição. Estes pacientes se alimentavam ou por via alternativa ou com restrição de consistências. Entretanto, a adaptação da consistência dos alimentos foi relatada por 28,5% da amostra. O sintoma de disfagia nestes pacientes pode se manifestar devido aos efeitos tratamento radioterápico na motilidade orofaríngea, pela ausência ou falta de elementos dentários e pela adaptação dos músculos constritores médios e inferiores6,7,9-12. Nesta amostra, 50% dos sujeitos que referiram queixas de deglutição eram desdentados e todos foram submetidos à radioterapia. É provável que as alterações decorrentes da ausência de dentes e da xerostomia e sua respectiva interferência na fase oral sejam muito mais sensíveis à percepção do paciente do que as alterações da fase faríngea e por isto, o paciente muitas vezes não apresenta sintomas. Outro fator que deve ser considerado e pode ser também um indicador da presença da disfagia é a dificuldade em manter dieta com variação de consistências14,17. A peculiaridade das características da disfagia destes pacientes parece ser subvalorizada tanto pelo clínico, quanto pelo próprio paciente.
Mesmo com o pequeno número de pacientes com sintomas de disfagia, na avaliação videofluoroscópica da deglutição foram observadas alterações funcionais e anatômicas na fase preparatória-oral e faríngea e diagnosticada disfagia em 64,3% dos exames.
Na fase preparatória-oral identificamos principalmente a formação do bolo inadequada e tempo de trânsito aumentado. A disfagia pode manifestar-se devido aos efeitos do tratamento radioterápico na motilidade orofaríngea, pela ausência ou falta de elementos dentários e pela adaptação do jogo pressórico dos músculos constritores médios e inferiores6,7,9,12. Os efeitos da radioterapia, como a alteração do paladar, a redução da produção de saliva e fibrose muscular associadas à falta de elementos dentários, podem interferir no status da fase preparatória-oral e comprometê-la. Nessa amostra, 50% dos sujeitos que referiram queixas de deglutição eram desdentados e todos foram submetidos à radioterapia. Apenas três pacientes do estudo não foram submetidos à radioterapia, porém, não foram observadas diferenças entre esses pacientes e o restante da amostra.
As disfunções da fase preparatória-oral podem interferir no desempenho da fase subsequente pela própria relação de continuidade dos eventos biomecânicos da deglutição provocando estases em oro e hipofaringe, como observado nesta amostra.
Outra alteração que pode contribuir para a presença de disfunções na fase faríngea é a bolsa de parede anterior.
Alguns pacientes apresentam estases sintomáticas/assintomáticas na região da bolsa, regurgitação e dificuldade no clareamento destes resíduos e consequente aumento do tempo de trânsito faríngeo7,8,10-12. Entretanto, é importante considerar que a mera presença de alteração anatômica não indica uma disfunção8. Em nosso estudo, dos 5 pacientes que apresentavam bolsa de parede anterior, um total de 4 (75%) apresentou disfagia.
A incoordenação causada pela adaptação da musculatura dos constritores da neofaringe após a LT também têm sido referida em diversos estudos como fator causal da disfagia. McConnel et al. demonstraram que após a LT a média do tempo de trânsito faríngeo duplica, havendo necessidade de grande força de propulsão para vencer o aumento da resistência faríngea8. Na avaliação videofluoroscópica a motilidade faríngea inadequada e o aumento do tempo de trânsito faríngeo foram identificados em 39% dos exames. Quando comparamos os pacientes de acordo com a cirurgia, observamos maior ocorrência de alterações no grupo submetido à FL em quase todas as variáveis analisadas, porém sem diferenças estatisticamente significantes. Um estudo que abordou a motilidade esofágica de 15 sujeitos após a LT constatou que o esfíncter esofágico superior destes pacientes apresenta um significante decréscimo na pressão de repouso e de contração máxima, na extensão do relaxamento e na coordenação do movimento. Os autores indicam o prejuízo causado no músculo constritor faríngeo e a ruptura de parte do plexo faríngeo, que inerva os músculos constritor faríngeo e cricofaríngeo como responsáveis pelas alterações de pressão após a cirurgia28. Pela própria extensão da cirurgia, espera-se maior ocorrência de alterações na deglutição após a FL, no entanto, na amostra estudada, não se observaram diferenças entre os dois grupos cirúrgicos. É provável que o número reduzido da amostra tenha interferido nos achados.
Embora a disfagia tenha sido identificada em mais da metade da amostra, de uma forma geral o SWAL-QOL indicou boas pontuações. Estes resultados corroboram a literatura e podem ser justificados pelo fato de que provavelmente o paciente priorize a cura da doença e talvez subvalorize alguns aspectos secundários como a deglutição18,22,26. Alguns estudos postulam que num período de 6 a 12 meses de pós-tratamento as pontuações retornam ou ainda são superiores as do pré-tratamento29,30. Nesse estudo, os pacientes avaliados tinham em média 31,9 meses de pós-tratamento.
As pontuações do questionário indicaram impacto na QV específica para os pacientes que referiram queixas de deglutição em relação às escalas fardo e saúde mental.
Nesse mesmo grupo as pontuações também foram mais baixas nas escalas duração da alimentação e função social, porém sem diferenças estatisticamente significantes. A presença de disfagia de grau mais severo também indicou comprometimento em relação à saúde mental. Porém, nos casos de deglutição funcional as pontuações do SWALQOL foram mais altas indicando boa QV. Nos casos de disfagia discreta e moderada/severa as pontuações foram mais baixas nas escalas duração da alimentação, desejo e função social. Este dado aponta para o fato de que mesmo discreta, a disfagia após a LT e FL já representa um comprometimento associado a estes fatores. O SWAL-QOL parece ter refletido esta relação entre alteração funcional e impacto na QV após a LT e FL. Este fato reforça a afirmação de que a inclusão de domínios específicos é fator importante para avaliação do impacto das alterações da deglutição na QV21,22.
Embora tanto o exame videofluoroscópico quanto o questionário não tenham indicado diferenças entre os resultados dos dois grupos cirúrgicos, as pontuações foram mais baixas no grupo FL nas escalas duração da alimentação, função social e seleção de alimentos. É provável que as sequelas da extensão cirúrgica sejam de fato mais perceptíveis para estes pacientes com repercussão na função social. Ward et al. observou em sua amostra os pacientes submetidos à FL com disfagia persistente apresentam altos níveis de incapacidade e desvantagem com repercussão na função social e emocional14. De forma geral, nossos resultados permitem inferir que as alterações de deglutição após a LT e FL podem ter uma relação com a QV relacionada à deglutição de forma mais direta com o fardo e a saúde mental e indireta com a duração da alimentação e a função social.
Alguns aspectos como a investigação da presença de queixas e do estilo de dieta podem servir como indicadores importantes da necessidade de uma avaliação objetiva como a videofluoroscopia da deglutição. O SWAL-QOL também parece ser uma ferramenta que pode nortear a clínica fonoaudiológica através da percepção do paciente caracterizando as alterações na deglutição após a LT.
CONCLUSÕES A deglutição após a LT e FL com fechamento primário em T pode ser caracterizada por alterações anatômicas e funcionais. Essas alterações podem acarretar disfagia de grau predominantemente discreto com repercussão na QV relacionada à deglutição.
A análise da QV através do SWAL-QOL apontou uma relação entre a presença de disfagia de grau moderado/severo e o impacto na QV na escala saúde mental.
REFERÊNCIAS BIBLIOGRÁFICAS 1. List MA, Ritter-Sterr CA, Lansky SB. A performance status scale for head and neck cancer patients. Cancer. 1990;66:654-9.
2. Qureshi SS, Chaturvedi P, Pai PS, Chaukar DA, Deshpande MS, Pathak KA. A prospective study of pharyngocutaneous fistulas following total laryngectomy. J Cancer Res Ther. 2005;1(1):51-6.
3. Dedivitis RA, Ribeiro KC, Castro MA, Nascimento PC. Pharyngocutaneous fistula following total laryngectomy. Acta Otorhinolaryngol Ital. 2007;27(1):2-5.
4. Balfe DM, Koehler RE, Setzen M, Weyman PJ, Baron RL, Ogura JH. Barium Examination of the Esopahgus after Total laryngectomy. Radiology. 1982;143(2):501-8.
5. Nayar RC, Sharma VP, Arora MML. A study of pharynx after laryngectomy. J Laryngol Otol. 1984;98:807-10.
6. Davis RK, Vincent ME, Shapsay SM, Strong MS. The anatomy of "T" versus vertical closure of the hypopharynx after laryngectomy. Laryngoscope. 1982;92:16-20.
7. Kirchner JA, Scatliff JH, Dey FL, Sheedd DP: The pharynx after laryngectomy. Laryngoscope. 1963;73:18-33.
8. Mc Connel FMS, Mendelsonh MS, Logemann JA. Examination of swallowing after total laryngectomy using manofluorography. Head Neck. 1986;94:3-12.
9. Hui YDLO, Wei WI, Yuen PW, Lam LK, Ho WK. Primary closure of pharyngeal remnant after total laryngectomy and partial pharyngectomy: how much residual mucosa is sufficient? Laryngoscope. 1996;16:490-4.
10. Pennings RJE, van den Hoogen FJA, Marres HAM. Laser treatment of symptomatic anterior pharyngeal pouches after laryngectomy. Head Neck. 1999;21(4):310-4.
11. Zerbinatti FAB. Avaliação videofluoroscópica da deglutição após laringectomia e faringolaringectomia total [Monografia de conclusão do curso de pós-graduação Lato Sensu]. São Paulo: Fundação Antonio Prudente - Curso de Especialização em Motricidade Oral;2004.
12. Salgado P, Ramos T. Avaliação videofluoroscópica da deglutição após laringectomia total e faringolaringectomia [Monografia de conclusão do curso de pós-graduação Lato Sensu]. São Paulo: Fundação Antonio Prudente;2006.
13. Witt ME. Food for life: management of swallowing related issues in head neck cancer. Dev Support Cancer Care. 1999;3:43-54.
14. Ward EC, Bishop B, Frisby J, Stevens M. Swallowing outcomes following laryngectomy and pharyngolaryngectomy. Arch Otolaryngol Head Neck Surg. 2002;128:181-6.
15. Rosales Solis AA, Hernández-Guerrero A, Sobrino Cossio S, Frias Medivil M, Córdov Pluma VH, Granados Garcia M, et. al. Pharyngoesophageal stenosis following surgery and radiotherapy in patients with advanced laryngeal cancer. Rev Gastroenterol Mex. 2004;69 (1):8-15.
16. Coleman JJ 3rd, Searles JM Jr, Hester TR, Nahai F, Zubowicz V, Mc- Connel FM, et. al. Ten years experience with the free jejunal autograft. Am J Surg. 1987;154:394-8.
17. Pillon J, Gonçalves MI, De Biase NG. Changes in eating habits following total and frontolateral laryngectomy. São Paulo Med J. 2004;122:195-9.
18. Mohide EA, Archibald SD, Tew M, Young JE, Haines T. Postlaryngectomy Quality-of-life Dimensions Identified by patients and health care professionals. Am J Surg. 1992;164:619-22.
19. Hassan SJ, Weymuller EAJR. Assessment of quality of life in head and neck cancer patients. Head Neck. 1993;15(6):485-96.
20. Vartanian JG, Carvalho AL, Yueh B, Priante AV, de Melo RL, Correia LM, et. al. Long Term quality of life evaluation after head and neck cancer treatment in a developing country. Arch Otolaryngol Head Neck. 2004;130:1209-13.
21. Gliklich RE, Goldsmith TA, F unk GF. Are head and neck specific quality of life measures necessary? Head Neck. 1994;19:474-80.
22. Mowry SE, LoTempio MM, Sadeghi A, Wang KH, Wang MB.Quality of life outcomes in laryngeal and oropharyngeal cancer patients after chemoradiation. Otolaryngol Head Neck Surg. 2006,135:565-70.
23. McHorney CA, Bricker DE, Kramer AE, Rosenbek JC, Robbins J, Chignell KA, et. al. The SWAL-QOL outcomes tool for oropharyngeal dysphagia in adults: I - conceptual foundation and item development. Dysphagia. 2000;15:115-21.
24. McHorney CA, Bricker DE, Robbins J, Kramer AE, Rosenbek JC, Chignell KA. The SWAL-QOL outcomes tool for oropharyngeal dysphagia in adults: II - item reduction and preliminary scaling. Dysphagia. 2000;15:122-33.
25. McHorney CA, Robbins J, Lomax K, Rosenbek JC, Chignell K, Kramer AE, et.al. The SWAL-QOL and SWAL-CARE outcome tools for oropharyngeal dysphagia in adults: III - documentation of reliability and validity. Dysphagia. 2002;17:97-114.
26. Barros APB, Portas JG, Queija DS, Lehn CN, Dedivitis RA. Autopercepção da desvantagem vocal (VHI) e qualidade de vida relacionada à deglutição (SWAL-QOL) de pacientes laringectomizados totais. Rev Bras Cir Cabeça Pescoço. 2007;36(1):33-7.
27. Sobin LH. editors. TNM Classification of malignant tumours: larynx - 5th ed. New York, Wiley-Liss. 1997;33-7.
28. Choi EC, Hong WP, Kim CB, Yoon CH, Nam JI, Son EJ, et. al. Changes of esophageal motility after total laryngectomy. Otolaryngol Head Neck Surg. 2003;128(5):691-9.
29. Terrell JE, Ronis DL, Fowler KE, Bradford CR, Chepeha DB, Prince ME, et al. Clinical predictors of quality of life in patients with and neck cancer. Arch Otolaryngol Head Neck Surg. 2004;130(4):401-7.
30. Murry T, Madasu R, Martin A, Robbins KT. Acute and chronic changes in swallowing and quality of life following intraarterial chemoradiation for organ preservation in patients with advanced head and neck cancer. Head Neck. 1998;210:31-7.
1 Mestre em Ciências pelo Curso de Pós-Graduação em Ciências da Saúde do Hospital Heliópolis - HOSPHEL, São Paulo, Brasil. Especialista em Voz pelo CEV, São Paulo. Fonoaudióloga do Serviço de Reabilitação de Voz, Fala e Deglutição, Hospital Heliópolis - HOSPHEL, São Paulo, Brasil.
2 Especialista em Voz pelo CEV, São Paulo. Fonoaudióloga do Serviço de Reabilitação de Voz, Fala e Deglutição, Hospital Heliópolis - HOSPHEL, São Paulo, Brasil.
3 Professor Livre Docente pela Fundação Lusíada UNILUS, Professor do Curso de Pós-Graduação em Ciências da Saúde do Hospital Heliópolis, São Paulo.
4 Doutor em Medicina pelo Curso de Pós-graduação em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Universidade Federal de São Paulo - Escola Paulista de Medicina, São Paulo, Brasil, Chefe do Serviço de Cirurgia de Cabeça e Pescoço do Hospital Heliópolis, São Paulo, Brasil.
5 Doutora em Oncologia, Fundação Antônio Prudente, FAP, São Paulo, Brasil, Chefe do Serviço de Reabilitação de Voz, Fala e Deglutição, Hospital Heliópolis - HOSPHEL, São Paulo, Brasil.
Hospital Heliópolis - São Paulo
Endereço para correspondência: Rua Cônego Xavier 276 5º andar São Paulo SP 04231-030.
CAPES - Coordenação de Aperfeiçoamento de Pessoal de Nível Superior
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 28 de março de 2008. cod. 5784
Artigo aceito em 14 de setembro de 2008.


