INTRODUÇÃOA otospongiose é uma doença caracterizada pela distrofia primária do metabolismo ósseo acometendo a cápsula ótica e promovendo muitas vezes uma fixação do estribo na janela oval, resultando em hipoacusia condutiva sensorial ou mista. É uma doença hereditária com padrão de transmissão autossômica dominante, com penetrância incompleta (aproximadamente 40%) e expressão variável. A anquilose estapedovestibular foi descrita pela primeira vez em uma necropsia realizada por Antônio Valsalva no ano1753, sendo que mais de um século depois Kessekl realizou a primeira mobilização do estribo. Entretanto, foi somente em 1958 que John Shea introduziu a cirurgia para o tratamento da otospongiose com uso de próteses, popularizando uma técnica que vem se modificando até os dias atuais1-9.
Desde sua descrição inicial, vários materiais vêm sendo utilizados na confecção das próteses, mas até o momento não se encontraram grandes diferenças nos resultados audiológicos resultantes da utilização destes diferentes tipos. Todos esses trabalhos são provenientes de cirurgias realizadas por cirurgiões experientes10-13.
A realização deste procedimento em programa de treinamento de médicos residentes é descrita por diferentes autores, sempre com resultados inferiores aos descritos por cirurgiões experientes. Alguns considerando segura a realização do procedimento em serviços de residência, outros questionando sua continuidade14-17.
O objetivo desse estudo é verificar se existe diferença nos resultados cirúrgicos com o uso de dois tipos de próteses utilizados rotineiramente em nosso meio para a cirurgia da otospongiose (teflon - grupo I e mista de metal teflon - grupo II) em um programa de treinamento de médicos residentes de um serviço universitário, através da análise e comparação de limiares audiométricos pré e pós-operatórios e das complicações cirúrgicas.
MATERIAL E MÉTODOSForam estudados, retrospectivamente, dados de pacientes submetidos a tratamento cirúrgico da otospongiose no período de maio de 1988 a agosto de 2005. Nesse período selecionamos 189 procedimentos que possuíam descrição cirúrgica completa,dados audiométricos pré e pós-operatórios ecom seguimento mínimo de um ano após a intervenção. Foram excluídas as orelhas que tinham cirurgia prévia. Todos os procedimentos foram realizados sob anestesia geral com entubação orotraqueal, em pacientes hospitalizados, como parte do treinamento de residência médica do referido hospital. Sempre houve supervisão direta do autor (CD) ou de outros três cirurgiões professores do serviço.
Os dados, obtidos através da revisão de prontuários, foram compilados em um protocolo, sendo coletadas informações de identificação (data de nascimento, gênero, raça), detalhes relevantes do procedimento cirúrgico (orelha operada, tipo de cirurgia realizada, cirurgia prévia da mesma orelha), complicações trans e pós-operatórias e resultados das audiometrias tonais (nas freqüências 0,25, 0,5, 1, 2, 3, 4, 6 e 8 kHz para condução aérea, e 0,5, 1, 2, 3 e 4 para condução óssea) e vocais realizadas antes e depois do procedimento cirúrgico. Os exames audiométricos foram executados com audiômetro Amplaid AD27, em cabine com isolamento acústico adequado, por fonoaudiólogas contratadas nosso serviço. Quando um limiar de condução aérea ou óssea em certa freqüência era registrado como não-mensurável, um valor de 10 dB acima da capacidade do aparelho foi considerado como o limiar18.
Cada cirurgia foi analisada separadamente, sendo que alguns pacientes foram incluídos mais de uma vez no estudo, por serem submetidos a procedimento em ambas as orelhas (n=51). Utilizou-se prótese de teflon em 67 procedimentos e mista em 122.
O grupo de pacientes tinha, na cirurgia, idade entre 16 e 77 anos (média 42±10); 69,8% eram do gênero feminino, e 97,3%, caucasóides. O tempo médio de acompanhamento dos pacientes no pós-operatório foi de 22,8 (±26,57) meses.
Foram comparadas as audiometrias pré e pós-operatórias para: (1) o limiar de cada freqüência, separadamente, de condução aérea e óssea; (2) a média aritmética dos limiares de 0,5, 1, 2 e 3 kHz para a condução aérea e óssea, conforme as diretrizes do Committee on Hearing and Equilibrium19para apresentação de resultados envolvendo perda auditiva condutiva; nas audiometrias sem resultados de limiar em 3 kHz, este foi obtido pela média aritmética dos valores de 2 e 4 kHz18; (3) o gap aéreo-ósseo obtido pela subtração das médias de limiares de condução aérea e óssea; e (4) o índice de reconhecimento da fala (IRF). Pacientes que não realizaram audiometrias tonais ou vocais, pré ou pós-operatórias foram excluídos da análise.
Os resultados, assim como o sucesso cirúrgico, são apresentados através dos Amsterdam Hearing Evaluation Plots (AHEPs), propostos por De Bruijn et al.20. O resultado cirúrgico foi considerado excelente quando a condução aérea pós-operatória foi melhor que a óssea pré-operatória (melhora dos limiares ósseos); satisfatório quando a diferença entre a condução aérea pós-operatória e a condução óssea pré-operatória foi menor que 20 dB e insatisfatório nos demais casos.
A análise estatística dos dados foi realizada utilizando o teste t de Student para amostras pareadas; diferenças foram consideradas estatisticamente significativas para valores de p menores ou iguais a 0,05. Os dados foram compilados e analisados utilizando-se o software SPSS for Windows 10.0.
O estudo foi aprovado pelo comitê de ética do nosso hospital universitário sob o número 078/05.
RESULTADOSNa Tabela 1 são apresentados os valores médios dos limiares pré e pós-operatórios das conduções aérea e óssea, do gap aéreo-ósseo e do IRF (índice de reconhecimento da fala), sendo os primeiros dados referentes aos pacientes em que se utilizou a prótese de teflon (grupo I) e a Tabela 2 para aqueles que se utilizou prótese mista de teflon e metal (grupo II). Houve uma melhora estatisticamente significativa para os limiares de todas as freqüências da condução aérea, excetuando-se os 8 kHz (Figura 1). Também houve melhora significativa na condução óssea nas freqüências 1, 2 e 3 kHz, porém em nenhuma dessas a melhora excedeu 4 dB (Figura 2). Em média, o ganho na condução aérea foi de foi 25,18 dB (±22,53 p<0,05) para o grupo I e de 24,99 dB (±15,3 p<0,05) para o grupo II. O ganho na condução óssea foi de 2,56 dB (p<0,05) para o grupo I e de 3,94 dB (p<0,05) para o grupo II. O gap aéreo-ósseo diminuiu em média 21,90 dB (±14,85, p<0,05) após o procedimento cirúrgico no grupo I e 21,37 dB (±12,12 p<0,05) no grupo II. Das 189 cirurgias, havia resultados de audiometria vocal de 151 orelhas, sendo 60 no grupo I e 91 no grupo II. O ganho médio do IRF foi 22,33 dB (±22,45,p<0,05) no grupo I e 26,10 (±14,79, p<0,05) no grupo II (Figura 3). Não encontramos diferença estatisticamente significativa na comparação dos resultados entre os grupos (p> 0,05).
No pré-operatório, 93,85% e 94,74% das orelhas dos grupos I e II respectivamente tinham gap aéreo-ósseo superior a 20 dB. Com o procedimento, o gap foi reduzido para um valor igual ou inferior a 20 dB em 80,6% e 85,04% das orelhas, e igual ou inferior a 10 dB em 66,13% e 60,7% respectivamente no grupo I e II. Apenas 19,3% e 14,9% das pacientes nos respectivos grupos de I e II permaneceram com gap acima de 20 dB (Figura 4). Não evidenciamos diferença na comparação desses resultados entre os dois grupos (p>0.05).

Figura 4. Gap pós operatório
Em todas as freqüências houve melhora dos valores da condução aérea em relação ao pré-operatório, não sendo estatisticamente significativa essa diferença na freqüência de 8 kHz (p>0,05). Na condução óssea também encontramos melhora dos valores, não sendo estatisticamente significativo nas freqüências de 0,5 e 4 kHz. O gap aéreo-ósseo para todas as freqüências, assim como o IRF melhoraram com o procedimento cirúrgico (p< 0,05), sem diferença na comparação entre os grupos (p>0,05).
Considerando os critérios de sucesso definidos pelos AHEPs, a taxa de insucesso foi de 7,5 e 17,2% dos casos nos respectivos grupos I e II, sem diferença entre eles (p>0,05) (Figura 5).
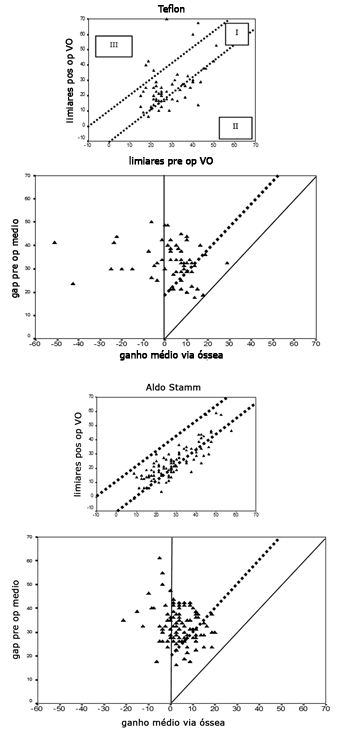
Figura 5. Resultados audiométricos das cirurgias visualizadas com AHEPS. Primeiro para prótese de teflon e o segundo para prótese mista. A - Condução óssea (VO) pré e pós-operatória traçados por orelhas operadas. As duas linhas diagonais contem as áreas com condução óssea não varia mais do que 10dB (área I) Em II - melhora da VO causada pelo efeito de Cahart; em III - dano coclear (queda em VO > 10 dB). B. Ganho pós-operatório na condução óssea traçado contra gap aéreo ósseo pré-operatório para orelhas individuais. A linha sólida diagnonal indica o fechamento total da diferença entre condução aérea e óssea pré-operatórias. Um insucesso cirúrgico - alteração negativa na condução aérea ou alteração na condução aérea não suficiente para fechar a diferença entre condução aérea pré e pós-operatórias para menos de 20 dB - valores acima da linha pontilhada. Abaixo da linha sólida encontram-se os valores em que o ganho na condução aérea foi maior que o esperado a partir do gap pré operatório ("overclosure").
Foram observadas as seguintes complicações pós-operatórias: 5 casos de perfuração de membrana timpânica (1 no grupo 1 e 4 no grupo 2), 2 casos de vertigem permanente, ambos no grupo 2, 7 casos de hipoacusia profunda, sendo 3 (4%) no grupo I e 4 (3,2%) no grupo II.
DISCUSSÃOA estapedotomia é o procedimento de escolha para tratamento da surdez condutiva secundária a otospongiose estapediana. Em nosso hospital universitário, os médicos residentes participam do procedimento durante o terceiro ano de treinamento, sempre sob supervisão direta de um professor orientador. Antes de participarem ativamente, realizam observação de cirurgias realizadas por cirurgiões mais experientes e treinam o procedimento no laboratório de dissecção do osso temporal. Todos os procedimentos são realizados sob anestesia geral, facilitando sua execução por médicos em treinamento, diminuindo as preocupações como tempo de duração da cirurgia.
Houve melhora na condução aérea após a cirurgia em ambos os grupos, embora no limite inferior, esse achado encontre-se em concordância com os dados descritos por outros autores, que descrevem melhora entre 22 e 32 dB na condução aérea. Todas as freqüências avaliadas, exceto a de 8 kHz, apresentaram diferença estatisticamente significativa entre os limiares pré e pós-operatórios. Este padrão de melhora importante nas freqüências mais graves, menos acentuada em 4 kHz, e discreta ou nenhuma nas freqüências mais agudas (6 e 8 kHz), também é observado na literatura10-18,21-25.
Na condução óssea, a diferença das médias dos limiares de 1, 2 e 3 kHz pré e pós-operatórios foi estatisticamente significativa, fato que deve ser atribuído ao grande tamanho da amostra, não implicando em diferença clínica, como é observado, por exemplo, na freqüência de 2 kHz, em que a melhora média foi de apenas de 3 a 4 dB, conforme o grupo avaliado. Dados similares foram apresentados por outros pesquisadores10-18,20,21,24. Encontramos incidência de dano coclear em 3,2 a 4% dos casos, respectivamente nos grupos I e II superior aos dados descritos por De Bruijn et al.18, e semelhantes aos descritos por Frías et al.21.
A cirurgia da otospongiose tem melhores resultados na condução aérea em freqüências mais graves (0,5 a 3 kHz). Em uma determinada proporção de pacientes pode até levar a um ganho na percepção da audição sensório-neural.
Existe grande variação dos critérios audiométricos utilizados para definir sucesso cirúrgico, dificultando a comparação entre resultados apresentados por diferentes autores. Em nosso estudo, tentamos minimizar estas disparidades utilizando as diretrizes do Committee on Hearing and Equilibrium18 e o método proposto por De Bruijn et al.19, os quais nos pareceram mais adequados, facilitando as comparações entre os estudos. Esse método permite que o efeito da cirurgia em cada orelha possa ser deduzido para cada orelha individualmente. Permite que os resultados favoráveis e não favoráveis possam ser facilmente identificados.
Avaliando o sucesso da cirurgia pelo gap aéreo-ósseo pós-operatório, modo de apresentação de resultados usado por diversos autores21,24,25, obtivemos gap aéreo-ósseo menor ou igual a 10 dB em 66,13% e 60,7% dos casos, e menor ou igual a 20 dB 80,6% e 85,04% das orelhas, respectivamente nos grupos I e II. A comparação desses dados com os da literatura fica difícil devido à diversidade dos critérios usados na apresentação dos resultados.
Considerando os critérios de sucesso definidos pelos AHEPs, encontramos uma taxa de insucesso em 7,5 e 17,2% dos casos nos respectivos grupos I e II, semelhante à descrita por De Bruijn et al. (10,9%) apenas para o grupo I e o dobro no grupo II17. Isso pode ser explicado pela inexperiência dos cirurgiões em treinamento.
Devido às suas implicações na comunicação, a audiometria vocal (IRF) deveria ser mais valorizada na análise de critérios de sucesso de cirurgias otológicas que visam à melhora da audição. Nos casos por nós revisados, houve um ganho no IRF superior a 20 dB em 70% no grupo I e 68,13% no grupo II. Enquanto que superior a 10 dB em 73,3 e 83,5%, respectivamente, para os grupos I e II.
A comparação dos resultados audiológicos entre os pacientes submetidos à cirurgia com utilização da prótese de teflon ou mista não mostrou diferença como já sugeriam os estudos descritos na literatura em procedimentos realizados por cirurgiões experientes. Em relação à taxa de complicações também não se encontrou diferença. Entretanto, por ser um estudo retrospectivo de pesquisa em prontuários, as freqüências das complicações tendem a ser subestimados. Isso também poderia explicar a discordância entre os estudos quanto a complicações trans e pós-operatórias.
CONCLUSÕESComo observado na literatura não observamos diferenças comparando o tipo de prótese utilizada na cirurgia do estapédio, apesar de os resultados audiológicos terem sido inferiores aos descritos na literatura para cirurgiões experientes. A incidência de complicações por sua vez não foi superior à publicada na literatura. Acreditamos ser válida a execução desse procedimento em serviços de treinamento de médicos residentes, destacando a importância do treinamento prévio em laboratório de osso temporal, a observação de procedimentos realizados por cirurgiões experientes e a supervisão contínua pelo orientador, durante todo o procedimento.
REFERÊNCIAS BIBLIOGRÁFICAS1. Beales PH. In: Kerr AG, Booth JB, editors- Scott-Brown's Disease of Ear, Nose and Throat. 5th. edition. London: Butterworth; 1987. p. 301-39.
2. Pedersen CB, Elbrond O. Comparative investigation of House and Fisch prothesis in stapedectomy. Acta Otolaryngol 1982;386 Suppl 1:84-8.
3. Namura H, Kubo T, Asai H et al. Hearing recovery following large and small fenestra stapes surgery for otosclerosis. Acta Otolaryngol 1993;501 Suppl 1:42-5.
4. Fisch U. Stapedotomy versus Stapedectomy. Am J Otol 1982;4:112-7.
5. Kurstern R, Schneider B, Zrunek M. Long term results after stapedectomy versus stapedotomy. Am J Otol 1994;15:804-6.
6. Cremers CWER, Beusen JMH, Huygenh PLM. Heraring gain after stapedtomoy, partial platinectomy or total stapedectomy for otosclerosis. Ann Otol Rhinol Laryngol 1991;100:959-61.
7. McGee TM. Comparison of small fenestra and total stapedectomy. Ann Otol Rhinol Laryngol 1981;90:633-6.
8. Glasscock ME, Stoper IS, Haynes DS, Bohrer PS. Twenty-Five Years of Experience with Stapedectomy. Laryngoscope 1995;105:899-904.
9. Shea, J. Fenestration of the oval window. Ann Otol Rhino Laryngol 1958;67:932-6.
10. Hughes GB. The learning curve in stapes surgery. Laryngoscope 1991;101:1280-4.
11. Quarantana N, Besozzi G, Fallacara RA, Quarantana A. Air and Bone Conduction Change After Stapedotomy and Partial Stapedectomy for Otosclerosis. Otolaryngol Head Neck Surg 2005;133:116-20.
12. House H, Hansen M, Aziz AA, Al D, House JW. Stapedectomy versus Stapedotomy: Comparison of Results with long-Term follow-up. Laryngoscope 2002;112:2046-50.
13. Casale M, De Franco A, Salvinelli F, Piaza F, Vicenzi A, Zini C. Hearing results in stapes surgery using two different prosthesis. Rev Laryngol Otol Rhinol 2003;124:255-8.
14. Engelel TL, Schindler RA. Stapedectomy in residency training. Laryngoscope 1984;94:768-71.
15. Mathews SB, Rangon BM, Byl FM. Stapes surgery in a residency training program. Laryngoscope 1999;109(1):52-3.
16. Backous DD, Coker NJ, Jenkins HA. Prospective study of resident-performed stapedectomy. Am J Otol 1993;14(5):451-4.
17. Handley GH, Hicks JN. Stapedectomy in residency--the UAB experience. Am J Otol 1990;11(2):128-30.
18. De Bruijn, AJG, Tange AT, Dreschler WA. Efficacy of evaluation of audiometric results after stapes surgery in otosclerosis. I. The effects of using different audiologic parameters and criteria on success rates. Otolaryngol Head Neck Surg 2001;124:76-83.
19. Monsell EM, Balkany TA, Gates GA. Committe of Hearing and Equilibrium guidelines for evaluation of results of treatment of conductive hearing loss. Otolaryngol Head Neck Surg 1995;113:798-808.
20. De Bruijn, AJG, Tange AT, Dreschler WA. Efficacy of evaluation of audiometric results after stapes surgery in otosclerosis. II. A method for reporting results from individual cases. Otolaryngol Head Neck Surg 2001;124:84-9.
21. Frias JC, Caballero TL, Osorio HO. Cirurgía de la otosclerosis:resultados auditivos y complicaciones. Acta Otorrinolaring Esp2000;51(3):199-206.
22. Spandow O, Sodenberg O, Bohlin L. Long-term results in otosclerotic patients operated by stapedectomy or stapedotomy. Scand Audiol 2000;29:186-90.
23. Ueda H, Miyazawa T, Asahi K, Yangita N. Factors affecting hearing results after stapes surgery. J Laryngol Otol 1999;113:417-21.
24. Kos MI, Montandon PB, Guyoy JP. Short- and long-term results of stapedotomy and stapedectomy with a teflon-wire piston prosthesis. Ann Otol Rhinol Laryngol 2001;110:907-11.
25. Coker NJ, Duncan III NO, Write GL, Jenkins HA, Alford BR. Stapedectomy trends for the residents. Ann Otol Rhinol Laryngol 1988;97:109-13.
1 Doutor em Medicina pela UFRGS, Professor Adjunto de Otorrinolaringologia da UFRGS., Chefe do Serviço de ORL do Hospital de Clínicas de Porto Alegre.
2 Otorrinolaringologista, Mestranda da UFRGS, Fellow de Otologia do Hospital de Clinicas de Porto Alegre.
3 Médica Residente em Otorrinolaringologia no Hospital das Clínicas da Universidade Federal do Paraná.
4 Mestre em Otorrinolaringologia pela UFRGS, Médica Contratada do Hospital de Clínicas de Porto Alegre. Hospital de Clínicas de Porto Alegre, Universidade Federal do Rio Grande do Sul.
Endereço para correspondência: Celso Dall'Igna - Hospital de Clínicas de Porto Alegre - Zona 19 Rua Ramiro Barcelos 2350 Porto Alegre RS 90000-000.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 14 de julho de 2007. cod.4657
Artigo aceito em 11 de agosto de 2007.


