INTRODUÇÃOA Epidermólise bolhosa (EB) compreende um conjunto de afecções bolhosas, de caráter hereditário, com diferentes quadros clínicos e diferentes modos de transmissão genética1-4. Caracteristicamente, os indivíduos afetados desenvolvem bolhas na pele e mucosas, espontaneamente ou após mínimos traumatismos4,5. A EB afeta cerca de um em cada 50.000 nascimentos4. A formação de bolhas nesse grupo de doenças é devido à formação de planos de clivagem na pele e mucosas2,3,5-7. Clinicamente, compreendem três grandes grupos de epidermólise bolhosa: EB simples (autossômica dominante) com bolhas de localização epidérmica e que não deixam cicatrizes; EB juncional (autossômica recessiva) na qual as bolhas situam-se na lâmina lúcida e EB distrófica (autossômica dominante ou recessiva) caracterizada pela presença de atrofia, cistos tipo milium, distrofias ungueais, alterações pigmentares e lesões mucosas2,4.
Reconhecem-se, atualmente, 23 fenótipos de EB, cujo quadro clínico é variável e oscila desde quadros leves até formas letais4. O diagnóstico é realizado através das características clínicas e achados histopatológicos das lesões4. A microscopia eletrônica é o padrão ouro para o diagnóstico, mas a imunohistoquímica (em particular, anticorpo monoclonal) e biologia molecular têm alcançado definições sofisticadas da estrutura e função da junção dermoepidermal da pele normal e das alterações em cada grupo e subgrupo da EB4.
Manifestações otorrinolaringológicas são freqüentes na EB6-11. Estas manifestações estão relacionadas à formação de bolhas nas mucosas (principalmente na orofaringe e esôfago), seguido de ruptura e cicatrização hipertrófica, levando à anquiloglossia, microstomia, estenose de esôfago, estenose de laringe e estenose de vestíbulo nasal. Estenose de esôfago é uma complicação nos estágios avançados, sendo um dos grandes desafios para a especialidade12. Estudos descritivos abordando essa enfermidade ainda não foram publicados no Brasil.
O objetivo deste trabalho foi descrever as manifestações otorrinolaringológicas da epidermólise bolhosa, definindo melhores condutas clínicas e/ou anestésico-cirúrgicas, com conseqüente redução da morbi-mortalidade dos pacientes.
PACIENTES E MÉTODOTrata-se de um estudo descritivo de 60 pacientes com EB acompanhados e tratados durante o período de Junho de 1999 a Dezembro de 2006. O projeto foi aprovado e registrado no Comitê de Ética e Pesquisa da Instituição sob o nº 136/05.
Os pacientes haviam sido referenciados pela Associação Mineira dos Parentes, Amigos e Portadores de Epidermólise Bolhosa (AMPAPEB) sendo este o critério de inclusão no estudo.
Todos os 60 pacientes foram submetidos a exame clínico otorrinolaringológico completo. Em casos de disfagia foram realizados videofluoroscopia e radiografia contrastada de esôfago, estômago e duodeno (REED).
Em casos selecionados, foi necessária a realização de dilatação esofágica. A indicação do procedimento foi haver evidência clínica e radiológica de estenose esofágica severa. A dilatação esofágica foi realizada com a introdução de ogivas. Todos os procedimentos foram realizados com anestesia geral utilizando-se propofol, quelicim e midazolam. Cada procedimento foi realizado em apnéia e ventilação por máscara até a recuperação dos pacientes. Após os procedimentos, prescreveu-se corticosteróide, na dose de 0.5 a 1mg/kg/5 dias, medicação analgésica (paracetamol ou dipirona) e.ranitidina (150mg/10ml) ou omeprazol (20mg/12/12hs) durante 30 dias, prolongando-se o tratamento de acordo com a sintomatologia dispéptica de cada paciente. Nos pacientes com sintomas dispépticos e engasgos, sem disfagia significativa, administrou-se bloqueador de bomba de prótons ou bloqueador de receptor H2, nas mesmas doses prescritas anteriormente.
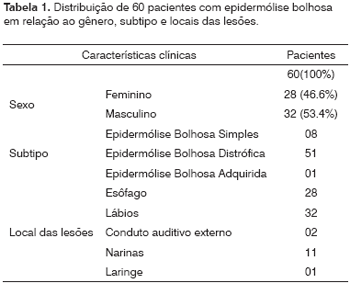
RESULTADOSDos 60 pacientes que participaram do estudo, 28 (46.6%) eram do sexo feminino e 32 (53.4%) do sexo masculino, sendo a idade média dos pacientes de 14,5 anos, com tempo de início dos sintomas variando desde o nascimento aos 22 anos de idade.
Oito (13.4%) tinham o diagnóstico clínico de EB simples, 51 (85%) de EB distrófica recessiva e um (1.6%) caso de EB adquirida.
Manifestações esofágicas foram encontradas em 28 (46.6%) pacientes. Em todos esses pacientes foram realizadas dilatações esofágicas após confirmação de estenose com estudos radiológicos (Figura 1).
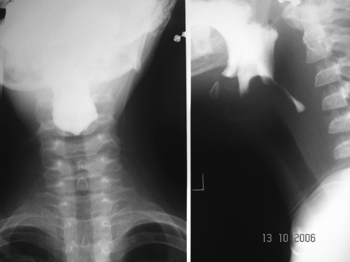
Figura 1. Estenose de esôfago na constricção cricóidea.
Ocorreram duas complicações: um paciente submetido à dilatação esofágica evoluiu com formação de bolha no pós-operatório imediato, havendo necessidade de internação e cuidados clínicos até ruptura da bolha e retorno da deglutição. O outro apresentou perfuração de esôfago evoluindo com pneumomediastino e pneumoperitônio desde a região da carina até o mesocólon transverso. Este paciente queixou-se de dor retroesternal intensa e dor torácica durante os movimentos respiratórios no pós-operatório imediato. Foi submetido à Rx de tórax que não definiu o diagnóstico. Imediatamente, realizou-se TC de tórax que definiu o quadro de perfuração. Após iniciar clindamicina e gentamicina, o paciente foi encaminhado para a cirurgia geral que drenou o tórax, o mediastino e o abdômen (retroperitônio). O paciente evoluiu bem e recebeu alta hospitalar 30 dias após. Todos os pacientes evoluíram com melhora da disfagia após as dilatações (Figura 2).
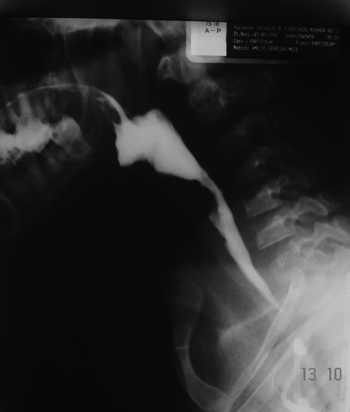
Figura 2. Paciente da figura anterior após dilatação com ogivas metálicas
Os lábios, a boca, a língua e o pavilhão auricularforam os locais mais acometidos pelas bolhas (Figuras 3 e 4), estando presentes em 32 pacientes (53.3%). Lesões bolhosas em conduto auditivo externo foram evidenciadas em dois pacientes (3.3%), sendo que nenhum deles apresentava sinais de estenose do conduto. Lesões ulcerativas e bolhas nas narinas foram encontradas em 11 pacientes (18.3%), sendo que três deles (27.2%) evoluíram com estenose narinária. Um paciente (1.6%) apresentou alteração laringotraqueal (estenose de comissura anterior) (Tabela 1).
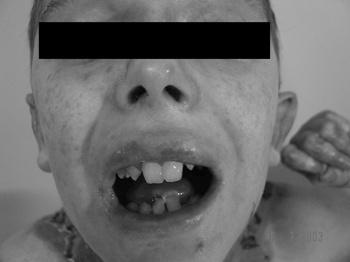
Figura 3. Microstomia, anquiloglossia, ulcerações periorais e de mucosa oral.
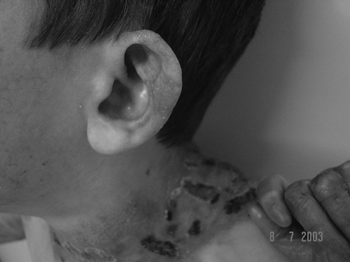
Figura 4. Lesão cicatricial no pavilhão auricular (milium).
Complicações anestésicas não foram observadas e nenhum paciente desenvolveu lesões cutâneas após os procedimentos.
DISCUSSÃOA epidermólise bolhosa é um heterogêneo grupo de doenças sistêmicas caracterizada por fragilidade anormal da pele e mucosas3. Recentemente, investigações têm elucidado importantes defeitos genéticos4. Mutações no colágeno tipo VII têm sido identificadas na epidermólise bolhosa distrófica recessiva e dominante, enquanto a epidermólise bolhosa simples tem se mostrado como resultado de mutações nos genes para queratina 5 ou 143. Investigações mostraram que algumas formas de epidermólise bolhosa juncional são causadas por mutações no gene laminina3. Estes achados têm função prática no desenvolvimento de diagnósticos pré-natais acurados e de terapia genética3.
Dependendo do tipo de epidermólise bolhosa, os pacientes podem ter flictênulas na boca, esôfago, narinas, pavilhão auricular e laringe, resultando em considerável morbidade6-11,13-15. Anemia ferropriva é comum devido à perda de sangue que ocorre com a ruptura das bolhas7.
Em relação ao envolvimento extracutâneo, o trato gastrointestinal superior é o local mais freqüentemente acometido7,10. Podem ocorrer flictênulas e microstomia, levando à disfagia e odinofagia7. Achados radiológicos incluem estreitamentos, bolhas, irregularidade na mucosa e hérnia hiatal. A mucosa esofágica pode ser extremamente frágil na epidermólise bolhosa distrófica e perfuração tem sido relatada após endoscopia10.
Bolhas esofágicas geralmente evoluem para cicatrizes e estenoses, causando disfagia e sendo este um dos maiores problemas na epidermólise bolhosa distrófica recessiva7. Complicações como perfuração de esôfago, pneumomediastino, pneumoperitônio e mediastinite devem ser diagnosticadas precocemente, pois podem ser fatais12.
Os dentes são comumente acometidos na EB7,14,16. Tratamento preventivo é necessário e consultas freqüentes para limpeza e aplicação de flúor deverá ser iniciado na infância precoce7,14,16. Na presente casuística, todos os pacientes apresentaram mal estado de conservação dos dentes. Isso se deve à dificuldade de escovação adequada visto que mínimos traumatismos levam à formação de lesões.
Envolvimento da laringe é raro. Quando ocorre, é mais comum na epidermólise bolhosa juncional do que nas formas distrófica e simples8,9,13,17. Acometimento agudo da laringe por bolhas, evoluindo com rouquidão e estridor, implica em imediata intervenção otorrinolaringológica para avaliar sobre a necessidade de traqueostomia2.
Os pacientes com epidermólise bolhosa podem ser submetidos à instrumentação anestésica padrão, embora com maior risco de complicações17,18. Em revisão recente, de 129 induções anestésicas em 32 pacientes com EB, complicação séria não ocorreu em paciente algum submetido à entubação orotraqueal (10 episódios), máscara facial, bloqueio de nervo, agentes intramusculares ou intravenosos, e anestesia local. Similarmente, nenhuma complicação relacionada à entubação foi observada em outro relato de 113 entubações orais e 18 entubações nasais realizadas em 33 pacientes com EB17. É possível que o epitélio colunar pseudoestratificado que reveste a maior parte da laringe e da traquéia os fazem menos suscetível á formação de bolhas por fricção17. Embora se apresente como baixo o risco de complicações, todo instrumento que entre em contato com a pele e mucosa (máscara facial, laringoscópio e tubos endotraqueais) deve estar bem lubrificado17. Gazes lubrificadas estariam indicadas para fixar os eletrodos para monitorização cardíaca, esfignomanômetro e acessos venosos17.
Complicações como perfuração de esôfago, pneumomediastino, pneumoperitônio e mediastinite, devem ser diagnosticadas precocemente, pois podem ser fatais12.
CONCLUSÃOA EB é doença rara e os pacientes são encaminhados para tratamento das complicações em centros de referência. Portanto, é fundamental que os médicos envolvidos com os cuidados destes pacientes conheçam as condutas necessárias para otimizar o tratamento sem prejuízo adicional à doença.
REFERÊNCIAS BIBLIOGRÁFICAS1. Kowalewski C, Hamada T, Wozniak K, Kawano Y, Szczecinska W, Yasumoto S, et al. A novel autosomal partially dominant mutation designated G476D in the Keratin 5 gene causing Eidermolysis Bullosa simlex Weber-Cockayne type: A family study with a genetic twist. Int J Mol Med 2007;20(1):75-8.
2. Mitsuhashi Y, Hashimoto I. Genetic abnormalities and clinical classification of Epidermolysis Bullosa. Arch Dermatol Res 2003; 295 Suppl 1:529-33.
3. Fine JD, McGrath J. Inherited epidermolysis bullosa comes into the new millennium: A revised classification system based on current knowledge of pathogenetic mechanisms and the clinical, laboratory, and epidemiologic findings of large, well-defined patients cohorts. J Am Acad Dermatol 2000;43:135-7.
4. Bauer EA, Briggaman RA, Hintner H. Revised classification system for inherited epidermolysis bullosa. J Am Acad Dermatol 2000;42:1051-66.
5. Wojonarowska F, Eady RAJ, Burge SM. Bullous Eruptions. In: Champion RH, Burton JL, et al, editors. Rook/Wilkinson/ Ebling, Textbook of dermatology. 6th ed. Oxford: Blackwell Scientific; 1998. p. 1817-44.
6. Hore I, Bajaj Y, Denyer J, Martinez AE, Mellrio JE, Bibas T, et al. The management of general and disease specific ENT problems in children with Epidermolysis Bullosa - a retrospective case note review. Int J Pediatr Otorhinolaryngol 2007;71(3):385-91.
7. Johnston DE, Koehler R, Balfe DM. Clinical manifestations of epidermolysis bullosa dystrophica. Dig Dis Sci 1981;26(12):1144-49.
8. Liu RM, Papsin BC, de Jong Al. Epidermolysis Bullosa of the head and neck: A case report of laryngotracheal involvement and 10 - year review of cases at the Hospital for Sick Children. J Otolaryngol 1999; 28(2):76-82.
9. Schaffer S. Head and neck manifestations of epidermolysis bullosa. Clin Pediatr{Phila} 1992; 31: 81-8.
10. Ramadass T, Thangavelu T. Epidermolysis bullosa and its ENT manifestations. J Laryngol Otol 1978;92:441-6.
11. Thawley ES, Black JM, Dudek ES, et al. External auditory canal stricture secondary to epidermolysis bullosa. Arch Otolaryngol 1977;103:55-7.
12. Castillo RO, Davies YK, Lin YC, Garcia M, Young H. Management of esophageal strictures in children with recessive dystrophic Epidermolysis Bullosa. J Pediatr Gastroenterol Nutr 2002;34(5):535-41.
13. Kao CH, Chen SJ, Hwang B, Yang AH, Hsu CY, Huang CH. Junctional Epidermolysis Bullosa. J Chin Med Assoc 2006;69(10):503-6.
14. Silva LC, Cruz RA, Abou-Id LR, Brini LN, Moreira LS. Clinical evaluation of patients with Epidermolysis Bullosa: review of the literature and case reports. Spec Care Dentist 2004; 24(1):22-7.
15. Kastanioudakis I, Bassioukas K, Ziavra N. External ear involvement in epidermolysis bullosa. Otolaryngol Head Neck Surg 2000;122:618.
16. Serro MC, Silvestre DFJ, Bagán SJV, Peñarrocha DM, Alio SJJ. Hereditary Epidermolysis Bullosa. Dental management of three cases. Med Oral 2001;6(1):48-56.
17. Lin AN. Management of patients with epidermolysis bullosa. Dermatologic Clinics 1996;14(2):381-87.
18. Iohom G, Lyons B. Anaesthesia for children with Epidermolysis Bullosa: A review of 20 year's experience. Eur J Anesthesiol 2001;18(11):745-54.
1 Médico Otorrinolaringologista, Membro Efetivo do Corpo Clínico do Hospital Municipal de Contagem.
2 Médica, Residente do Serviço de Otorrinolaringologia do Hospital das Clínicas da UFMG.
3 Médica Otorrinolaringologista, Membro do Corpo Clínico do Hospital Júlia Kubitschek.
4 Médico Otorrinolaringologista, Membro Efetivo do Corpo Clínico do Hospital Militar do Estado de Minas Gerais.
5 Doutora Professora Adjunto do Departamento de Oftalmologia, Otorrinolaringologia e Fonoaudiologia da Faculdade de Medicina da UFMG, Otorrinolaringologista Orientadora plena do Programa de Pós-Graduação em Infectologia e Medicina Tropical da Faculdade de Medicina da UFMG.
6 Médico Otorrinolaringologista e Cirurgião de Cabeça e Pescoço, Coordenador da Clínica de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Felício Rocho. Hospital Felício Rocho.
Endereço para correspondência: Clínica de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço, Hospital Felício Rocho - Avenida do Contorno 9530 3º andar Prado Belo Horizonte MG 30110-934.
Tel. (0xx31) 3292-8128.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 12 de junho de 2007. cod.4596
Artigo aceito em 25 de agosto de 2007.


