INTRODUÇÃOO termo papiloma significa neoplasia com crescimento epitelial. O primeiro relato deste tipo de tumor em cavidade nasal foi realizado por Ward et al. em 18541,2.
O papiloma invertido (PI) é um raro tumor nasossinusal benigno com incidência de 0,75 a 1,5 casos por 100 mil habitantes/ ano3-8. Representa 0,5 a 4% de todos os tumores nasais1,2,9 sendo que 91 a 99% dos casos são unilateral7.
O PI origina-se da parede lateral da cavidade nasal, podendo acometer secundariamente os seios maxilares, etmoidais, frontais e esfenoidais. O acometimento primário dos seios paranasais é extremamente raro, ocorrendo em apenas 5% dos casos10-12. O primeiro caso de papiloma invertido esfenoidal primário foi descrito por John et al. em 20027.
O PI é 4 a 5 vezes mais freqüentes no sexo masculino com maior prevalência em caucasianos, entre a 5a e a 6a décadas de vida8.
Apesar de benigno, o papiloma invertido caracteriza-se pelo crescimento agressivo, grande potencial de invasão7,13,14, multicentrismo (12%), índices elevados de recidiva1,2,9 e malignização (2 a 53%)13. Cerca de 10% dos casos de PI com presença de atipia celular tem associação com carcinoma de células escamosas8-12.
Os sinais e os sintomas são inespecíficos, podendo causar obstrução nasal unilateral, epistaxe, distúrbios olfatórios e rinossinusites recorrentes15.
O diagnóstico é feito através de anamnese, exame otorrinolaringológico e dos exames de imagem. A tomografia computadorizada (TC) e a ressonância magnética (RM), ambas de fossas nasais e seios paranasais, são importantes para avaliar o tamanho, a extensão e as relações anatômicas do tumor, além de auxiliar na diferenciação entre outras doenças nasossinusais e em casos de complicações orbitárias e/ou intracranianas.
Os principais diagnósticos diferenciais são realizados com pólipo antrocoanal, pólipo escamoso do vestíbulo nasal, displasia fibrosa, granuloma de células gigantes e outras neoplasias8,11,12.
O tratamento é cirúrgico. As técnicas e as vias de acesso cirúrgico devem ser amplamente estudadas e individualizadas.
RELATO DE CASOPaciente do sexo masculino, 51 anos, com queixa de obstrução nasal há um ano, associada a hiposmia e rinorréia mucopurulenta. Negava epistaxe, cefaléia ou distúrbios visuais.
Ao exame otorrinolaringológico, observou-se hipertrofia moderada de conchas nasais inferiores e palidez mucosa, com presença de secreção mucopurulenta. A oroscopia e otoscopia não demonstraram alterações.
A videonasofibroscopia revelou grande quantidade de secreção mucopurulenta, associada a tumor lobulado, de aspecto polipóide, superfície irregular e consistência firme, ocupando a parede lateral de ambas as fossas nasais.
A TC de fossas nasais e seios paranasais revelou a presença de imagem hiperdensa ocupando ambas as fossas nasais, seios etmoidais, frontais, esfenoidais e seio maxilar direito, com alargamento do complexo óstio meatal bilateralmente e envolvimento do cavum. Não foi observado sinais de lise óssea (Figuras 1 e 2).
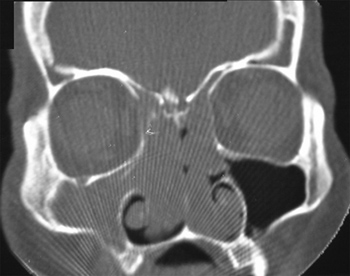
Figura 1. Tomografia Computadorizada de cavidade nasal e seios paranasais. Corte coronal mostrando o acometimento bilateral das cavidades nasais, seios etmoidais e seio maxilar direito.
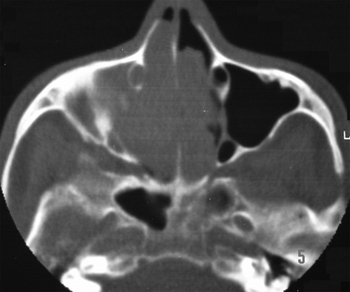
Figura 2. Tomografia Computadorizada de cavidade nasal e seios paranasais. Corte axial mostrando o acometimento bilateral das cavidades nasais e seio maxilar direito.
O paciente foi então submetido à cirurgia endoscópica nasossinusal com a realização bilateral de etmoidectomia (total), sinusectomia frontal, esfenoidectomia e antrostomia maxilar com a extração do tumor em 2 blocos e ressecção de grande parte de lamina papirácea bilateralmente.
O exame anatomopatológico revelou papiloma invertido bilateral sem sinais de atipia celular. Foi realizada revisão dos blocos em outra instituição que confirmou o diagnóstico de papiloma invertido bilateral.
A evolução pós-operatória foi satisfatória. O controle realizado a cada 2 meses nos 6 primeiros meses do pós-cirúrgico através de exame endoscópico nasal, mostrou cavidade re-epitelizada sem sinais de recidiva da doença. Foram então solicitados novos exames de TC e RM de cavidade nasal e seios paranasais, entretanto, nosso paciente ainda não retornou.
DISCUSSÃOO papiloma invertido, também denominado papiloma de Schneider, de Ewing, de células transicionais, epitelial, câncer viloso, tumor benigno de células transicionais e papilomatose, é um tumor benigno sinusal que apresenta etiologia indefinida1,2,8,12.
A denominação invertida justifica-se pelo crescimento endofílico do epitélio superficial para o interior do estroma adjacente8,9,12. Este epitélio nasal prolifera e torna-se metaplásico, dando origem a diversos padrões histológicos (com microcistos internos) responsáveis pelo potencial elevado de malignização8,12. Ringertz, em 193811, descreveu como principal característica do PI o crescimento local invasivo e a invasão epitelial.
A principal teoria sobre a etiologia do PI propõe que a membrana de Schneider, formadora da mucosa do tracto nasossinusal é originada pela invaginação ectodérmica do placóide olfatório. Essa membrana sofreria então, diversas mudanças estruturais, levando a maior predisposição de diferenciação neoplásica9,15. Outras possíveis etiologias são: origem inflamatória e/ou rinossinusite infecciosa crônica, exposição a substâncias tóxicas, processos alérgicos, vírus Ebstein-Barr e o Papiloma Vírus Humano (HPV) dos subtipos 6, 11 e 167,10,11. A presença do HPV está relacionada à patogênese da doença, ocorrendo em 14% dos papilomas invertidos e 100% dos papilomas exofídicos8.
Histologicamente, os papilomas podem ser divididos em três tipos: fungiforme ou exofídico, que se origina da parte anterior do septo e apresenta aspecto macroscópico de verruga vulgar, o colunar que se origina da parede lateral do nariz e meato médio e o invertido, descrito anteriormente, com três vezes mais chance de malignização, se comparado ao papiloma colunar2,8.
O quadro clínico do PI constitui-se por obstrução nasal unilateral (98%), rinorréia (17%), epistaxes (6%), anosmia (4%), cefaléia e dor frontal. O tumor pode se estender para fora da cavidade nasal em 7% dos casos, 3% dos casos estendem-se para nasofaringe e menos de 2% para a fossa pterigopalatina e intracraniana1,2,8.
O diagnóstico deve iniciar-se por uma anamnese detalhada, pesquisando a exposição ambiental, os hábitos nocivos, as alergias e as doenças associadas, e pelo exame otorrinolaringológico completo. Os exames endoscópicos e radiológicos (TC e RM) são fundamentais para o estudo e o diagnóstico do tumor. A biópsia associada ao estudo histopatológico selam o diagnóstico, porém, não devem ser realizados antes de um estudo radiológico prévio, a fim de excluir a presença de tumor vascularizado (nasoangiofibroma juvenil) ou lesões com extensão para o sistema nervoso central (meningocele e meningoencefalocele)8.
O pólipo nasal, 25 vezes mais freqüente que o PI2, apresenta mucosa respiratória com edema de estroma e infiltrado eosinofílico, devendo ser um diagnóstico diferencial assim como o pólipo antrocoanal, pólipo escamoso, do vestíbulo nasal, displasia fibrosa, granuloma de células gigantes e as neoplasias8,11,12.
Recentemente, Krouse10 propôs o estadiamento do PI em 4 grupos baseado na invasão do tumor para os seios paranasais e sua possível malignização7,10.
A TC de cavidade nasal e seios paranasais sugere a presença do PI quando existe uma imagem de densidade de partes moles desde o meato médio até o antro maxilar adjacente, através de um óstio maxilar alargado8 como o observado em nosso paciente. Essa imagem pode conter áreas de hiperdensidade (calcificações e/ou esclerose) ou deformações da parede óssea do seio afetado. A ocorrência de um tumor antrocoanal com presença de deformidade óssea (30%) associado à esclerose sugere crescimento lento, característico do PI11,12.
A RM avalia mais precisamente os limites do tumor e o local de implantação, diferenciando-o de tecido inflamatório adjacente além de ser o exame de escolha para o seguimento pós-operatório12. Ponderada em T1 ou T1 com supressão de gordura a RM avalia melhor casos de invasão de tecidos vizinhos como órbita, nasofaringe e sistema nervoso central. Ponderada em T2, o tumor aparece com sinal intermediário e os tecidos inflamatórios com sinal de hiperintensidade. O uso de contraste não é capaz de diferenciar o PI de outros tumores nasossinusais8.
O tratamento é cirúrgico. No passado utilizavam-se as técnicas de rinotomia lateral, médio facial degloving ou maxilectomia medial com ressecção em bloco do tumor. A partir da década de 80, com a introdução da cirurgia endoscópica e micro-endoscópica nasossinusal, os procedimentos tornaram-se menos invasivos, entretanto, ocorreu um aumento no índice de recidiva do tumor, tornando a técnica endoscópica contra-indicada quando realizada sem a complementação feito por um acesso externo1,2,4,12. Stankwigcz et al., em 199314, propuseram a cirurgia endoscópica apenas nos casos de doença unilateral, sem aspecto de malignidade, circunscrita ao meato médio e concha média. Oikawa et al. preconizam a cirurgia endoscópica para tumores no estágio 1 e 27 (limitado à cavidade nasal ou seio etmoidal e porção medial e superior do seio maxilar respectivamente). Os diversos autores concordam sobre a necessidade de no local da incisão, retirar o osso e o periósteo adjacente ou então desbastar o osso com broca de diamante8,13, principalmente na área que divide o teto do seio maxilar e a lâmina papirácea, local de maior recidiva do tumor8.
A radioterapia (RT) é controversa. Weissele9 e Terance2 indicam-na apenas para tumores benignos inoperáveis ou lesões múltiplas recorrentes. Jankowski10 preconiza a RT quando o papiloma invertido está comprovadamente associado a carcinoma. Atlug8, em contrapartida, salienta que a radioterapia é ineficaz e alerta quanto ao risco deste procedimento causar a transformação maligna do tumor e osteorradionecroses.
A recidiva tumoral ocorre normalmente nos dois primeiros anos, porém em 17% dos casos ocorre após 6 anos de evolução6,9,15, justificando o segmento do paciente por no mínimo 6 anos6,9,15.
COMENTÁRIOS FINAISA extrema raridade com que o papiloma invertido acomete as cavidades nasais (bilateral) faz com que este relato torne-se importante, principalmente quanto ao seguimento pós-cirúrgico porque, apesar de ser um tumor benigno, o papiloma invertido é um tumor de comportamento muito agressivo. O tratamento cirúrgico deve ser minucioso, com a realização de um estudo radiológico prévio e bem detalhado dos limites do tumor, para que possa ser realizada a melhor técnica de abordagem e assim, retira-lo por completo e diminuir os riscos de sua recidiva.
REFERÊNCIAS BIBLIOGRÁFICAS1. Vrabec DP. The inverted Schneiderian papilloma: 25-year study. Laryngoscope 1994;104:582-608.
2. Tsue TT, Bailet JW, Barlow DW, Makielski KH. Bilateral sinusal papilloma in aplasic maxilar sinuses. Am J Otolaryngol 1997;18 (4):263-8.
3. Phillips PP, Gustafson RO, Facer GW. The clinical behavior of inverting papilloma of the nose and paranasal sinuses: Report of 112 cases and review of the literature. Laryngoscope 1990;100:463-9.
4. Dolgin S, Zaveri V, Casiano R, Maniglia AJ. Different options of treatment of inverting papilloma of the nose and the parasinusal sinus: a report of 41 cases. Laryngoscope 1992;102:231-6.
5. Ringertz N. Pathology of malignant tumors arising in the nasal and paranasal cavities and maxilla. Acta Otolaryngol 1938;27:31-42.
6. Atlung T, Sunar A, Bilgin H. Inverted papilloma. Report of a multicentric case. Rev Laryngol 1989;110:299-301.
7. Oikawa K, Furuta Y, Oridate N, Nagahashi T, Homma A, Ryu T, Fukuda S. Preoperative staging of sinonasal inverted papilloma by magnetic resonance imaging. Laryngoscope 2003;133(11):1983-7.
8. Alegre ACM, Ramos AHC, Voegels RL, Romano F. Papiloma e Papiloma invertido Em: Campos CA, Costa HOO. Tratado de Otorrinolaringologia. 1A ed. São Paulo: Roca; 2003. p. 126-32.
9. Weissler MC, Montgomery WW, Montgomery SK. Inverted papiloma. Ann Otol Rhinol Laryngol 1986;95:215-21.
10. Krouse JH. Development of a staging system for inverted papilloma. Laryngoscope 2000;110:965-8.
11. Vrabec DP, The inverted Schneiderian papilloma: A clinical and pathological study. Laryngoscope 1975;85:186-221.
12. Myers EN, Fernau JL, Johnson JT. Management of inverted papilloma. Laryngoscope 1990;100:481-90.
13. Segal L, Atar E, Mor C. Inverted papilloma of the nose and paranasal sinuses. Laryngoscope 1996;96:394-8.
14. Stankiewicz JA, Girs SJ. Endoscopic surgical treatment of nasal and paranasal sinus inverted papilloma. Otolaryngol Head Neck Surg 1993;109:988-95.
15. Gaito RA, Gaylord WH, Hilding DA. Ultrastructure of a human nasal papilloma. Laryngoscope 1965;75:144-52.
1 Médica residente de Otorrinolaringologia do Hospital CEMA.
2 Mestre. Professor Doutor em Otorrinolaringologia pela UNIFESP/EPM- São Paulo, Coordenador da Residência Médica de Otorrinolaringologia do Hospital CEMA- São Paulo.
3 Professor Doutor em Anatomia Patológica pela UNIFESP/EPM- São Paulo, Docente em Anatomia Patologia da UNIFESP/EPM- São Paulo.
4 Médica Residente de Patologia Clínica da UNIFESP/EPM- São Paulo.
5 Médico Otorrinolaringologista.
6 Médica Otorrinolaringologista do Hospital CEMA -São Paulo. Mestranda em Otorrinolaringologia pela UNIFESP/EPM- São Paulo.
Endereço para correspondência: Centro de Estudos - A/C Sra. Leila - Rua do Oratório 1369 Mooca São Paulo SP 03117-000.
Tel. (0xx11) 6602-4034 Fax (0xx11) 6602-4098 - E-mail: centrodeestudos@cemahospital.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 11 de março de 2005. cod. 127
Artigo aceito em 24 de maio de 2006.


