INTRODUÇÃOA tríade sintomática composta por zumbido, perda auditiva e vertigem, em episódios paroxísticos, sem envolvimento do sistema nervoso central, foi descrita por Prosper Ménière em 1861. A afecção caracterizada por estes sintomas foi denominada de doença de Ménière e é atualmente definida como uma síndrome idiopática de hidropisia endolinfática.
Segundo o Committee on Hearing and Equilibrium guidelines for the diagnosis and evaluation of therapy in Ménières disease, American Academy of Otolaryngology-Head and Neck Foundation, Inc.1, a doença de Ménière é caracterizada por crises intercaladas por fases de acalmia. Os episódios espontâneos e recorrentes de vertigem, variáveis de paciente para paciente e dependentes do estágio da doença, com duração mínima de 20 minutos, são habitualmente acompanhados de náuseas e/ou vômitos, sem perda de consciência, com nistagmo espontâneo sempre presente na crise, associado à perda de audição, plenitude aural e zumbido no lado afetado.
A vertigem e o nistagmo paroxístico à mudança de posição da cabeça foram descritos em 1897 por Adler e em 1921 por Báràny. Dix e Hallpike elaboraram uma prova para avaliar a vertigem e o nistagmo de posicionamento e propuseram a designação de vertigem posicional paroxística benigna (VPPB) para a afecção que incluía estes sinais2.
A tontura durante a movimentação cefálica nos casos de VPPB seria provocada pela presença indevida de partículas de carbonato de cálcio provenientes de fracionamento de otólitos da mácula utricular. Schuknecht3 e Schuknecht e Ruby4 denominaram de cupulolitíase o depósito destas partículas na cúpula do canal semicircular posterior. Hall et al.5 propuseram que as partículas estariam flutuando livremente no canal semicircular posterior (ductolitíase) em vez de aderidos à cúpula. Paparella e Mancini6, em 1983, sugeriram que as partículas flutuantes poderiam causar hidropisia labiríntica pela obstrução do fluxo da endolinfa. Por outro lado, Paparella7, em 1984, considerou que a hidropisia endolinfática poderia provocar a vertigem de posicionamento na doença de Ménière pela distensão do sáculo até os limites dos canais semicirculares.
A VPPB pode estar associada ou ocorrer em qualquer fase do quadro clínico com a doença de Ménière, prevalecendo na fase de estabilização desta doença, meses ou anos após o desaparecimento das crises vertiginosas8-18. Por outro lado, a doença de Ménière pode ser considerada uma das causas de vertigem persistente em pacientes com VPPB de canal semicircular posterior19.
Epley20 descreveu uma manobra de reposicionamento de partículas de otólitos (canalith repositioning maneuver). Uma série de movimentos da cabeça encaminharia os fragmentos de otólitos de volta para o utrículo, onde seriam absorvidos ou eliminados pelo saco endolinfático. Esta manobra apresenta alto índice de melhora ou cura e é a mais utilizada no tratamento da VPPB que acomete o canal semicircular posterior ou anterior21. Na persistência do nistagmo de posicionamento, a manobra deve ser repetida semanalmente até a extinção desse movimento ocular.
Ao longo dos anos, a manobra sofreu diversas modificações, com sucesso terapêutico similar22-25.
As recidivas são comuns e exigem a realização de nova(s) manobra(s)20,26-35. A hidropsia endolinfática associada à VPPB pode provocar recorrência da vertigem e do nistagmo de posicionamento após manobras de reposicionamento, com permanência dos sintomas em alguns pacientes12,36-38.
O objetivo do presente estudo é avaliar a evolução clínica da vertigem e do nistagmo de posicionamento após uma ou mais manobras de Epley em pacientes com VPPB associada à doença de Ménière e na recorrência da VPPB.
MÉTODOEsta pesquisa foi aprovada pelo Comitê de Ética em Pesquisa da instituição onde o trabalho foi realizado (protocolo número 04821/04).
Para a seleção da casuística, foram analisados 1946 prontuários de pacientes novos consecutivos com VPPB e/ou doença de Ménière, examinados de janeiro de 1999 a julho de 2004, com diagnóstico estabelecido pelo otorrinolaringologista. Incluíram-se pacientes que apresentaram VPPB com nistagmo de posicionamento à prova de Dix-Hallpikee diagnóstico definido de doença de Ménière, submetidos à manobra de Epley como único procedimento terapêutico para a VPPB, e que foram acompanhados durante doze meses a partir da manobra que extinguiu o nistagmo de posicionamento.
Para o diagnóstico da doença de Ménière, foram seguidos os critérios do Committee on Hearing and Equilibrium guidelines for the diagnosis and evaluation of therapy in Ménières disease, American Academy of Otolaryngology-Head and Neck Foundation, Inc.1. Os pacientes com doença de Ménière não-estabilizada fizeram uso de medicação supressora vestibular e antiemética nas crises vertiginosas desta afecção.
O diagnóstico de VPPB baseou-se no relato de episódios de tontura giratória à mudança da posição da cabeça, ao deitar-se para um lado ou para os dois lados, ao levantar-se ou ao olhar para cima, com ou sem náuseas e vômitos e na ocorrência de vertigem e nistagmo de posicionamento à prova de Dix-Hallpike. No intervalo entre as crises pode ocorrer instabilidade intermitente ou outros tipos de tontura em diferentes graus de intensidade15.
A pesquisa de nistagmo de posicionamento foi realizada à prova de Dix-Hallpike e à pesquisa de nistagmo posicional, nos decúbitos laterais. As características do nistagmo de posicionamento, quando presente, apontaram o labirinto doente, o canal semicircular afetado e possibilitaram a distinção entre ductolitíase (nistagmo com duração inferior a um minuto) e cupulolitíase (nistagmo com duração superior a um minuto). Vertigem e/ou enjôo, latência, paroxismo, e fatigabilidade com a repetição do procedimento foram assinalados. Nistagmo de posicionamento vertical para cima e rotatório caracterizou o comprometimento do canal posterior; nistagmo de posicionamento vertical para baixo e rotatório caracterizou comprometimento do canal anterior; nistagmo de posicionamento rotatório anti-horário ou horário indicou o comprometimento de canal vertical, sem distinguir entre canal posterior e anterior, e nistagmo de posicionamento ou de nistagmo posicional horizontal geotrópico ou ageotrópico caracterizou comprometimento de canal lateral15.
Sessenta e dois pacientes com VPPB e diagnóstico definido de doença de Ménière preencheram os requisitos para inclusão nesta pesquisa. Trinta e nove (62,9%) pacientes eram do gênero feminino e 23 (37,1%) do masculino, com idades variando entre 23 e 86 anos (média de 54,2 anos). Todos eram de raça branca.
Os pacientes com VPPB associada à doença de Ménière submeteram-se à avaliação da função auditiva por meio de audiometria tonal liminar, audiometria vocal, imitanciometria e eletrococleografia. A função vestibular foi avaliada por meio de nistagmografia computadorizada (Micromedical Technologies Inc., USA), incluindo as seguintes provas: calibração dos movimentos oculares, pesquisa do nistagmo posicional e de posicionamento, nistagmo espontâneo e semi-espontâneo, movimentos sacádicos fixos e randomizados, rastreio pendular, nistagmo optocinético, auto-rotação cefálica e prova calórica com ar. A prova de Dix-Hallpike foi realizada com o vídeo-Frenzel (Neurograff Eletromedicina Ind. e Com. Ltda - EPT - Brasil) e determinou o canal e o labirinto acometidos.
A manobra de Epley foi realizada em todos os casos, visando o reposicionamento das partículas de otólitos do canal semicircular acometido de volta para o utrículo. Os pacientes não receberam orientações posturais restritivas após a realização da manobra. Após uma semana, os pacientes foram reavaliados à prova de Dix-Hallpike. Em caso da persistência do nistagmo de posicionamento, repetiu-se a manobra de Epley semanalmente até a extinção do mesmo. Os pacientes foram novamente reavaliados à prova de Dix-Hallpike quatro semanas depois da extinção do nistagmo de posicionamento39.
Os pacientes foram informados sobre a possibilidade de recorrência dos sintomas e sinais da VPPB, o que lhes determinaria um retorno para reavaliação e novo tratamento. Na recorrência da vertigem e do nistagmo de posicionamento à prova de Dix-Hallpike, repetiu-se a manobra de Epley nos casos com comprometimento de canal semicircular vertical e realizou-se a manobra de Lempert, Tiel-Wilck40 nos casos que apresentaram comprometimento de canal semicircular lateral.
Os achados foram submetidos à análise estatística. Inicialmente, realizaram-se análises descritivas dos dados. Na análise de associação entre as freqüências de uma amostra com duas categorias utilizou-se o teste Qui-Quadrado ou de Aderência, seguido pela correção de Yates. Para verificar associação entre as freqüências de uma amostra com três categorias empregou-se o teste Qui-Quadrado ou de Aderência. Para avaliar associação entre duas amostras independentes, em Tabela de contingência, aplicou-se o teste do Qui-Quadrado (c2). Para a identificação de associação entre variáveis da Tabela de contingência, em que 25,0% das caselas apresentaram ocorrências menores que cinco, foi utilizado o teste Exato de Fisher. A análise de previsão da recorrência da VPPB foi realizada por meio do teste de Kaplan-Meier, para avaliar um grupo de indivíduos em períodos de tempo (dias ou meses), em intervalos não igualmente espaçados. O nível de significância adotado para os testes estatísticos foi de 5% (a = 0,05).
RESULTADOSForam analisados os prontuários de 1946 pacientes novos consecutivos com hipótese diagnóstica de VPPB e/ou doença de Ménière, examinados de janeiro de 1999 a julho de 2004. A VPPB foi diagnosticada em 1033 (53,1%) casos, doença de Ménière em 841 (43,2%) e VPPB associada à doença de Ménière em 72 (3,7%). Dez pacientes com VPPB associada à doença de Ménière foram excluídos da casuística por perda de acompanhamento.
Sessenta e dois pacientes com VPPB e diagnóstico definido de doença de Ménière preencheram os requisitos para inclusão nesta pesquisa. A VPPB começou antes da doença de Ménière em um (1,6%) paciente; coincidiu com a doença de Ménière em quatro (6,5%); e ocorreu depois da estabilização do quadro clínico da doença de Ménière em 57 (91,9%).
Os 62 pacientes apresentaram, à prova de Dix-Hallpike, vertigem e nistagmo de posicionamento com latência, paroxismo, duração menor do que um minuto e fatigabilidade à repetição do procedimento. O nistagmo de posicionamento indicou comprometimento unilateral do canal semicircular posterior nos 62 pacientes, sendo: rotatório anti-horário e vertical para cima em decúbito lateral direito, caracterizando o comprometimento do labirinto direito em 37 (59,7%) casos; e rotatório horário e vertical para cima em decúbito lateral esquerdo, caracterizando o comprometimento do labirinto esquerdo em 25 (40,3%).
A doença de Ménière foi unilateral em 40 (64,5%) casos e bilateral em 22 (35,5%). Nos casos unilaterais, o comprometimento do labirinto direito ocorreu em 20 (50,0%) pacientes, e o do labirinto esquerdo, em 20 (50,0%).
A Tabela 1 mostra o número de casos de VPPB associada à doença de Ménière de acordo com o labirinto comprometido. Na VPPB do labirinto direito, a doença de Ménière foi ipsilateral em 20 pacientes (54,1%), contralateral em um (2,7%) e bilateral em 16 (43,2%). Na VPPB do labirinto esquerdo, a doença de Ménière foi ipsilateral em 19 (76,0%) pacientes, e bilateral em seis (24,0%). Houve associação significante de comprometimento do mesmo labirinto nas duas doenças (p < 0,001). Foi observada tendência de VPPB prevalente no labirinto direito em pacientes com acometimento bilateral na doença de Ménière (p = 0,055).
A Tabela 2 evidencia a necessidade de uma manobra de Epley para eliminar o nistagmo de posicionamento da VPPB em 50 (80,7%) pacientes; de duas em 10 (16,1%); e de três em dois (3,2%). A utilização de uma manobra para eliminar o nistagmo de posicionamento prevaleceu de modo significante sobre o emprego de duas ou três (p < 0,001).
Em relação à evolução clínica da vertigem de posicionamento na prova de Dix-Hallpike, a Tabela 3 mostra, que após a manobra de Epley que resultou na extinção do nistagmo de posicionamento, 44 (71,0%) casos ficaram assintomáticos, 17 (27,4%) referiram melhora e um (1,6%) permaneceu inalterado. Houve prevalência significante de casos assintomáticos em comparação com casos melhorados e inalterados (p < 0,001).
Quatro semanas após a extinção do nistagmo de posicionamento, os 62 pacientes estavam assintomáticos e não apresentaram vertigem de posicionamento à prova de Dix-Hallpike.
No acompanhamento realizado durante 12 meses após a manobra que resultou na extinção do nistagmo de posicionamento, 12 (19,4%) casos apresentaram recorrência da VPPB, com vertigem e nistagmo de posicionamento à prova de Dix-Hallpike. A ausência de recidivas da VPPB prevaleceu de forma significante sobre a ocorrência de recidivas (p < 0,001).
Dois (3,2%) pacientes apresentaram recorrência da VPPB em dois meses; um (1,6%) em três meses; dois (3,2%) em seis meses; dois (3,2%) em oito meses; um (1,6%) em nove meses; um (1,6%) em 10 meses; dois (3,2%) em 11 meses; e um (1,6%) em 12 meses após a manobra que resultou na extinção do nistagmo de posicionamento.
A recorrência da VPPB foi observada no mesmo labirinto que o acometido anteriormente em dez (83,3%) casos e, no labirinto oposto, em dois (16,7%). O canal semicircular acometido foi o posterior em oito pacientes, o anterior em um e o lateral em três. A vertigem e o nistagmo de posicionamento recorrentes foram abolidos após uma manobra de Epley nos casos com comprometimento de canal semicircular posterior ou anterior e depois da manobra de Lempert, Tiel-Wilck nos casos com comprometimento de canal semicircular lateral.
A Figura 1 apresenta o estimador de Kaplan-Meier para a curva de casos não-recorrentes. A chance acumulada de recorrência da VPPB é de 3,3% em dois meses; 5,0% em três meses; 8,3% em seis meses; 11,6% em oito meses; 13,3% em nove meses; 14,9% em 10 meses; 18,3% em 11 meses; e 19,9% em 12 meses.
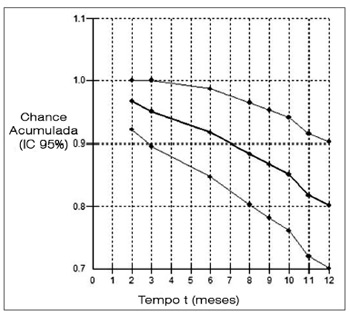
Figura 1. Estimador de Kaplan-Meier para a curva de casos não recorrentes de vertigem posicional paroxística benigna até o intervalo de 12 meses em 62 pacientes com doença de Ménière.
A VPPB é um quadro clínico de elevada incidência na população mundial, e pode ser considerada como a afecção vestibular mais freqüente15,41-42. Esta afecção tem caráter benigno e pode ser tratada por meio de procedimentos específicos de reabilitação vestibular, como as manobras de reposicionamento de partículas, medicamentos supressores da função vestibular ou procedimentos cirúrgicos em casos rebeldes a tratamento clínico15,37,42.
No levantamento inicial desta pesquisa, 1105 pacientes apresentavam VPPB, sendo 1033 casos (53,1% do total de prontuários avaliados) exclusivamente com VPPB e 72 (6,5%) com VPPB associada a doença de Ménière. Por outro lado, 72 (7,9%) dos 913 pacientes (46,9% do total de prontuários avaliados) com doença de Ménière deste estudo apresentavam VPPB. Dez pacientes com VPPB associada à doença de Ménière foram excluídos da presente casuística por perda de acompanhamento. A VPPB pode estar associada com a doença de Ménière ou outras doenças otoneurológicas9-13,38. A ocorrência de doença de Ménière em pacientes com VPPB foi citada em outros estudos em 0,6%13; 0,9%8; 2,1%9, 3,2%16 e 29,8%10 dos casos. A VPPB em pacientes com doença de Ménière foi diagnosticada por diferentes autores em 5,5%36; 10,0%37; 11,5%12; 14,1%38 e 44,0%11 dos casos.
Neste estudo, 39 (62,9%) pacientes com VPPB associada à doença de Ménière eram do gênero feminino, com idades variaram entre 23 e 86 anos, com média de 54,2, achados similares aos encontrados em pesquisas de VPPB e doença de Ménière associadas.10,36-38.
Na presente casuística, a VPPB ocorreu depois da estabilização do quadro clínico da doença de Ménière em 57 (91,9%) casos. Este achado é comparável ao de um estudo em que a VPPB ocorreu depois da doença de Ménière em todos os casos36. Alguns autores relataram que em 33,3% dos casos a VPPB surgiu após a doença de Ménière e em 64,5% dos casos não foi possível determinar a afecção inicial10 e, em 55,6% dos casos de outros autores, as duas afecções ocorreram simultaneamente37.
O comprometimento do canal semicircular posterior por ductolitíase ocorreu nos 62 pacientes com doença de Ménière e VPPB avaliados nesta pesquisa, achado semelhante aos de outros autores9,37-38. A localização no canal semicircular posterior parece favorecer a migração dos otólitos que se desprendem do utrículo31.
A VPPB foi unilateral em todos os casos estudados nesta pesquisa, ocorrendo no labirinto acometido pela doença de Ménière unilateral em 39 pacientes (62,9%) e foi contralateral à doença de Ménière unilateral em apenas um caso (1,6%). Estes achados são concordantes com a literatura, em que a maioria dos casos a VPPB foi unilateral e o lado afetado era o mesmo da doença de Ménière10,36-38. A literatura consultada não menciona explanações para ocorrência de VPPB no ouvido não-afetado pela doença de Ménière. Nos nossos casos de doença de Ménière bilateral, a VPPB mostrou tendência de prevalência no labirinto direito.
A doença de Ménière é uma possível etiologia da VPPB7,12-13. Este estudo mostrou que a maioria dos casos de VPPB unilateral ocorreu posteriormente ao início da doença de Ménière do mesmo lado, reforçando a idéia de que esta última afecção poderia levar à alteração no órgão otolítico e ser responsável pelo desprendimento das partículas que migram para os canais semicirculares, gerando a ductolitíase. A flutuação dos otólitos poderia induzir a hidropisia endolinfática pela obstrução longitudinal do fluxo da endolinfa7. Nos casos onde a VPPB precedeu a doença de Ménière, os fragmentos de otólitos flutuantes poderiam induzir a hidropisia pela obstrução mecânica do fluxo e alteração na absorção da endolinfa6.
Uma única manobra de Epley foi suficiente para eliminar o nistagmo de posicionamento à prova de Dix-Hallpike em 80,7% dos nossos pacientes com VPPB associada à doença de Ménière. Este achado é significante em relação à necessidade de se usar duas ou três manobras para o mesmo efeito. Considerando os resultados após uma semana da realização de uma a três manobras, 98,4% dos casos ficaram assintomáticos ou melhoraram substancialmente da vertigem de posicionamento. Os casos assintomáticos prevaleceram sobre os melhorados e inalterados. Quatro semanas após a extinção do nistagmo de posicionamento, os 62 pacientes estavam assintomáticos e não apresentaram vertigem de posicionamento à prova de Dix-Hallpike. Apesar da extinção do nistagmo de posicionamento à pesquisa de Dix-Hallpike, a persistência da vertigem de posicionamento na VPPB após a manobra de reposicionamento pode ser decorrente de partículas de otólitos remanescentes no canal posterior. Estas partículas seriam insuficientes para flexionar a cúpula e provocar o nistagmo, mas suficientes para produzir a vertigem17.
A eficácia da manobra de Epley no tratamento de pacientes com VPPB foi salientada na literatura16-17,20-21,26,28,30-35,42,43-45. Poucos autores e com casuísticas menores do que as desta pesquisa realizaram a manobra de Epley em pacientes com VPPB associada à doença de Ménière. Dois pacientes permaneceram com vertigem de posicionamento e quatro permaneceram com o nistagmo à manobra de Dix-Hallpike46; a abolição do nistagmo de posicionamento com persistência de tontura ou leve desequilíbrio de posicionamento ocorreu em 32,1% dos labirintos afetados12; e repetições da manobra de reposicionamento resultaram em melhora transitória de um paciente, abolição dos sintomas em outro e persistência da vertigem e do nistagmo37.
Alguns autores12,36-37 relataram maior dificuldade na resolução da VPPB associada à doença de Ménière do que o verificado nesta pesquisa, nos casos em que a VPPB ocorreu após a doença de Ménière. No entanto, foi observada melhora da vertigem e abolição do nistagmo de posicionamento em 83,3% dos casos de VPPB associada à doença de Ménière com a realização de apenas uma manobra de reposicionamento38, o que pode ser considerado um achado semelhante ao desta investigação.
O sucesso com o tratamento por meio de manobra de reposicionamento de Epley na VPPB secundária a outra labirintopatia, incluindo os casos de doença de Ménière, costuma ser inferior ao obtido nos casos com VPPB idiopática16.
Em pacientes com VPPB, depois de tratamento bem sucedido com a manobra de Epley, a recorrência dos sintomas e sinais da afecção foi mencionada entre 6,6%32 e 12,0% dos casos após seis meses31; entre 15,0%27 a 30,0%20,26 em um ano; 50,0% em 40 meses28; e 37,0% após 60 meses do tratamento29; 43,0% dos casos em dois anos33. A recorrência foi verificada em 50,0% de casos com dez anos de acompanhamento, sendo que as recidivas ocorreram em 80,0% dos casos no primeiro ano após o tratamento35.
Em um ano de acompanhamento dos nossos pacientes com VPPB associada à doença de Ménière, verificamos recorrência da vertigem e do nistagmo de posicionamento em 19,4% dos casos, dois a 12 meses após a manobra que extinguiu o nistagmo de posicionamento. O número de casos sem recorrência da VPPB foi significante em relação ao número de casos recorrentes. Estudos com pacientes com doença de Ménière associada à VPPB verificaram 50,0% de recorrência12,38, no período médio de 8,3 meses a um ano.
Nesta pesquisa, a recorrência da VPPB prevaleceu no mesmo lado e no mesmo canal semicircular anteriormente acometido. Apenas dois casos apresentaram recorrência no lado oposto, o que também foi relatado na literatura36-38. A recorrência em canal semicircular diferente do anteriormente envolvido foi observada em quatro casos, sendo três no canal lateral e um no canal anterior. Não foram encontradas referências sobre a recorrência da VPPB em canal semicircular diferente do anteriormente envolvido, em pacientes com doença de Ménière. Também não foram encontradas explicações para a recorrência no lado ou canal oposto ao inicialmente acometido em pacientes com VPPB e doença de Ménière. Talvez a própria doença de Ménière pudesse ser a responsável pela recorrência da VPPB no labirinto oposto ao anteriormente acometido.
Todos os casos desta pesquisa que apresentaram recorrência da VPPB foram bem sucedidos à repetição de uma única manobra de reposicionamento. Foi relatada melhora apenas parcial da VPPB após as manobras, com persistência da vertigem de posicionamento, tolerável durante as atividades rotineiras; os autores comentaram que a doença de Ménière pode predispor a VPPB rebelde a tratamento, pois todos os seus pacientes apresentaram, em média, duas a três recidivas da VPPB no período de um ano, possivelmente por dano estrutural permanente da mácula ou do labirinto membranoso36.
No período de um ano após a manobra de Epley que resultou na extinção do nistagmo de posicionamento, verificou-se, nesta pesquisa, que a chance acumulada de recorrência da VPPB passou de 3,3% após dois meses para 19,9% após 12 meses. Não foram encontradas informações na literatura que permitissem comparação com este achado.
Os achados evidenciaram, neste estudo, que a manobra de Epley foi eficaz no tratamento da VPPB e suas recorrências em pacientes com doença de Ménière. É imprescindível informar o paciente com doença de Ménière associada à VPPB sobre a possível recorrência da vertigem de posicionamento, o que implicará em novo tratamento. É, portanto, recomendável acompanhar a evolução dos pacientes por um período de tempo prolongado.
CONCLUSÕESApós a realização de uma, duas ou três manobras de Epley em pacientes com VPPB associada à doença de Ménière, foram observados:
1) eliminação do nistagmo de posicionamento;
2) eliminação da vertigem de posicionamento em até quatro semanas depois da extinção do nistagmo de posicionamento,
3) casos com recorrência da VPPB em 12 meses de acompanhamento, com abolição da vertigem e do nistagmo de posicionamento depois da realização de uma manobra específica para o canal semicircular envolvido.
REFERÊNCIAS BIBLIOGRÁFICAS1. Committee on Hearing and Equilibrium guidelines for the diagnosis and evaluation of therapy in Ménière's disease. American Academy of Otolaryngology-Head and Neck Foundation, Inc. Otolaryngol Head Neck Surg 1995;113(3):181-5.
2. Dix R, Hallpike CS. The pathology, symptomatology and diagnosis of certain common disorders of the vestibular system. Ann Otol Rhinol Laryngol 1952;6:987-1016.
3. Schuknecht HF. Cupulolithiasis. Arch Otolaryngol 1969;90:765-78.
4. Schuknecht HF, Ruby RR. Cupulolithiasis. Adv Otorhinolaryngol 1973;20:434-43.
5. Hall SF, Ruby RRF, McClure JA. The mechanics of benign paroxysmal vertigo. J Otolaryngol 1979;8:151-8.
6. Paparella MM, Mancini F. Trauma and Ménière's syndrome. Laryngoscope 1983;93:1004-12.
7. Paparella MM. Pathogenesis of Ménière's disease and Ménière syndrome. Acta Otolaryngol Suppl 1984;406:10-25.
8. Longridge NS, Barber HO. Bilateral paroxysmal positioning nystagmus. J Otolaryngol 1978;7(5):395-400.
9. Baloh RW, Honrubia V, Jacobson K. Benign positional vertigo: clinical and oculographic features in 240 cases. Neurology 1987;37(3):371-8.
10. Hughes CA, Proctor I. Benign paroxysmal positional vertigo. Laryngoscope 1997;107(5):607-13.
11. Proctor LR. Results of serial vestibular testing in unilateral Ménière's disease. Am J Otol 2000; 21(4):552-8.
12. Dornhoffer JL, Colvin GB. Benign paroxysmal positional vertigo and canalith repositioning: clinical correlations. Am J Otol 2000;21:230-3.
13. Karlberg M, Hall K, Quickert N, Hinson J, Halmagyi M. What inner ear disease cause benign paroxysmal positional vertigo? Acta Otolaryngol 2000;120(3):380-5.
14. O'Reilly RC, Elford B, Slater R. Effectiveness of the particle repositioning maneuver in subtypes of benign paroxysmal positional vertigo. Laryngoscope 2000;110:1385-8.
15. Ganança MM, Caovilla HH, Munhoz MSL, Silva MLG, Freitas-Ganança F, Ganança CF. Vertigem posicional paroxística benigna. Rev Bras Med Otorrinolaringol 2000;7:66-72.
16. Monobe H, Sugasawa K, Murofushi T. The outcome of canalith repositioning procedure for benign paroxysmal positional vertigo: are there any characteristic features of treatment failure cases? Acta Otolaryngol Suppl 2001;545:38-40.
17. Pollak L, Davies RA, Luxon LL. Effectiveness of the particle repositioning maneuver in benign paroxysmal positional vertigo with and without additional vestibular pathology. Otol Neurotol 2002;23(1):79-83.
18. Del Rio M, Arriaga MA. Benign positional vertigo: prognostic factors. Otolaryngol Head Neck Surg 2004;130(4):426-9.
19. Rupa V. Persistent vertigo following particle repositioning maneuvers: an analysis of causes. Arch Otolaryngol Head Neck Surg 2004;130(4):436-9.
20. Epley JM. The canalith reposiotining procedure for treatment of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 1992;107(3):399-404.
21. Woodworth BA, Gillespie MB, Lambert PR. The canalith repositioning procedure for benign positional vertigo: a meta-analysis. Laryngoscope 2004;114(7):1143-6.
22. Parnes LS, Price-Jones RG. Particle repositioning maneuver for benign paroxysmal positional vertigo. Ann Otol Rhinol Laryngol 1993;102:325-31.
23. Herdman SJ. Cawthorne-Cooksey, positional and positioning exercises: what's the difference. In: Kaufman Arenberg I. Dizziness and balance disorders. Amsterdam: Kugler; 1993. p.709-20.
24. Harvey SA, Hain TC, Adamiec TC. Modified liberatory maneuver: effective treatment for BPPV. Laryngoscope 1994;104:1206-12.
25. Welling DB, Barnes BE. Particle repositioning maneuver for BPPV. Laryngoscope 1994;104:946-9.
26. Epley JM. Benign paroxysmal positional vertigo (canalithiasis): diagnosis and non-surgical treatment. In: Kaufman Arenberg I. Dizziness and balance disorders. Amsterdam: Kugler; 1993. p.545-59.
27. Furman JM, Cass SP. Benign paroxysmal positional vertigo. N Engl J Med 1999;134(21):1590-6.
28. Nunez RA, Cass SP, Furman JM. Short- and long-term outcomes of canalith repositioning for benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2000;122(5):647-52.
29. Sakaida M, Takeuchi K, Ishinaga H, Adachi M, Majima Y. Long-term outcomes of benign paroxysmal positional vertigo. Neurology 2003;60(9):1532-4.
30. Simhadri S, Panda N, Raghunathan M. Efficacy of particle repositioning maneuver in BPPV: a prospective study. Am J Otolaryngol 2003;24(6):355-60.
31. Steenerson RL, Cronin GW, Marbach PM. Effectiveness of treatment techniques in 923 cases of benign paroxysmal positional vertigo. Laryngoscope 2005;115:226-31.
32. Richard W, Bruintjes TD, Oostenbrink P, van Leewen RB. Efficacy of the Epley maneuver for posterior canal BPPV: a long-term, controlled study of 81 patients. Ear Nose Throat J 2005;84(1):22-5.
33. Helminski JO, Janssen I, Kotaspouikis D, Kovacs K, Sheldon P, McQueen K, Hain TC. Strategies to prevent recurrence of benign paroxysmal positional vertigo. Arch Otolaryngol Head Neck Surg 2005;131(4):344-8.
34. White J, Savvides P, Cherian N, Oas J. Canalith repositioning for benign paroxysmal positional vertigo. Otol Neurol 2005;26(4):704-10.
35. Brandt T, Huppert D, Hecht J, Karch C, Strupp M. Benign paroxysmal vertigo: a long-term follow-up (6-17 years) fo 125 patients. Acta Otolaryngol 2006;126(2):160-3.
36. Gross EM, Ress BD, Virre ES, Nelson JR, Harris JP. Intractable benign paroxymal posicional vertigo in patients with Ménière's disease. Laryngoscope 2000;110:655-9.
37. Perez N, Martin E, Zubieta JL, Romero MD, Garcia-Tapia R. Benign paroxysmal positional vertigo in pacients with Ménière's disease treated with intratimpanic gentamicin. Laryngoscope 2002;112:1104-9.
38. Ralli G, Nota G, Lamberti A, Gallo A. La malattia di Ménière e la vertigine parossistica posizionale. Arq Otorrinolaringol 2003;7(1):32-7.
39. Caovilla HH, Ganança MM. Reabilitação vestibular personalizada. In: Ganança MM. Vertigem tem cura? São Paulo: Lemos;1998. p.197-225.
40. Lempert T, Tiel-Wilck K. A positional maneuver for treatment of horizontal-canal benign positional vertigo. Laryngoscope 1996;106(4):476-8.
41. Campos CAH. Principais quadros clínicos no adulto e no idoso. In: Ganança MM. Vertigem tem cura? São Paulo: Lemos;1998. p.49-57.
42. Korres SG, Balatsouras DG. Diagnostic, pathophysiologic, and threrapeutic aspects of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2004;131(4):438-44.
43. Cohen HS, Kimball KT. Effectiveness of treatments for benign paroxysmal positional vertigo of the posterior canal. Otol Neurotol 2005;26(5):1034-40.
44. Dorigueto RS, Ganança MM, Freitas-Ganança F. Quantas manobras são necessárias para abolir o nistagmo na vertigem posicional paroxística benigna? Rev Bras Otorrinolaringol 2005;71(6):769-7.
45. Burlamaqui JC, Campos, CAH, Mesquita Neto O. Manobra de Epley para vertigem posicional paroxística benigna: revisão sistemática. Acta ORL 2006;24(1):15-22.
1 Doutora em Ciências pelo Curso de Pós-Graduação em Distúrbios da Comunicação Humana da Universidade Federal de São Paulo - Escola Paulista de Medicina, UNIFESP-EPM, Professora convidada da Disciplina de Otoneurologia da Faculdade de Fonoaudiologia da UNIFESP-EPM.
2 Professor Associado, Livre-Docente da Disciplina de Otoneurologia da UNIFSP-EPM, Professor Associado, Livre-Docente da Disciplina de Otoneurologia da UNIFSP-EPM.
3 Fisioterapeuta. Especialista em Gerontologia pela UNIFESP - EPM. Mestre em Ciências pelo Curso de Pós-Graduação em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP - EPM, Fisioterapeuta. Especialista em Gerontologia pela UNIFESP - EPM. Mestre em Ciências pelo Curso de Pós-Graduação em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP - EPM.
4 Professor Titular de Otorrinolaringologia da UNIFESP - EPM. Coordenador do Programa de Pós-Graduação de Mestrado em Ciências do Movimento Corporal da Universidade Bandeirante de São Paulo, UNIBAN, Professor Titular de Otorrinolaringologia da UNIFESP - EPM. Coordenador do Programa de Pós-Graduação de Mestrado em Ciências do Movimento Corporal da Universidade Bandeirante de São Paulo, UNIBAN.
5 Doutor em Medicina pelo Curso de Pós-Graduação em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP - EPM, Professor Adjunto da Disciplina de Otoneurologia da UNIFESP - EPM.
Responsável pelo Setor de Reabilitação Vestibular da Disciplina de Otoneurologia da UNIFESP - EPM. Docente do Programa de Pós-Graduação de Mestrado em Ciências do Movimento Corporal da UNIBAN.
Universidade Federal de São Paulo - Escola Paulista de Medicina (UNIFESP-EPM).
Endereço para correspondência: Rua dos Otonis 700 Vila Clementino 04025-001 São Paulo.
E-mail: otoneuro@unifesp.epm.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 18 de junho de 2006. cod. 2151.
Artigo aceito em 23 de setembro de 2006.


