INTRODUÇÃOA Síndrome da Apnéia e Hipopnéia do Sono Obstrutiva (SAHSO) é considerada a doença obstrutiva do sono mais comum e afeta milhões de pessoas. É associada à morbidade e mortalidade significativa, provocando alterações fisiológicas nos sistemas cardiovascular e respiratório, como resultado da hipóxia e despertares repetidos1. A fragmentação do sono leva a sonolência diurna excessiva, fadiga, atenção limitada, diminuição da disposição durante o dia, que podem provocar acidentes automobilísticos e de trabalho2.
As deformidades dentofaciais são consideradas um fator de risco importante na SAHSO em pacientes não-obesos e incluem o retrognatismo mandibular e maxilar, retroposição da língua e aumento do terço inferior de face. O retrognatismo mandibular pode ser um dos fatores de redução do espaço aéreo posterior (EAP) e diminuição da distância entre o osso hióide ao plano mandibular (H-PM), promovendo obstrução na hipofaringe3,4.
A reconstrução cirúrgica da via aérea superior pode ser realizada em uma ou mais regiões da faringe, especialmente em casos de obstrução da hipofaringe e base da língua, uma técnica cirúrgica foi descrita por Riley et al.5. Essa cirurgia consiste em osteotomia mandibular para avanço do músculo genioglosso, o qual leva ao tracionamento da língua, evitando a obstrução da via aérea superior na região de hipofaringe durante o sono.
Neste estudo, a eficácia e complicações da técnica de mentoplastia para avanço do músculo genioglosso serão avaliadas em pacientes com SAHSO e retrognatismo mandibular.
MATERIAL E MÉTODOEste estudo foi analisado e aprovado pelo Comitê de Ética em Pesquisa registrado sob o nº 445/01 e realizado em 10 pacientes de ambos os sexos, com idade acima de 18 anos, diagnóstico polissonográfico de SAHSO e diagnóstico clínico e cefalométrico de retrognatismo mandibular. Os pacientes foram encaminhados pelo Instituto do Sono do Departamento de Psicobiologia à Disciplina de Otorrinolaringologia responsável pelo tratamento cirúrgico.
Os critérios de inclusão dos pacientes foram os seguintes:
1. Índice de apnéia e hipopnéia maior que 5 e menor que 30
2. Pacientes com IMC menor que 30 Kg/m2
3. Pacientes com obstrução na hipofaringe (Tipo III) ou orofaringe e hipofaringe (Tipo II) segundo classificação de Fujita et al.7
4. Retrognatismo mandibular
5. Pacientes se queixa de obstrução nasal ou com obstrução nasal passível de correção no mesmo tempo cirúrgico
Os critérios de exclusão dos pacientes foram os seguintes:
1. Pacientes com obstrução exclusivamente na orofaringe (Tipo I) segundo classificação de Fujita et al.7
2. Pacientes com perfil normofacial ou pacientes com prognatismo mandibular
3. Doença pulmonar obstrutiva crônica
4. Doenças neurológicas ou psiquiátricas
5. Apnéia do Sono Central
6. Uso de medicamentos que induza o sono
Avaliação Pré-operatóriaPolissonografia noturna inclui os seguintes parâmetros: eletroencefalograma, eletromiografia mento e tíbia, movimentos de tórax e abdômen, fluxo aéreo oral e nasal, nível de oxihemoglobina, eletrooculograma e eletrocardiograma. Pacientes com SAHSO leve e moderada, índice de apnéia-hipopnéia (IAH) variando entre 5 e 30, foram incluídos neste estudo.
A avaliação otorrinolaringológica consistiu em rinoscopia e nasofibroscopia da cavidade nasal. Obstrução da faringe foi investigada com oroscopia, nasofibroscopia e análise cefalométrica, conforme descrito por Riley et al.6. A obstrução da hipofaringe foi considerada quando a base da língua ia de encontro à parede posterior da faringe e restringia a visibilização da laringe ou se análise cefalométrica demonstrasse estreitamento do EAP (EAP menor que 10 mm).
Retrognatismo mandibular foi realizado pela análise cefalométrica de Macnamara8 e avaliação facial de partes moles pela análise de Arnett e Bergman9. Na análise facial foi utilizado ângulo do perfil facial (APF), que é formado pelas linhas que passam pelos pontos de tecido mole: glabela, subnasal e pogônio. Quando o ângulo APF é menor que 165º caracterizando retrognatismo mandibular.
Análise cefalométrica da morfologia dentofacial e espaço aéreo faringiano pode ser observado na Figura 1.

Figura 1. Medidas cefalométricas da morfologia dentofacial e espaço aéreo faringiano. Espaço Aéreo Posterior (EAP)- Distância entre base da língua e parede faringiana posterior, determinada pela extensão da linha B-Go. Distância Hióide-Plano Mandibular- Distância do ponto H-ponto mais anterior e superior do osso Hióide até o plano mandibular (Me-Go), através de uma linha perpendicular a esse. Comprimento Do Palato Mole- Distância entre os pontos ENP-P Ba-ENP- Dimensão da faringe óssea. Distância entre os pontos Ba-ENP Comprimento Mandibular (Co-Gn)- Distância entre o ponto condílico e o gnátio em mm. SNA- Posição ântero-posterior da maxila em relação à base do crânio. Ângulo formado pelas linhas S-N e N-A. SNB- Posição ântero-posterior da mandíbula em relação à base do crânio. Ângulo formado pelas linhas S-N e N-B
Para realizar a técnica de mentoplastia, uma incisão em fundo de sulco gengivolabial do dente canino do lado direito até o dente canino do lado esquerdo. O descolamento mucoperiostal é feito da região mentoniana até o corpo da mandíbula, evitando lesão do nervo mentoniano. A inserção muscular da cortical interna da mandíbula é preservada para manter vascularização do segmento osteotomizado e desta forma mantém a tração efetiva do músculo genioglosso.
Após a adequada exposição da sínfise mandibular, realizamos três linhas verticais, uma mediana e duas laterais, para referência durante o avanço do mento, impedindo assimetrias durante a osteossíntese. Realizamos uma osteotomia horizontal abaixo dos ápices dentários, sendo o mais superior possível entre os dentes caninos direito e esquerdo; a osteotomia estende-se posteriormente, inclinando-se inferiormente, passa cinco milímetros abaixo do forame mentoniano, para evitar lesão do nervo mentoniano, e vai até a região do primeiro molar inferior (Figura 2). Após completar a osteotomia bicortical, foi feita a mobilização do segmento distal no sentido inferior e anterior. Nesse momento, não devemos realizar a desinserção dos músculos genioglosso, geniohióideos e digástrico visando aumento do espaço aéreo posterior, pois podemos tracionar esses músculos com o reposicionamento anterior do mento. Após a mobilização anterior do segmento distal, realizamos a fixação deste segmento no sentido horizontal com o maior avanço possível, permitindo que a cortical interna do segmento distal fique em contato com a cortical externa do segmento proximal, permitindo desta maneira a consolidação óssea e avanço efetivo do músculo genioglosso. A fixação da osteotomia foi feita por meio de fixação interna rígida com placa e parafusos de titânio, que permitem estabilidade e consolidação óssea do segmento distal. O material de osteossíntese utilizado foi Placa de Paulus em forma de "duplo L" com dois furos em cada um dos segmentos horizontais e utilizados quatro parafusos de 2,0mm de diâmetro (Figura 3).
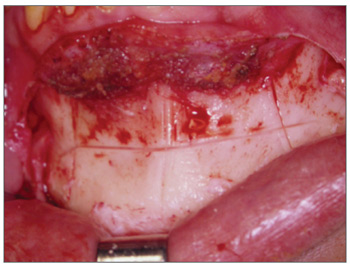
Figura 2. Mentoplastia. Osteotomia para avanço do músculo genioglosso
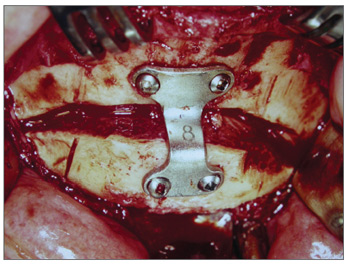
Figura 3. Mentoplastia. Osteossíntese com fixação interna rígida
Todos os pacientes receberam infusão endovenosa de 10mg de Dexametazona e 1g de Cefalexina após a indução anestésica.
Radiografias de perfil no pré-operatório e pós-operatório foram tomadas para controle (Figura 4 e 5).
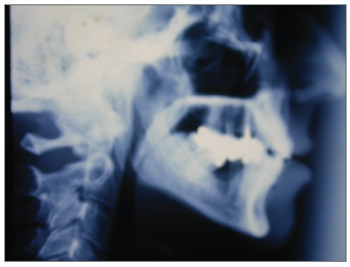
Figura 4. Telerradiografia. Pré-operatório
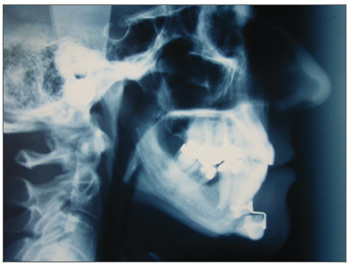
Figura 5. Telerradiografia. Pós-operatório
Os pacientes que apresentavam obstrução em orofaringe (Tipo II) submeteram-se à uvulopalatofaringoplastia. Os pacientes que apresentavam alguma alteração anatômica na cavidade nasal foi realizado tratamento cirúrgico simultâneo, como mostra a Tabela 1.
Avaliação Pós-operatóriaAvaliação pós-operatória foi realizada no sétimo e trigésimo dia para avaliar as complicações e reparação tecidual. Análise polissonográfica (Tabela 2) e cefalométrica (Tabela 3) foram realizadas entre quarto e sexto mês de pós-operatório.
O critério de sucesso do tratamento foi estabelecido da seguindo os seguintes parâmetros:
1- redução de 50% do IAH pré-operatório.
2- IAH pós-operatório menor que cinco.
3- Saturação de Oxigênio (SaO2) mínima pós-operatória maior que 90%.
A análise estatística realizou-se com teste t-pareado para verificar as diferenças entre as variáveis nos períodos pré e pós-operatórios.
RESULTADOSPolissonografia pós-operatória foi realizada num período que variou de 4 a 6 meses. O IAH médio pré e pós-operatório foram 12,4 ±4,6 e 4,4 ±5,7, respectivamente, e a diferença estatisticamente significante (p < 0.001). Todos os pacientes tiveram redução do IAH inicial. O índice de sucesso foi de 60% quando IAH menor que cinco foi o parâmetro e 70% de sucesso quando o critério foi redução de 50% do índice pré-operatório.
As médias da SaO2 pré e pós-operatória foram de 82,8 ±9.0 e 88.4 ±3.1 respectivamente, mostrando uma diferença estatisticamente significante (p < 0.05). A SaO2 pós-operatória acima de 90% foi encontrada em 60% dos pacientes.
A duração média do sono REM pré e pós-operatório foi de 15,6 ±8.6 e 20,2 ±8.4 respectivamente, esta diferença não foi estatisticamente significante. Também, não houve diferença estatisticamente significante em outros parâmetros do exame de polissonografia como: eficiência do sono, índice de microdespertares, movimentos de membros superiores e inferiores e estágios do sono.
Radiografia de perfil facial para análise cefalométrica também foram realizadas no período citado acima. A distância média da EAP pré e pós-operatório 7,9 ±2,3mm e 10,8 ±2,5mm, respectivamente, com aumento estatisticamente significante (p < 0.001). Em todos os pacientes houve aumento do EAP.
A distância média do H-PM foi 25,5 ±6,8mm e 23,5 ±6,9mm, resultando em diminuição estatisticamente significante (p < 0.01). Na proporção maxilo-mandibular foram encontrados os seguintes valores pré-operatórios: SNB médio de 75,7 ±5.3°, SNA médio de 82,1 ±5,47° e ANB médio de 6,4 ±2,1°. O comprimento mandibular (Co-Gn) pré-operatório médio foi de 117,1mm e pós-operatório médio foi de 123,9 ±8.3mm, demonstrando aumento estatisticamente significante (p < 0.001).
Os pacientes realizaram mentoplastia isoladamente ou associado à cirurgia nasal tiveram em média dois dias de internação e pacientes que realizaram mentoplastia associado à uvulopalatofaringoplastia tiveram em média três dias de internação.
Parestesia do lábio inferior, edema, equimose e deiscência de sutura foram as complicações pós-operatórias temporárias observadas, apenas um paciente apresentou parestesia de lábio inferior por 4 meses, devido a infecção local que foi tratada com antibioticoterapia e cuidados locais. Cicatrização pós-operatória ocorreu entre 3 e 6 semanas.
DISCUSSÃODeformidade dentofacial é um dos mais importantes fatores de risco na SAHSO em pacientes não-obesos promovendo obstrução da via aérea e possibilidade de tratamento cirúrgico. As características mais comuns são retrognatismo mandibular e maxilar, posição posterior de língua e aumento do comprimento facial3,4. O retrognatismo mandibular pode ser desses fatores e pode reduzir o espaço aéreo posterior na região de hipofaringe4.
O avanço do músculo genioglosso é um procedimento cirúrgico menos invasivo, o qual pode ser indicado em pacientes com SAHSO leve ou moderada5,11,15. Além disso, avanço do músculo genioglosso em pacientes com obstrução na hipofaringe pode ser a primeira escolha do tratamento cirúrgico, devido à baixa morbidade.
O tratamento cirúrgico apresentado neste estudo promove avanço dos músculos geniglosso, geniohióideo e digástrico. Sua vantagem é a possibilidade de visualizar a cortical óssea interna, onde os músculos estão inseridos, evitando a rotação muscular durante o seu avanço. A única desvantagem é a possibilidade de fratura horizontal da mandíbula13; porém, com o uso de serras muito finas para a osteotomia e a estabilização do segmento avançado com fixação interna rígida, diminui essa intercorrência16. Em nossa pesquisa, a fixação interna rígida promoveu adequadamente a formação do calo ósseo entre os segmentos osteotomizados. A técnica de osteotomia usual para avanço do músculo genioglosso consiste em osteotomia quadrangular bicortical em região anterior da mandíbula, envolvendo tubérculo geniano e avançando músculo genioglosso, sem causar alteração da oclusão dentária e bloqueio maxilo-mandibular11. Porém, como essa técnica apresenta algumas desvantagens, pois durante o avanço é necessário rotação de 90º da musculatura avançada podendo lesar a função da mesma. Outra complicação desta técnica é durante a osteotomia lesar a inserção do músculo genioglosso. A técnica de mentoplastia descrita permite visualização da cortical interna da mandíbula e mantém a vascularização do segmento avançado.
Espaço aéreo posterior (EAP) é um parâmetro importante para determinar diminuição do espaço aéreo na região de hipofaringe. EAP menor que 7mm indica obstrução de hipofaringe14 e quando esta associado a distância H_PM maior que 20mm, o paciente apresenta severa retrognatia mandibular3,6,10,13,14. Nossos resultados mostraram EAP pré e pós-operatório de 7,9±2,3mm e 10,8±2,5mm, respectivamente, indicando aumento estatisticamente (p < 0.001). Esse aumento observado em todos os pacientes é relatado também na literatura3,6,11,12.
A técnica de mentoplastia para avanço do músculo genioglosso em pacientes com retrognatismo mandibular promove aumento do EAP e avanço dos tecidos moles da região mentoniana, podendo se observado na distância Co-Gn, que corresponde ao comprimento mandibular16,20. Além disso, a mudança da osteotomia com mínima morbidade pode resultar em perfil facial mais estético, com maior satisfação em pacientes jovens e não-obesos, os quais respondem melhor às mudanças do perfil facial. Porém, em pacientes com perfil normofacial ou com prognatismo mandibular é indicada a técnica descrita por Riley et al. 5.
Muitos parâmetros de sucesso do tratamento são descritos na literatura7,12,14,17 mas a maioria utilizada são os valores de IAH e SaO2 mínima, em especial a comparação dos valores pré e pós-operatório. Riley et al.17 realizou avanço do músculo genioglosso e miotomia com suspensão do osso hióide em 55 pacientes, e considerou como sucesso de tratamento os pacientes que apresentavam com SaO2 mínima > 90%, IAH < 20 ou redução de 50% no IAH inicial: o índice de sucesso seguindo esses quesitos foi de 67%. Ramirez & Loube14 fizeram avanço do músculo genioglosso, suspensão do osso hióide e uvulopalatofaringoplastia em pacientes não-obesos e usando os mesmos parâmetros e tiveram índice de sucesso de 42%. Johnson & Chinn12 consideraram sucesso clínico quando IAH pós-operatório abaixo de 5 e 10 ou redução de 50% do IAH inicial; eles tiveram índice de sucesso de 66% e 78%, respectivamente, no IAH < 5 e IAH < 10, e 78% de índice de sucesso quando 50% de redução do IAH inicial foi o critério escolhido.
Em nosso estudo os critérios de sucesso incluíram IAH menor que 5, redução de 50% do IAH inicial e SaO2 mínima > 90%. Nossos resultados indicaram 60% dos pacientes tiveram IAH < 5; 70% com 50% de redução do IAH inicial e 60% com SaO2 mínima > 90%. Todos os pacientes apresentaram redução do IAH pré-operatório. Apesar dos resultados, existe grande dificuldade em determinar índice de sucesso em pacientes com SASO, se apenas IAH é escolhido com critério de sucesso. Estágios do sono, hipoxemia, sonolência diurna excessiva e outros parâmetros cognitivos podem ser considerados como indicadores de morbidade e sucesso do tratamento cirúrgico.
Complicações pós-operatórias na técnica de mentoplastia são similares à técnica de osteotomia retangular do mento para avanço do músculo genioglosso, conforme podemos verificar na literatura17,19,20.
De outra maneira, as possíveis causas de insucesso do tratamento cirúrgico proposto são retrognatismo severo ou obstrução em outras regiões da via aérea, as quais não foram possíveis de ser diagnosticadas na avaliação pré-operatória. Os pacientes que não responderam positivamente ao tratamento proposto tinham ângulo SNB de 72º. De acordo com nossos resultados e relatos da literatura, pacientes com retrognatismo mandibular severo podem apresentar insucesso quando procedimentos cirúrgicos como o avanço do músculo genioglosso e a uvulopalatofaringoplastia são realizadas; nessa situação avanço maxilo-mandibular deve ser considerado18.
A SAHSO é multifatorial e não compreendida completamente e não existe tratamento cirúrgico ideal. As técnicas cirúrgicas descritas na literatura para SAHSO devem considerar individualização dos casos observando índice de massa corpórea, gravidade da apnéia, região obstruída, grau de deformidade dentofacial. O tratamento cirúrgico deve ser individualizado e SAHSO continua sendo um desafio para os profissionais da área da saúde.
CONCLUSÃOA técnica de mentoplastia para avanço do músculo genioglosso é útil no tratamento de pacientes não-obesos com SAHSO e obstrução de hipofaringe.
Esta técnica mantém a vascularização no segmento osteotomizado, sem rotação muscular, permitindo efetiva tração do músculo genioglosso. A limitação desse procedimento é a indicação precisa, na qual os pacientes devem ter retrognatismo mandibular.
REFERÊNCIAS BIBLIOOGRÁFICAS1. Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The occurrence of sleep-disordered breathing among middle-age adults. W Engl J Med 1993;328:1230-5.
2. He J, Kryger M, Zork F, et al. Mortality and apnea index in obstructive sleep apnea: Experience in 385 male patients. Chest 1988;94:9-14.
3. Bacon WF, Turlot JC, Krieger J. Cephalometric evaluation of pharyngeal obstructive factors in patients with sleep apnea syndrome. Angle Orthod 1990;60:115-22.
4. Nelson S, Hans M. Contribution of craniofacial risk factors in increasing apneic activity among obese and non-obese habitual snorers. Chest 1997;111:154-63.
5. Riley RW, Powell NB, Guilleminault C. Inferior sagittal osteotomy of the mandible with hyoid myotomy-suspension: A new procedure for obstructive sleep apnea. Otolarygol Head Neck Surg 1986;94:589-93.
6. Riley RW, Guilleminault C, Herran J, Powell NB. Cephalometric analysis and flow loops in obstructive sleep apnea patients. Sleep 1983;6:300-1.
7. Fujita S. Pharyngeal surgery for obstructive sleep apnea and snoring. In: Fairbanks DN, Fujita S. Snoring and obstructive sleep apnea, 2nd ed. New York: Raven Press; 1994. p.90.
8. McNamara Jr JA. A method of cephalometric evaluation. Am J Orthod 1984;86:449-69.
9. Arnett GW, Bergman RT. Facial keys to orthodontic diagnostics and treatment pannig - part II. Am J Orthod Dentofac Orthoped 1993;103:395-411.
10. Troell RJ, Riley R, Powell N, Li, K. Surgical management of the hipopharyngeal airway in sleep disordered breathing. Otolaryngol Clin North Am 1998;31:150-5.
11. Riley RW, Powell NB, Guillemiault C. Obstructive sleep apnea syndrome: a surgical protocol for dynamic upper airway reconstruction. J Oral Maxillofac Surg 1993;51:742-7.
12. Jonhson NT, Chinn J. Uvulopalatopharyngoplasty and inferior sagittal mandibular osteotomy with genioglossus advancement for treatment of obstructive sleep apnea. Chest 1994;105:278-83.
13. Powell NB, Riley RW, Guilleminault C. Upper airway reconstruction in obstructive sleep apnea syndrome. n: Fairbanks DN, Fujita S. Snoring and obstructive sleep apnea, 2nd ed. New York: Raven Press; 1994.
14. Ramirez SG, Loube DI. Inferior sagittal osteotomy with hyoid bone suspension for obese patients with sleep apnea. Arch Otolaringol Head Neck Surg 1996;122:953-7.
15. Sher AE, Schechtman KB, Piccirillo JF. An American sleep disorders association review: the efficacy of surgical modification of the upper airway in adults with obstructive sleep apnea syndrome. Sleep 1996;19:156-77.
16. Terris DJ. Cosmetic enhancement associated with surgery for obstructive sleep apnea. Laryngoscope 1999;109:1045-50.
17. Riley RW, Powell NB, Guilleminault C. Maxillofacial surgery and obstructive sleep apnea: a review of 80 patients. Otolaryngol Head Neck Surg 1989;101:353-61.
18. Waite PD, Wooten V, Lanchner J, Guyette RF. Maxillomandibular advancement surgery in 23 patients with obstructive sleep apnea syndrome. J Oral Maxillofac Surg 1989;47:1256-61.
19. Utley DS, Shin EJ, Clerk AA, Terris DJ. A cost-effective and rational surgical approach to patient with snoring, upper airway resistance syndrome, or obstructive sleep apnea syndrome. Laryngoscope 1997;107:726-34.
20. Terris DJ. Multilevel pharyngeal surgery for obstructive sleep apnea: indications and techniques. Operative Thecniques in Otololarygologyc Head and Neck Surgery 2000;11:12-22.
1 Mestre em Ciências da Saúde UNIFESP, Prof. Adjunto da Faculdade Odontologia da Universidade de Santo Amaro UNISA.
2 Livre-docente em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço pela UNIFESP, Professor da Disciplina de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço UNIFESP.
3 Doutor em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço pela UNIFESP, Professor da Disciplina de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço UNIFESP.
4 Doutor em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço pela UNIFESP, Co-orientadora da Disciplina de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP.
5 Mestre em Ortodontia pela UNICASTELO, Doutoranda em Ciências da Saúde pelo Programa de Pós-graduação em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP.
Disciplina de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP - Universidade Federal São Paulo - São Paulo SP, Brasil.
Endereço para correspondência: João Ferreira dos Santos Junior - Rua Apinagés 1100/401 05017-000 São Paulo.
Tel.: (0xx11) 3862-6013 - E-mail: joaosantosjr@uol.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 11 de julho de 2006. cod. 2715
Artigo aceito em 23 de abril de 2007.


