INTRODUÇÃOOs cistos de paratireóide (PT) são lesões raras, usualmente localizadas no pescoço e excepcionalmente no mediastino, em cerca de 10% dos casos1. Geralmente são assintomáticos e com freqüência omitidos no diagnóstico diferencial das massas cervicais.
Os cistos podem ser classificados em funcionantes e não-funcionantes a depender da associação ao hiperparatireoidismo primário, sendo a maioria do tipo não-funcionante.
Sua importância reside na grande dificuldade diagnóstica confundindo-se com patologia tireoideana sendo, desse modo, mais freqüentemente diagnosticado no ato operatório. É passível ainda de provocar sintomatologia compressiva, hiperparatireoidismo, além de paralisia do nervo laríngeo recorrente.
O objetivo deste trabalho é relatar um caso de cisto de paratireóide que simulou nódulo tireoideano, discutindo seus aspectos diagnósticos.
RELATO DO CASOPaciente do sexo masculino, 49 anos, procedente de São Paulo, procurou o ambulatório de Cirurgia de Cabeça e Pescoço do Serviço de Otorrinolaringologia Hospital Servidor Público Estadual de São Paulo, com história de nódulo cervical em topografia de glândula tireóide há cerca de seis meses. Negava dispnéia, odinofagia, disfagia ou disfonia. Há dois anos foi diagnosticado hipotireoidismo primário, fazendo uso de hormônio tireoideano diariamente. O exame otorrinolaringológico não apresentou alterações e no pescoço observou-se uma lesão nodular em topografia de lobo tireoideano direito, de consistência cística, medindo cerca de 6 x 4cm, indolor e móvel à deglutição.
Os níveis de TSH e T4 livre eram normais e anticorpos anti-tireoideanos encontravam-se negativos, o cálcio sérico correspondia a 10.16 (normal até 10.2mg/dl) e o cálcio iônico a 1.18 (normal até 1.32mmol).
O exame radiológico de tórax evidenciava desvio discreto de traquéia para a esquerda. A ultrassonografia definia cisto volumoso no lobo tireoideano direito medindo cerca de 5.6 x 5.4cm deslocando medialmente o tecido tireoideano (Figura 1). A tomografia computadorizada do pescoço mostrou aumento da glândula tireoideana às custas do lobo tireoideano direito e istmo devido à imagem hipoatenuante cística de contornos regulares sem extensão ao mediastino (Figura 2). Foi realizada uma punção aspirativa por agulha fina (PAAF) da lesão cística, cuja análise citológica revelou esfregaços acelulares constituídos por material amorfo proteináceo, cianofílico, não sendo possível concluir a origem da lesão. Foi formulada, então, a hipótese de bócio uninodular atóxico, sendo indicada lobectomia direita e istimectomia.
O paciente foi submetido à cirurgia, sendo observada no intra-operatório grande lesão cística medindo 8 x 6cm de paredes finas com conteúdo aquoso aderido ao lobo tireoideano direito (Figura 3), contudo com plano de clivagem entre esta e o lobo tireoideano direito. Foi identificada a paratireóide superior direita e o nervo laríngeo recorrente do mesmo lado. O resultado anatomopatológico confirmou o diagnóstico de cisto de PT. Realizada PAAF do cisto com aspiração de 10 ml de líquido tipo "água de rocha" (Figura 4). A dosagem de paratormônio do líquido foi > 2500pg/ml.
O paciente evoluiu no pós-operatório sem complicações e as dosagens de cálcio sérico e iônico foram de 8.5mg/dl e 1.23mmol, respectivamente.
DISCUSSÃOOs cistos de (PT) são patologias consideradas raras com cerca de 250 casos descritos na literatura1,2,3. A incidência exata é discutida, no entanto, um estudo mostra sua ocorrência em 0,08 a 3,4% dos casos de ressecção de tireóide ou paratireóide4. Em um estudo de espécimes de tireóides e paratireóides examinadas por um período de 15 anos, cistos de PT foram encontrados em 0,6%3. Análises em autópsias revelaram 40 a 50% de glândulas paratireóides contendo microcistos assintomáticos5, e em apenas 1 a 3% apresentavam-se como massa cervical6.
Os cistos de paratireóide ocorrem em ambos os sexos, com uma proporção de 2,5:1 mulheres em relação aos homens, comumente na quarta e quinta décadas de vida7. A vasta maioria localiza-se nas glândulas paratireóides inferiores, sendo descritas do ângulo da mandíbula ao mediastino, com leve predominância à esquerda5. Como outras lesões de PT, os cistos podem ainda ocorrer em localizações ectópicas, principalmente no timo e mediastino. Cerca de 10% dos casos são visualizados no mediastino, comumente no mediastino anterior1.
A patogênese do cisto de PT é incerta, havendo várias teorias para explicar a sua origem: (1) como remanescente embriológico do 3º e 4º arcos branquiais, ocorrendo aumento de volume por acúmulo de secreção formando um macrocisto; (2) degeneração, infarto ou hemorragia de paratireóide ou adenoma da glândula; (3) coalescência de microcistos de paratireóides normais ou adenomatosas; (4) persistência do canal de Kustneiner, que são canais vesiculares na existência fetal ou rudimentos glandulares e (5) retenção de paratormônio (PTH) dentro das vesículas colóides8. Apesar destas teorias embriológicas não se tem relato de cisto de PT em crianças1,3,8,9.
Os cistos de PT podem ser classificados em funcionantes e não-funcionantes a depender da associação ao hiperparatireoidismo. Os do tipo funcionante geralmente resultam de degeneração de um verdadeiro adenoma de PT9, contudo, Calandra et al.8 encontraram vários cistos simples associados ao hiperparatireoidismo. Na maioria dos casos relatados na literatura, menos de 10% são funcionantes; em contraste com Calandra et al.8 que dez de onze pacientes com cisto de PT observados tinham hiperparatireoidismo, evidenciado por hipercalcemia, hipofosfatemia e aumento do PTH sérico. Os pacientes com cisto funcionante tendem a ser homens, sendo 1,6 vezes mais freqüente que em mulheres e com idade mais avançada1,3. Os cistos não-funcionantes são descritos como mais comuns, predominando em mulheres. São tidos geralmente como massas cervicais assintomáticas. De acordo com Clark et al.1, em ambos os tipos o conteúdo do cisto apresenta altas concentrações de PTH1,3,9.
Figura 1. A ultrassonografia cervical evidenciou um cisto volumoso no lobo tireoideano direito medindo cerca de 5.6 x 5.4cm deslocando medialmente o tecido tireoideano.
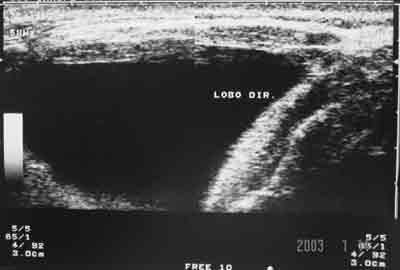
Figura 2. A tomografia computadorizada do pescoço mostrou aumento da glândula tireoideana às custas do lobo tireoideano direito e istmo devido à imagem hipoatenuante cística de contornos regulares sem extensão ao mediastino.
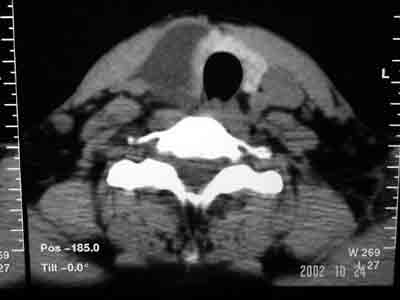
Figura 3. O aspecto intra-operatório demonstra grande lesão cística medindo 8 x 6cm de paredes finas, brilhosas com conteúdo aquoso aderido ao lobo tireoideano direito.
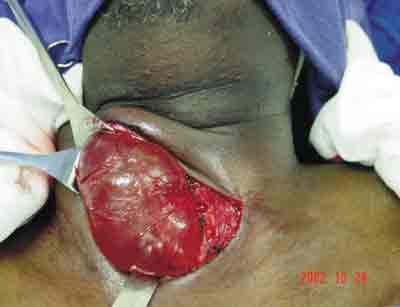
Figura 4. Realizada PAAF do cisto no intra-operatório com aspiração de 10 ml de líquido tipo "água de rocha".

A maioria dos cistos de PT é assintomática. Os principais sintomas são provocados pelo efeito compressivo local da lesão quando atingem grandes dimensões e incluem disfagia, rouquidão, dor, massa cervical ou dispnéia por desvio da traquéia5. A rouquidão é causada por paresia de corda vocal, que pode ser explicada por edema e fibrose do nervo laríngeo recorrente combinado com a pressão ou tração em relação à parede do cisto10. Existem ainda os sintomas decorrentes do hiperparatireoidismo, com elevação do cálcio sérico e repercussões ao nível do sistema nervoso central, neuromuscular, trato gastrointestinal, rins e aparelho cardiovascular5. A apresentação usual do cisto de PT é, no entanto, uma massa cervical assintomática, como observado no caso relatado. São confundidos, freqüentemente, com patologia tireoideana, como descrito por Piccinato et al.2 ou cistos de outra natureza. Podem ser ainda encontrados ocasionalmente durante uma exploração cirúrgica ou exames radiológicos3. Ao exame físico percebe-se uma massa solitária de consistência cística, indolor e móvel à deglutição5,8. Outra característica é que o cisto de PT pode ser flutuante em relação ao tamanho, como demonstrado por Coates et al.11, trazendo mais dificuldades ao diagnóstico.
O diagnóstico diferencial extende-se a cisto do ducto tireoglosso, cisto de arco branquial, adenoma tireoideano e carcinoma de paratireóide6,11. A suspeita pré-operatória de cisto de PT é de suma importância, haja vista a complexidade na confirmação diagnóstica sendo os mesmos na maioria das vezes diagnosticados no intra-operatório ou no exame anatomopatológico da peça cirúrgica.
Dentre os exames complementares a utilidade da PAAF, como exame de primeira linha na investigação de massas cervicais já é bem estabelecida no que diz respeito à facilidade técnica, baixo custo e a mínima invasão dos tecidos. A PAAF pode em alguns casos evitar a necessidade de cirurgia ou auxiliar no seu planejamento, oferecendo análise tanto das características do conteúdo do cisto, como aspectos citológicos do mesmo12. Absher et al.12 estudaram 12 casos de cisto de PT e os principais achados variaram de líquido claro, aquoso a levemente sanguinolento, predominantemente acelular, com raras células inflamatórias ou macrófagos. Este estudo mostrou ainda a dificuldade na distinção do cisto de PT e algumas lesões tireoideanas, como as foliculalres, podendo ainda existir concomitância destas patologias9,12.
A maioria dos estudos concorda que a presença de líquido fluido, brilhante, aquoso é altamente sugestivo de cisto de PT, estando indicada a dosagem de PTH neste líquido5,7,12. A análise do fluido intracisto contendo altos índices de PTH porção C-terminal sozinho ou a conjunção entre PTH porção N-terminal com cálcio sérico elevado, é diagnóstico de cisto de PT5. Tanto nos cistos funcionantes como nos não-funcionantes a dosagem do PTH intracisto é maior que o sérico. Nos cistos não-funcionantes tem sido reportado níveis de PTH de 6 - 416 pg/ml, com nível sérico normal, enquanto que nos funcionantes observa-se taxas maiores que 2000 - 6000pg/ml10. No nosso relato, o valor do PTH no líquido do cisto foi >2500 pg/ml, contrastando com a literatura por se tratar de um cisto não-funcionante.
Os exames de imagem são indicativos de lesão solitária cervical cística, porém são inconclusivos5. O exame ultrassonográfico mostra uma estrutura cística, anecóico, com paredes finas e realce hiperecóico posterior3,13. Segundo relato de Gooding et al.8 os cistos de PT não podem ser diferenciados do cisto tireoideano pela ultrassonografia (USG). A Tomografia Computadorizada e a Ressonância Nuclear Magnética demonstram apenas massa cervical com conteúdo cístico e suas relações anatômicas. A cintilografia de tireóide pode revelar nódulo frio não-funcionante, não sendo eficaz em distinguir lesões de tireóide ou paratieróide1,3.
As características histológicas do cisto de PT são, usualmente, parede interna fina, composta de tecido conectivo e ilhas de células de paratireóide, uma camada solitária de células cubóides e colunares com coloração positiva para glicogênio5,7. A presença de tecido de paratireóide na parede do cisto é diagnóstico. O cisto pode estar aderido ao tecido tireoideano, mas facilmente separado do mesmo1,5.
O tratamento para os cistos não-funcionantes sem complicações pode ser aspiração guiada por USG, já que não há relatos de malignidade14. Substâncias escleroterápicas podem ser introduzidas, embora não seja universalmente aceita devido às complicações, como neurotoxicidade ou paralisia do nervo laríngeo recorrente. Okamura et al.15, em seu estudo com 5 pacientes, dos quais 4 tratados com escleroterápicos, sugeriu que a tetraciclina tem baixo risco, baixo custo e efetividade no tratamento dos cistos de PT. Nos casos de recorrência ou cisto complicado por sintomas de disfagia, dispnéia ou paralisia do laríngeo recorrente, o tratamento primário deve ser cirúrgico. O tratamento do cisto funcionante indicado é sempre cirúrgico15. Essas lesões com alterações hormonais tem um alto risco de alterações em outras glândulas paratireóides podendo ser identificado no ato cirúrgico1. A observação macroscópica de cisto de PT no intra-operatório seria um cisto solitário, unilocular, aderido ao tecido tireoideano, porém, com plano de clivagem definido, com paredes finas, brilhante e conteúdo claro, aquoso na posição inferior do pescoço. Os cistos mediastinais são geralmente tratados com cirurgia14. Em várias séries, incluindo Rosenbrg et al.3, a lobectomia ou tireoidectomia parcial era preconizada no tratamento dos cistos de PT. Considerações pré-operatórias, contudo, sobre possibilidades diagnósticas, congelação intra-operatória e exame do fluido podem evitar a excisão da glândula tireóide.
Este relato de caso exemplifica as dificuldades diagnósticas do cisto de PT no pré-operatório confirmando os dados de literatura, e ainda, chama a atenção para a lembrança do mesmo no diagnóstico diferencial dos cistos de cervicais.
REFERÊNCIAS BIBLIOGRÁFICAS1. Clark OH. Parathyroid cysts. Am J Surg 1978; 135: 395-402.
2. Piccinato CE, Cherri J, Llorach-Velludo MAS, Iazigi N, Alves MAD. Cisto não-funcionante de paratireóide simulando nódulo tiróideo. Rev Paul Med 1990; 108: 236-38.
3. Rosenberg J, Orlando R, Ludwig M, Pyrtek LJ. Parathyroid cysts. Am J Surg 1982; 143: 473-80.
4. Mallete LE. The functional and Pathologic spectrum of parathyroid abnormalities in hyperparathyriodism. In: Bilezikian JP, Levine M, Marcus R, eds. The parathyroids. New York, NY: Raven Press; 1994: 423-55.
5. Fortson JK, Patel VG, Henderson VJ. Parathyroid cysts: a case report and review of the literature. Laryngoscope 2001; 111: 1726-8.
6. Alvi A, Myssiorek D, Wasserman P. Parathyroid cyst: current diagnostic and management principles. Head Neck 1996; 18: 370-3.
7. Ihm PS, Dray T, Sofferman RA, Nathan M, Hardin NJ. Parathyroid cysts: diagnosis and management. Laryngoscope 2001; 111: 1576-8.
8. Calandra DB, Shah KH, Prinz RA, Sullivan H, Hofmann C, Oslapas R, Ernst K, Lawrence AM, Paloyan E. Parathyroid cysts: a report of eleven cases including two associated with hyperparathyroid crisis. Surgery 1983; 94: 887-92.
9. Petri N, Holten I. Parathyroid cyst: report of case in mediastinum. J Laryngol Otol 1990; 104: 56-7.
10. Shields TW, Immerman SC. Mediastinal parathyroid cysts revisited. Ann thorac Surg 1999; 67: 581-90.
11. Coates G, Pearman K, Holl-Allen RT. Recurrernt nerve palsy due to parathyroid cyst. Int Surg 1991; 76: 192-3.
12. Absher KJ, Truong LD, Khurana KK, Ramzy I. Parathyroid cytology: avoiding diagnostic pitfalls. Head Neck 2002; 24: 157-64.
13. Gooding GAW, Duh QY. Primary Hyperparathyroidism: functioning hemorrhagic parathyroid cyst. J Clin Ultrasound 1997; 25: 82-4.
14. Sen P, Flower N, Papesch M, Davis A, Spedding AV, Path MRC. A benign parathyroid cyst presenting with hoarse voice. J Laryngol Otol 2000; 114: 147-8.
15. Okamura K, Ikenoue H, Sato K, Yoshinari M, Nakagawa M, Kuroda T, Fujishima M. Sclerotherapy for benign parathyroid cysts. Am J Surg 1992; 163: 344-5.
Médico Residente do Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público do Estado de São Paulo.
Médico Encarregado do Setor de Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público Estadual de São Paulo.
Médica Assistente do Serviço de Endocrinologia do Hospital do Servidor Público Estadual de São Paulo.
Instituição: Hospital do Servidor Público do Estado de São Paulo
Endereço para correspondência: Danielle Andrade da Silva Av. Jurema, 80/15 Moema São Paulo SP 04079-000
Tel (0xx11) 5052-3093 Cel (0xx11) 8132-9620 E-mail: andradeds@hotmail.com
Trabalho apresentado na 33ª Jornada Paulista de Radiologia, maio de 2003, São Paulo e no XIX Congresso Brasileiro de Cirurgia de Cabeça e Pescoço, setembro de 2003.
Artigo recebido em 23 de setembro de 2003. Artigo aceito em 04 de dezembro de 2004.


