INTRODUÇÃOAs sinusites fúngicas são divididas simplificadamente em 2 grandes grupos1, a saber: (1) forma invasiva, que se divide em aguda e crônica; (2) forma não-invasiva, que se divide em bola fúngica (micetoma) e a sinusite fúngica alérgica. A análise histológica dos tecidos envolvidos, como a presença ou ausência de invasão vascular, é a base para a diferenciação entre as formas invasiva e não-invasiva. O desenvolvimento das diferentes formas de sinusite fúngica depende inteiramente do estado imunológico do paciente, sendo a forma invasiva aguda ou crônica ocorrendo na grande maioria das vezes em imunodeprimidos, a bola fúngica e a sinusite fúngica alérgica em atópicos. A classificação é, deste modo, baseada na resposta imunológica do hospedeiro frente ao fungo em questão2.
Na forma invasiva crônica ou também chamada "indolente", o tempo de evolução da doença é maior que quatro semanas o que a faz diferir da invasiva aguda, em que o tempo de evolução é menor que quatro semanas3. Além disso, como já previamente salientado, o hospedeiro é geralmente imunocompetente, sendo o Aspergillus o patógeno mais comum. Na tomografia computadorizada, pode-se observar velamento uni ou bilateral dos seios da face, com focos de hiperatenuação sugestivo de colonização fúngica4. Seu tratamento é feito com debridamento cirúrgico e os antifúngicos são necessários somente se houver invasão intracraniana ou de órbita1.
O micetoma ou bola fúngica caracteriza-se pelo comprometimento geralmente unilateral de um seio da face na maioria das vezes por Aspergillus, sendo o seio maxilar o mais freqüentemente acometido, seguido pelo seio esfenoidal. A sintomatologia mimetiza sinusite bacteriana, mas o paciente pode ser assintomático5. Na tomografia computadorizada dos seios da face, observa-se velamento de unilateral de um seio da face com focos de hiperatenuação, que representam calcificações ou hifas5. Instala-se em hospedeiro imunocompetente, geralmente resolvida com debridamento cirúrgico e aeração sinusal, sendo a recorrência rara1.
A sinusite fúngica alérgica, por sua vez, é a forma mais comum de infecção fúngica sinusal6. É uma forma crônica que se desenvolve em indivíduos atópicos, com sintomas semelhantes aos de uma sinusite crônica bacteriana, muitas vezes com história de polipose nasal6. Bent e Kuhn7 desenvolveram o seguinte critério diagnóstico para sinusite fúngica alérgica: (1) hipersensibilidade tipo I, (2) pólipos nasais, (3) achados tomográficos característicos, com focos de hiperatenuação devido à mucina alérgica e com destruição óssea presente em 30-50% dos casos1, (4) cultura para fungos positiva, (5) mucina alérgica com fungos e sem sinal de invasão tecidual. A mucina alérgica é caracterizada por eosinófilos, cristais de Charcot-Leyden e hifas6. Os fungos mais freqüentemente envolvidos neste tipo de sinusite fúngica são o Bipolaris, Curvularia e Alternaria3. O tratamento inclui debridamento cirúrgico e o uso de antifúngicos fica reservado para casos de invasão tecidual1.
A sinusite fúngica invasiva aguda acomete, na grande maioria das vezes, indivíduos imunodeprimidos, tendo como principais agentes etiológicos os fungos Mucor e Aspergillus, entre outros1. O termo mucormicose é usado para se referir a toda infecção fúngica causada por fungo da classe Zygomycetes e ordem Mucorales, sendo o representante mais comum o Rhizopus oryzae, que é responsável por 60% de todas as formas de mucormicose, além do Mucor, e Absidia3.
Qualquer tipo de imunodeficiência pode levar ao aparecimento da mucormicose, porém a cetoacidose diabética é o desencadeante mais freqüente3. Embora muito mais comum em pacientes com deficiência imunológica, a mucormicose pode afetar indivíduos sãos, como relataram Santana et al.8.
Mucormicose pode se apresentar em diferentes formas clínicas como pulmonar, gastrointestinal, no sistema nervoso central, cutânea e sistêmica, mas a forma mais comum de apresentação é a forma rinocerebral9.
Yohia et al.10 revisaram 208 casos de mucormicose rinocerebral entre 1970 e 1993 e encontraram como principais sintomas: febre (44%), úlcera nasal ou necrose (38%), edema periorbital ou facial (34%), diminuição da acuidade visual (30%), oftalmoplegia (29%), sinusite (26%) e cefaléia (25%). Na verdade, com qualquer doente imunodeprimido, principalmente com cetoacidose diabética, com sintomas de rinossinusite sem melhora com tratamento antibiótico convencional, deve-se ter em mente o diagnóstico de mucormicose.
O diagnóstico histológico da mucormicose baseia-se no achado de hifas não septadas ou com poucas septações, ao contrário, por exemplo, do Aspergillus, que sua hifa é mais estreita e freqüentemente septada com ângulo de 45º5.
A tomografia computadorizada de seios da face pode mostrar invasão tecidual e necrose, erosão óssea e trombose de seio cavernoso. A ressonância nuclear magnética, com ou sem gadolíneo, é o melhor método para avaliar alterações precoces nos vasos como trombose de artéria carótida e do seio cavernoso. A ressonância também é o melhor meio de estudo de eventual extensão intracraniana11.
O debridamento cirúrgico tem como principal objetivo remover o máximo de tecido desvitalizado possível além de estabelecer adequada drenagem sinusal12. Em anos recentes, cirurgia endoscópica como modo de tratamento cirúrgico da mucormicose vem ganhando popularidade13. No estudo de Jiang et al.14, seis pacientes com mucormicose foram tratados com anfotericina B e cirurgia endoscópica e somente um deles foi a óbito por obstrução da artéria carótida interna.
A administração de anfotericina B aumenta a sobrevida de 37 para 79% em pacientes diabéticos e de zero para 47% nos não-diabéticos15. Para controle efetivo da doença, deve ser dada em doses elevadas, que variam de 0,8 a 1,5 mg/kg/d16, sendo que em altas doses é consideravelmente nefrotóxica. A associação de anfotericina B com sulfato de colesterol, também chamado "anfotericina B com dispersão coloidal" ou "lipossomal" é uma formulação capaz de liberar doses elevadas da droga com reduzida nefrotoxicidade devido à alteração na distribuição farmacológica, sendo assim uma opção no tratamento da mucormicose em pacientes refratário ao tratamento convencional. Tkatch et al. 15 relataram um caso de mucormicose em paciente diabético em que foi utilizada a anfotericina B lipossomal com boa evolução. Alguns estudos mostram que a eficácia é a mesma entre o uso da anfotericina B lipossomal e a tradicional anfotericina B17,18. Rios-Gonçalves et al.19 relatam sobrevida de dois casos com tratamento com anfotericina B seguido de tratamento cirúrgico. Outros autores recomendam anfotericina B lipossomal pois causa menos toxicidade permitindo uso de maiores doses, com melhores respostas ao tratamento20.
Uma outra alternativa é o uso de nistatina lipossomal, como relatado por Mileshkin et al.21 em uma paciente com mucormicose refratária a tratamento com anfotericina B lipossomal, na qual apresentou boa tolerância, sem evidência de nefrotoxicidade, com melhora clínica evidente.
O uso adjuvante da câmera hiperbárica tem sido empregado em número pequeno de casos, com bons resultados. O oxigênio hiperbárico aumenta a tensão de oxigênio nos tecidos doentes que, em estudos in vitro, sugerem ter uma ação fungoestática22.
RELATO DE CASOA.M.B., 51 anos, sexo feminino, natural de Piratininga - SP, com antecedente de diabetes mellitus há 10 anos, em uso de insulina NPH 40U pela manhã e 30U à tarde¸ apresentou descompensação diabética - coma hiperosmolar - tendo sido internada na unidade de terapia intensiva com quadro de intensa dor abdominal. No seu segundo dia de internação, iniciou queixa de dor ocular esquerda importante, edema periorbital, proptose, febre (39ºC) e saída de secreção fétida por trajeto fistuloso em região do canto interno ocular esquerdo (Figura 1), e evoluiu para amaurose do mesmo. Realizada tomografia de seios da face em cortes axiais e coronais, os quais identificaram importante aumento de partes moles junto à órbita esquerda entremeado por alguns pontos gasosos, associado ao encontro de área de realce capsular em lobo frontal, podendo corresponder a cerebrite (Figura 2 e 3). Frente ao quadro de descompensação da doença de base e abscesso orbital de evolução rápida foi realizada drenagem orbitária pela equipe da Oftalmologia. Pela persistência do quadro, foi abordada cirurgicamente dois meses depois em conjunto com a equipe da Otorrinolaringologia, efetuando sinusectomia transmaxilar esquerda durante a qual foi visualizada secreção espessa branca nacarada em região etmoidal. No exame anatomo-patológico foi encontrado mucosa revestida por epitélio respiratório com processo inflamatório tendo em meio hifas septadas com diagnóstico final de zigomicose. Realizou tomografia de seios da face após o procedimento cirúrgico que revelou a manutenção da fístula naso-cutânea e material de atenuação de partes moles junto ao ápice da órbita e no interior do seio maxilar esquerdo (Figuras 4 e 5). Apesar de persistir com a fístula naso-cutânea, apresentou progressiva melhora com uso de Anfotericina B (dose total 1.015 mg) e, após um mês de tratamento, a paciente não mais apresentava drenagem de secreção pela fístula. Encaminhada ao Serviço de Cirurgia Plástica e, após um ano sem qualquer sintoma, foi submetida à cirurgia estética na região naso-orbitária esquerda, estando a paciente atualmente satisfeita com aspecto facial (Figura 6).
DISCUSSÃOA mucormicose geralmente afeta pacientes imunodeprimidos, como diabéticos em cetoacidose. O fungo em geral inicia sua invasão pela mucosa nasal, com acometimento dos seios da face, seguido de erosão do palato duro, órbita e cérebro17. Está no espectro oposto da sinusite fúngica alérgica, que é a forma mais comum de infecção fúngica sinusal, a qual acomete indivíduos "hipercompetentes" - atópicos6.
A progressão da doença leva a uma seqüência de sintomas que se inicia com dor facial súbita ou orbital unilateral, muitas vezes com obstrução nasal e secreção nasal necrótica. Pode ocorrer lesão lítica escura na mucosa nasal ou dorso do nariz, celulite orbitária e facial, febre, ptose palpebral, amaurose, oftalmoplegia, anestesia de córnea, terminando em coma e morte10.
A seqüência dos sintomas pode variar dependendo de onde iniciou a invasão do fungo e sua progressão está na dependência do estado imunológico do paciente. Em função das estruturas comprometidas, esta doença é divulgada com várias designações. Por exemplo: mucormicose cerebral, mucormicose craniofacial, mucormicose rino-órbito-cerebral, zigomicose rinocerebral, etc.
A nossa paciente apresentava comprometimento da fossa nasal, seios paranasais, órbita, periórbita, e pequena invasão cerebral, junto à fossa anterior. Quando há comprometimento da artéria carótida, o prognóstico é geralmente mais sombrio11. Galetta et al.11 descreveram dois casos de mucormicose rinocerebral com trombose de artéria carótida interna com sobrevida. A definição de envolvimento orbital inclui alterações visuais, déficits da função dos músculos extraorbitários, oftalmoplegia, proptose ou celulite periorbitária9. A tomografia computadorizada é o exame de imagem mais apropriado para diagnóstico e acompanhamento da evolução de pacientes com suspeita de sinusite fúngica4, sendo que nesta paciente, este exame foi fundamental para se definir a extensão da lesão.
A primeira etapa no tratamento da sinusite fúngica invasiva é a compensação da doença de base3 que, no caso desta paciente do relato, foi a normalização de seus níveis glicêmicos.
Diagnóstico precoce e abordagem cirúrgica são os pontos mais importantes associados à boa evolução no tratamento de mucormicose15. Submetida a sinusectomia transmaxilar, foi observado muito material necrótico, e o anátomo-patológico confirmou a impressão clínica de zigomicose. Não se conseguiu identificar o agente no material da invasão tissular. Na avaliação pós-operatória havia dúvida quanto à exanteração da órbita esquerda, pois havia sinais de infecção resistente, porém como a literatura tem mostrado não haver diferença na evolução dos pacientes com conservação ou não da órbita, ela foi preservada1. A introdução de anfotericina B, aliada à antibioticoterapia que já vinha sendo utilizada, trouxe uma melhora do quadro clínico do paciente, permanecendo apenas a fístula nasocutânea, porém sem outros sintomas.
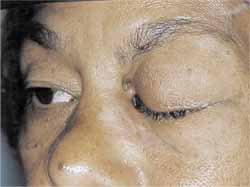
Figura 1. Retração de pele com fístula nasocutânea junto ao canto interno de órbita esquerda.
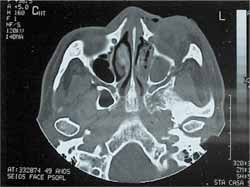
Figura 2. Corte axial mostrando importante assimetria facial com aumento de partes moles junto à órbita esquerda com alguns pontos gasosos em permeio.
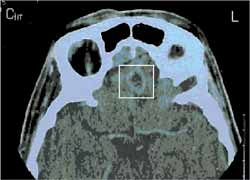
Figura 3. Corte axial evidenciando área de realce capsular no lobo frontal (cerebrite).
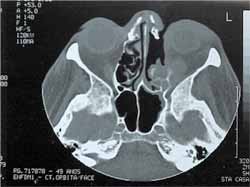
Figura 4. Tomografia computadorizada de seios da face - corte axial.
Pós operatório mostrando fístula naso-cutânea e presença de material de partes moles junto ao ápice da órbita.
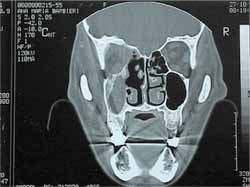
Figura 5. Tomografia computadorizada de seios da face - corte coronal
Pós-operatório:presença de material de partes moles no interior do seio maxilar esquerdo.
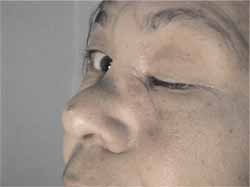
Figura 6. Paciente após fechamento da fístula naso-cutânea.
A introdução de anfotericina, segundo outros autores, tem favorecido a sobrevida dos pacientes portadores de mucormicose. Rios-Gonçalves et al.19, em 1991, acompanharam dois pacientes diabéticos com quadros clínicos semelhantes ao da nossa paciente e que, com a mesma conduta, conseguiram êxito no tratamento. Também Santana et al.8, da mesma forma, divulgaram caso de mucormicose dos seios paranasais e orbitais com bom resultado. Segundo Mileshkin et al., uma alternativa é a anfotericina B lipossomal, com menos toxicidade permitindo atingir doses mais elevadas21. Leenders et al.20 realizaram um estudo multicêntrico randomizado comparando a eficácia da anfotericina B lipossomal e a anfotericina B não lipossomal, e encontraram resultado superior naqueles pacientes tratados com a primeira delas.
A abordagem endoscópica pode também ser utilizada, mas é sempre necessário, no pré-operatório, tomografia computadorizada para identificar exatamente a extensão do processo infeccioso, pois, dependendo de sua extensão, se não é possível a remoção completa por via endoscópica14, é preferível a realização da cirurgia via aberta para o debridamento completo. Assim, em casos avançados em que há comprometimento da fissura pterigomaxilar ou envolvimento de órbita, fissura orbital inferior, fossa temporal e infratemporal, espaço bucal, o debridamento cirúrgico tradicional aberto deve ser realizado9. Como não há nenhum estudo comprovando que a exanteração orbital aumente a sobrevida, o olho somente deve ser removido quando há sinais de trombose de artéria retiniana, necrose de ápice orbital ou invasão orbitária1. Qingli et al.12, no entanto, relataram um caso de mucormicose rino-cerebral com trombose de artéria retiniana e artéria ciliar nasal posterior no qual não realizaram exanteração da órbita, mas obtiveram bom resultado clínico final. Assim, na paciente deste relato, optamos por abordagem via aberta, mas sem exanteração de órbita.
CONCLUSÃOA sobrevida da nossa paciente resultou de algumas ações combinadas iniciando-se com o imediato controle da descompensação da doença de base, e retirando-a do coma hiperosmolar. O debridamento cirúrgico abrangente e a utilização de anfotericina B, aliado ao pequeno envolvimento cerebral, foram fatores importantes no sucesso do tratamento.
A mucormicose deve ser considerada doença grave e potencialmente fatal e, por isso, é necessário que exista alto grau de suspeita frente sintomas sinusais agudos em imunodeprimidos, devendo estar a mucormicose entre os principais diagnósticos diferenciais.
REFERÊNCIAS BIBLIOGRÁFICAS1. Blitzer A, Lawson W. Fungal infections of the nose and paranasal sinuses. Otolaryngol Clin North Am 1993; 26 (6): 1007-35.
2. Ence BK, Gourley DS, Jorgensen NL. Allergic fungal sinusitis. Am J Rhinol 1990; 4: 169-78.
3. Ferguson BJ. Definitions of fungal rhinosinusitis. Otolaryngol Clin North Am 2000; 33(2): 227-35.
4. Stringer SP, Ryan MW. Chronic invasive fungal rhinosinusitis. Otolaryngol Clin North Am 2000; 33 (2): 375-87.
5. Ferguson BJ. Fungus balls of the paranasal sinuses. Otolaryngol Clin North Am 2000; 33 (2): 389-98.
6. Houser SM, Corey JP. Allergic fungal rhinosinusitis pathophysiology epidemiology and diagnosis. Otolaryngol Clin North Am 2000; 33 (2): 399-409.
7. Bent JP, Kuhn FA. Antifungal activity against allergic fungal sinusitis organisms Laryngoscope 1996; 106: 1331-4.
8. Santana NOR, Pinheiro GB, Kehrle HM, Faria IP, Estrella CN. Mucormicose de seios paranasais e órbitas em paciente imunocompetente: relato de caso e revisão da literatura. Rev Bra Otorrinolaringol 2001; 65(5) 727-30.
9. Alobid I, Bernal M, Calvo C, Vilaseca I, Berenguer J, Alós L. Treatment of rhinocerebral mucormycosis by combination of endoscopic sinus debridement and amphotericin B. Am J Rhinol 2001; 15: 327-31.
10. Yohia RA, Bullock JD, Aziz AA, Market RJ. Survival factors in rhinoorbital cerebral mucormycosis. Surv Ophthalmol 1994; 39: 3-22.
11. Galetta SL, Wulc AE, Goldberg HI, Nichols CW, Glaser JS. Rhinocerebral mucormycosis: mamagement and survival after carotid occlusion. Ann Neurol 1990; 28:103.
12. Qingli L, Orcutt JC, Seifter LS. Orbital mucormycosis with retinal and ciliary artery occlusions. Br J Ophthalmol 1989; 73:680-3.
13. Blokmanis A. Endoscopic diagnosis treatment and follow-up of tumors of the nose and sinuses. J Otolaryngol 1994; 23: 366-9.
14. Jiang RS, Hsu CY. Endoscopic sinus surgery for rhinocerebral mucormycosis. Am J Rhinol 1999; 13: 105-9.
15. Tkatch LS, Kusne S, Eibling D. Successful treatment of zygomycosis of the paranasal sinuses with surgical debridement and amphotericin B colloidal dispersion. Am J Otolaryngol1993; 14 (4): 249-53.
16. Sugar AM. Mucormycosis. Clin Infect Dis 1992; 14: S 126-9 (suppl 1).
17. Strasser MD, Kennedy RJ, Adam RD. Rhinocerebral mucormycosis therapy with amphotericin B lipid complex. Arch Intern Med 1961; 56: 337-9.
18. Fisher EW, Toma A, Fisher PH et al. Rhinocerebral mucormycosis: use of lipossomal anphotericin B. J Laryngol Otol 1991; 105: 575-7.
19. Rios-Gonçalves AJ, Rozenbaun R, Salles F, Laun IC, Mendes TP Medeiros P, Vieira ARM, Ramos DD, Chicralla C, Souza MOP, Londero AT. Mucormicose (Zigomicose) rinocerebral. Apresentação de dois casos com sobrevida. Arq Bras Med 1991; 65(3) 287-90.
20. Leenders AC, Daenen S, Jansen RL et al. Liposomal amphotericin B compared with amphotericin B deoxycholate in the treatment of documented and suspected neutropenia- associated invasive fungal infections. Br J Haematol 1998; 103: 205-12.
21. Mileshkin L, Slavin M, Seymour JF, McKenzie A. Successful treatment of rhinocerebral zygomycosis using liposomal nystatin. Leukemia and Lynfoma 2001; 42(5): 1119-23.
22. Couch L, Theilen F, Mader JT. Rhinocerebral mucormycosis with cerebral extension successfully treated with adjuntive hyperbaric oxygen. Arch Otolaryngol 1988; 114: 791-4.
1 Residentes do 3º ano do Departamento de Otorrinolaringologia da Santa Casa de São Paulo.
2 Professor Adjunto do Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Artigo recebido em 01 de julho de 2003. Artigo aceito em 04 de dezembro de 2003.


