IntroduçãoGranulomatose de Wegener (GW) é uma doença inflamatória, multissistêmica que se caracteriza por vasculite de vasos pequenos e de médio calibre com formação de granulomas e necrose tissular importante1.
Dentre as manifestações mais comuns desta doença encontram-se o envolvimento de vias aéreas superiores e inferiores e de rins1. Entretanto, muitas vezes a GW pode apresentar formas de início ou complicações voltadas puramente para as vias aéreas superiores2. Desta maneira, é fundamental que especialistas desta área, aparentemente desligados da prática reumatológica, estejam cientes destas possibilidades para não só permitir um diagnóstico precoce desta grave patologia, como também para oferecer auxílio no tratamento de suas complicações.
Revisão da literatura e diagnóstico diferencialA GW é uma vasculite necrotizante relativamente rara. O diagnóstico desta patologia é feito através dos critérios propostos pelo American College of Rheumatology, os quais estão na Tabela 1.
Seu reconhecimento pode ser particularmente difícil em casos nos quais o envolvimento é limitado ao aparelho respiratório superior. Nestas situações, o achado do ANCA-c (auto-anticorpo dirigido contra o citoplasma de neutrófilos) pode auxiliar no diagnóstico. O antígeno para o qual este anticorpo se dirige é uma enzima lisossômica- a proteinase-3 (PR-3), e sua presença é detectada em 90% dos casos clássicos de Wegener, embora em situações menos típicas a positividade seja mais baixa1.
A estenose traqueal aparece em até 17% dos casos de GW1, sendo esta complicação mais comum no sexo feminino4 e em pacientes mais jovens5. Um estudo feito por Rottem et al.5 considerou a estenose traqueal como a manifestação que traz maior distinção clínica entre a GW do adulto e a da criança.
Estenose subglótica deve ser considerada em todo paciente com Wegener que apresente aumento de dispnéia, tosse e alterações da voz. A presença de um estridor audível pode auxiliar sua detecção, mas este nem sempre está presente. Esta complicação pode apresentar um espectro de manifestações clínicas muito variável que vai desde uma forma assintomática até a casos de dispnéia severa que colocam o paciente em risco de vida.
Os casos de estenose traqueal em pacientes com GW são descritos, invariavelmente, como subglóticos6 e tendem a aparecer na forma de um estreitamento circunferencial7. A razão para esta preferência de localização é desconhecida, mas esta é a parte mais estreita da traquéia e que, com certeza, dá sintomas com maior facilidade, os quais acabam sendo reconhecidos mais prontamente. Além disso, acredita-se que esta porção da traquéia tenha um suprimento vascular mais pobre e, conseqüentemente, uma maior dificuldade para restabelecimento após injúrias6. Uma outra possibilidade para explicar esta preferência é a de que esta região esteja exposta a uma maior quantidade de antígenos inalados6.
Existem raros casos descritos em pacientes que se apresentam apenas com estenose traqueal e ANCA-c positivo, sendo estes considerados como portadores de uma forma frusta da doença2,8,9. Entretanto, sempre é importante proceder a um diagnóstico diferencial cuidadoso. Outras causas de estenose subglótica incluem a sarcoidose, a policondrite recidivante, trauma após intubação, amiloidose, tuberculose, linfoma, existindo, ainda, casos idiopáticos10.
No paciente com GW, a estenose subglótica apresenta algumas características interessantes. Não é raro que se apresente de forma isolada, sem outras manifestações de atividade da doença11. Na maioria das vezes, ela não responde ao tratamento da vasculite em si, o qual é feito com corticóide e ciclofosfamida4,11. Aliás, é relativamente comum que a complicação apareça na própria vigência do tratamento com estes medicamentos11.
O tratamento da estenose é feito com dilatações, ressecções a laser com dióxido de carbono, uso de injeções intralesionais de corticóide e reconstruções laringo-traqueais4.
Num estudo feito no National Institute of Health (NIH), com 128 pacientes de GW, diagnosticados em 24 anos, encontrou-se uma porcentagem de estenose subglótica em 16% dos pacientes (25 pacientes). Neste estudo, cerca de 13% dos casos eram irreversíveis (ou seja, não responderam ao tratamento de Wegener). Só 3% foram reversíveis. Cerca de 13 dos 25 pacientes requereram traqueostomia em algum ponto do seu tratamento. Nesta mesma série, todos os indivíduos que foram submetidos a tratamento com resseção a laser com dióxido de carbono desenvolveram formas recorrentes de fibrose, sendo necessárias formas alternativas de terapêutica para tratá-la de maneira mais definitiva, mostrando que esta opção deve ser relegada a um segundo plano4.
Tabela 1. Critérios Diagnósticos do American College of Rheumatology para Granulomatose de Wegener, 199012
1. Inflamação nasal ou oral (úlceras orais, dolorosas ou não ou corrimento nasal sanguinolento);
2. RX de tórax anormal (nódulos, infiltrados fixos ou cavidades);
3. Sedimento urinário anormal (micro hematúria ou cilindros hemáticos);
4. Inflamação granulomatosa em biópsia (a histologia deve mostrar inflamação granulomatosa em parede arterial, região perivascular ou extravascular de artérias ou arteríolas).
Um paciente deve ter pelo menos 2 dos 4 critérios presentes. A presença de 2 ou mais critérios confere 88,2% de sensibilidade e 92,0% de especificidade.
Descrição do casoTrata-se de uma paciente feminina de 31 anos. Esta paciente tem diagnóstico de Granulomatose de Wegener desde fevereiro de 2001, tendo apresentado cavitações pulmonares associadas a infecções recorrentes de vias aéreas superiores (TAC de tórax -Figura 1) e glomerulonefrite proliferativa compatível com angeíte de pequenos vasos ANCA relacionada, detectada à biopsia renal. Na época do diagnóstico apresentou ANCA-c positivo no título de 1:20. O quadro inicial foi complicado com insuficiência renal requerendo tratamento dialítico, o qual foi feito através de diálise peritoneal. Recebeu ciclofosfamida oral (na dose de 2mg/kg/dia) e corticóide em doses altas (1 mg/kg/dia de prednisona) com remissão da atividade renal e melhora do quadro respiratório. Pode suspender a diálise permanecendo com uma depuração de creatinina em torno de 50 ml/min. Com o controle da doença iniciou-se a retirada gradativa da prednisona e manteve-se a ciclofosfamida. Seis meses depois, quando a dose do corticóide encontrava-se em torno de 20 mg/dia, a paciente piorou e apresentou-se com dispnéia progressiva, sem resposta a broncodilatadores. Queixava-se de rouquidão associada. O exame evidenciou estridor em região cervical, retração intercostal na inspiração e diminuição simétrica de murmúrio vesicular. RX de tórax sugeriu estreitamento traqueal que foi confirmado através de videolaringoscopia, a qual mostrou estenose fibrótica subglótica de 50% (Figura 2). Foi submetida a traqueostomia com melhora da dispnéia e normalização da ausculta pulmonar imediatamente após o procedimento. Após a traqueostomia a paciente desenvolveu quadro de infecção brônquica sendo tratada com antibióticos. Aguarda traqueoplastia definitiva.
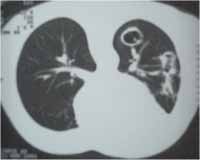
Figura 1. Tomografia de tórax mostrando nódulos cavitados.
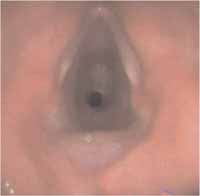
Figura 2. Videobroncoscopia mostrando estenose subglótica circunferencial.
No caso descrito, a GW apresentou-se de maneira rapidamente progressiva acometendo gravemente órgãos vitais como pulmões e rins. Apesar desta evolução severa inicial, o estabelecimento da terapêutica adequada levou a uma pronta remissão, a ponto de a paciente, já em tratamento dialítico, apresentar reversão da função renal. Foi quando a mesma se encontrava em aparente remissão da vasculite que surgiu o quadro de dispnéia, o qual num, primeiro momento foi confundido com recidiva pulmonar da doença de base. Num segundo momento, com auxílio dos exames, ficou esclarecido como sendo devido à estenose subglótica.
Esta ocorrência da estenose no período de quiescência de atividade da vasculite, como já demonstrado pela literatura, justifica a não resposta da mesma à terapêutica de base. Nesta situação, um aumento de dose de corticóide e citostáticos pode prejudicar a evolução do paciente por favorecer infecções. Uma possível explicação para este descompasso é o fato de que a estenose representa o processo fibrótico cicatricial referente à cura de uma lesão vasculítica anterior.
ConclusãoA estenose subglótica na GW é uma complicação rara de uma doença relativamente pouco comum. Entretanto, o seu reconhecimento pode ser de fundamental importância para permitir não só reconhecimento desta doença, como também um manejo adequado destes pacientes, que são afetados por uma doença grave e potencialmente fatal.
REFERÊNCIAS BIBLIOGRÁFICAS 1. Valente RM, Hall S, O´Duffy JD, Conn DL. Vasculitis and related disorders. In Kelley WN, Harris Jr ED, Ruddy S, Sledge CB. (Eds), Textbook of Rheumatology, 5th Ed. Philadelphia: WB Saunders; 1997. p.1079-122.
2. De Vries N, Gans ROB, Donker AJM, Goldschmeding R, Hoorntje SJ, Snow GB. Autoantibodies against constituents of neutrophils in diagnosis and treatment of isolated subglottic stenosis. Arch Otyolaryngol Head Neck Surg 1992; 118:1120-3.
3. Daum TE, Specks U, Colby TV et al. Tracheobronchial involvement in Wegener's granulomatosis. Am J Resp Crit Care Med 1995; 151:522-6.
4. Lebovicz RS, Hoffman GS, Leavitt RY et al. The management of subglottic stenosis in patients with Wegener Granulomatosis. Laryngoscope 1992; 102: 1341-5.
5. Rottern M, Fauci AS, Hallahan CW et al. Wegener granulomatosis in children and adolescents: clinical presentation and outcome. J Pediatr 1993; 112: 26-31.
6. Ross CN, Tam FWK, Winter RDJ, Pusey CD, Rees AJ. Anti neutrophil cytoplasmic antibodies and subglottic stenosis (letter). Lancet 1990; i (335): 1231-2.
7. Yumoyo E, Sacki K, Kadota Y. subglottic stenosis in Wegener's granulomatosis limited to the head and neck region. Ear, Nose &Throat J 1997; 76 (5):571-4.
8. Gaughan RK, Sesanto LW, McDonald T. Use of anticytoplasmic autoantibodies in the diagnosis of Wegener's Granulomatosis with subglottic stenosis. Laryngoscope 1990; 100: 561-3.
9. Hoare TJ, Evans PHR. Anti-neutrophil cytoplasmic antibody assay in diagnosis of recurrent subglottic stenosis. (letter) Lancet 1988; ii: 1360.
10. Hoare TJ, Jayne D, Evans PHR, Croft CB,Howard DJ. Wegener's granulomatosis, subglottic stenosis and antineutrophil cytoplasm antibodies. J Laryng Otol 1989; 103: 1187-91.
11. Langford CA, Sneller MC, Hallahan CW et al. Clinical features and therapeutic management of subglottic stenosis in patients with Wegener's granulomatosis. Arthritis & Rheum 1996; 39 (10): 1754-60.
12. Leavitt RY, Fauci AS, Bloch DA, Michel BA, Hunder GG, Arend WP, et al. The American College of Rheumatology 1990 Criteria for the Classification of Wegener's Granulomatosis. Arthritis Rheum 1990; 33: 1101-17.
1 Residente em Reumatologia do HUEC.
2 Residente em Reumatologia do HUEC.
3 Preceptor do Serviço de Residência em Reumatologia-HUEC.
4 Profa de Reumatologia do Curso de Medicina da Faculdade Evangélica do PR.
Serviço de Reumatologia do Hospital Universitário Evangélico de Curitiba (HUEC)-PR.
Endereço para Correspondência: Thelma L Skare - Rua João Alencar Guimarães, 796 Curitiba PR 803110-420
Tel (0xx41) 274-1659 - E-mail: tskare@onda.com.br
Artigo recebido em 27 de abril de 2003. Artigo aceito em 11 de dezembro de 2003.


